糖尿病合并尿路感染患者尿液细菌培养及药物敏感试验分析
2016-01-31宁丽萍王庆莅王占科赵婉茹
宁丽萍,王庆莅,王占科,郭 靓,赵婉茹
[作者单位] 330002 南昌,南京军区检验医学专科中心 解放军94医院检验科
糖尿病合并尿路感染患者尿液细菌培养及药物敏感试验分析
宁丽萍,王庆莅,王占科,郭靓,赵婉茹

[作者单位]330002 南昌,南京军区检验医学专科中心 解放军94医院检验科
[摘要]目的分析糖尿病(diabetes mellitus, DM)患者尿液细菌培养和药物敏感试验结果,为临床合理使用抗菌药物提供依据。方法取我院2013年1月—2014年12月门诊及住院1486例DM患者的尿液样本,对其细菌培养及药物敏感试验情况进行回顾性分析。结果1486例DM合并尿路感染患者尿液细菌培养阳性率9.6%(142/1486),其中检出大肠埃希菌、肺炎克雷伯菌、奇异变形杆菌、屎肠球菌和铜绿假单胞菌总构成比为85.2%(121/142),其他菌株构成比为14.8%(21/142);药物敏感试验显示:对大肠埃希菌、肺炎克雷伯菌、奇异变形杆菌、屎肠球菌和铜绿假单胞菌敏感性最高的抗菌药物分别为亚胺培南(85.5%)、亚胺培南(84.0%)、哌拉西林钠-他唑巴坦钠(93.8%)、万古霉素(100.0%)和头孢哌酮钠-舒巴坦(87.5%)。结论大肠埃希菌、肺炎克雷伯菌、奇异变形杆菌、屎肠球菌、铜绿假单胞菌是导致DM合并尿路感染患者的常见致病菌;万古霉素、亚胺培南、哌拉西林钠-他唑巴坦钠和头孢哌酮钠-舒巴坦可作为DM合并尿路感染患者治疗的敏感药物。
[关键词]糖尿病;泌尿道感染;细菌;微生物敏感性试验;抗药性,细菌

糖尿病(diabetes mellitus, DM)是一种严重影响人类健康和生活质量的代谢性疾病,患者由于糖代谢紊乱,免疫功能低下,易发生各种感染,其中以泌尿系感染尤为显著[1-6]。为了解我院DM患者在合并泌尿系感染时的病原菌分布及药物敏感现状,本研究对我院2013年1月—2014年12月DM患者1486例尿液细菌培养情况进行回顾性分析,现将结果报告如下。
1资料与方法
1.1临床资料选择2013年1月—2014年12月我院门诊住院的DM患者1486例,男514例,女972例,平均年龄为54岁。DM诊断符合WHO 2型DM诊断标准,其中Ⅱ型1354例,Ⅰ型为20例,未分型112例。其中合并尿路感染有142例,男45例,女97例;平均年龄62岁。尿路感染诊断标准:真性菌尿:清洁中段尿培养杆菌定量≥105/ml或球菌≥104/ml或真菌阳性,对有明确尿路感染临床症状又伴有明显的镜下脓尿者,清洁中段尿培养细菌定量≥104/ml,也可诊断。
1.2仪器与试剂Microscan40si全自动微生物分析仪及配套生化试剂(购于西门子公司),PC33、NC50细菌鉴定及药物敏感复合板,普通琼脂培养基、M-H药敏琼脂平板,血平板,麦康凯平板均购自郑州安图生物有限公司;药物敏感试验纸片购自英国Oxoid公司;质控菌株:大肠埃希菌(ATCC25922)、铜绿假单胞菌(ATCC27853)、金黄色葡萄球菌(ATCC29213)均由省临床检验中心提供。
1.3标本的采集及试验方法所有患者留取清晨中段尿10~20 ml置于无菌试管中及时送检。取尿液标本置于生物安全柜中,用定量接种环取10 μl分别接种到血平板和麦康凯平板,划线分离培养,置于35℃培养箱培养到24~48 h,,无细菌生长为阴性,有细菌生长为阳性。药物敏感试验:采用CLSI 2012年版K-B法[7]进行抑菌圈法测定,日常质控菌株为大肠埃希菌(ATCC25922)。
2结果
2.1尿液细菌培养及菌种鉴定结果本组尿液细菌培养结果表明,阳性142例,细菌培养阳性率为9.6%(142/1486)。菌种鉴定结果表明,大肠埃希菌、肺炎克雷伯菌、奇异变形杆菌、屎肠球菌和铜绿假单胞菌为常见菌株,构成比为85.2%(121/142),其中大肠埃希菌62株(43.7%),肺炎克雷伯菌25株(17.6%),奇异变形杆菌16株(11.3%),屎肠球菌10株(7.0%),铜绿假单胞菌8株(5.6%),其他菌株21株(14.8%)。
2.2 药物敏感试验分析我们对142株菌株进行药物敏感试验,结果表明对大肠埃希菌敏感率高的抗菌药物依次为亚胺培南(85.5%),头孢哌酮钠-舒巴坦(82.3%)和哌拉西林钠-他唑巴坦钠(77.4%);对肺炎克雷伯菌敏感性较高的抗菌药物为亚胺培南(84.0%),哌拉西林钠-他唑巴坦钠和头孢哌酮钠-舒巴坦(均为80.0%);对奇异变形杆菌敏感性较高的抗菌药物依次为哌拉西林钠-他唑巴坦钠(93.8%),美罗培南(81.2%),头孢哌酮钠-舒巴坦、替卡西林钠-克拉维酸钾敏感率及亚胺培南(均为75.0%);对屎肠球菌敏感性较高的抗菌药物依次为万古霉素(100.0%),奎奴普丁(90.0%),四环素80.0%;对铜绿假单胞菌依次为头孢哌酮钠-舒巴坦87.5%,哌拉西林钠-他唑巴坦钠和亚胺培南(均为75.0%)。见表1。
3讨论
DM是一种以高血糖为主要特征的全身性内分泌疾病,严重威胁着人类的身体健康,尿路感染是其严重的并发症,仅次于呼吸系统感染[8-9],是医学防治的重点难点。DM患者的细菌尿路感染比较繁琐,属于难治性尿路感染,多次发作反复用药后易引起细菌耐药率上升导致多重耐药,准确的细菌鉴定及药物敏感试验结果对于指导临床用药极为关键[10-11]。
本组DM患者中以Ⅱ型DM居多,患者尿液中由于尿糖浓度偏高,是细菌生长的天然营养培养基,其中女性DM患者独特的解剖及生理特征易患尿路感染的概率比男性DM患者更高[12]。本组142株病原菌来源中,男45例,女97例,女性占68.3%,平均年龄62岁。DM患者尿路感染与普通人群相比更易复发,原因为DM容易引起自主神经病变后继而影响膀胱的反射功能,致使尿液排空困难形成尿潴留,增加了泌尿系感染的概率[13]。研究显示,健康的生活方式对降低DM患者泌尿系感染非常重要,DM患者在生活中应养成良好的生活习惯:合理饮食,适当运动,适量饮水,定时排尿,不憋尿,定时进餐,控制血糖浓度在正常范围[14-15]。临床分离的DM并尿路感染患者病原菌主要为革兰阴性杆菌,尤以肠杆菌科大肠埃希菌为主[16-17],本组142株致病菌中大肠埃希菌有62株,占总菌株43.7%,其次为肺炎克雷伯菌和奇异变形杆菌分别占总菌株的17.6%和11.3%,革兰阳性菌中以屎肠球菌为主占总菌株的7.0%,非发酵菌中以铜绿假单胞菌为主占总菌株的5.6%。
对本文4种革兰阴性菌和1种阳性菌的药物敏感试验结果来看:大肠埃希菌,肺炎克雷伯菌和奇异变形杆菌对第1、2代头孢菌素敏感性均低于73%,而对碳青霉烯类抗生素和酶抑制剂复合药物敏感性普遍较高,宜选用[18-21]。对于DM患者尿路感染的治疗不能仅凭经验用药,尿液细菌培养鉴定及药物敏感试验结果对极易反复的细菌尿路感染的诊断和治疗具有重要的指导意义,临床抗感染治疗应严格根据药物敏感试验结果选择敏感抗菌药物,以减少临床多重耐药菌的产生。
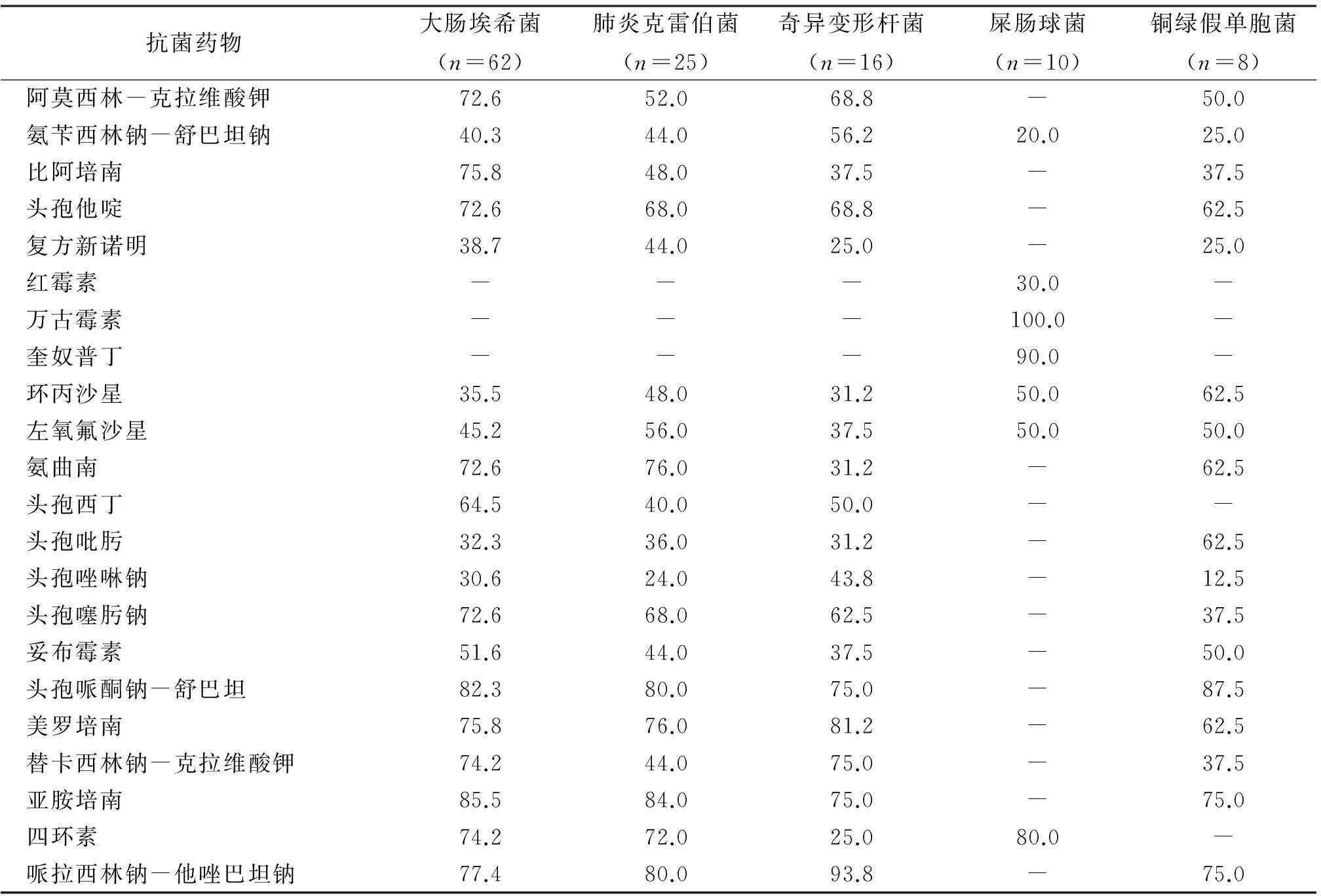
表1 糖尿病合并尿路感染患者药物敏感试验结果(%)
喹诺酮类抗生素由于在尿液中的有效浓度较高,被作为经验治疗尿路感染的首选药物,往往在尿液细菌培养及药物敏感试验结果回报前经验性使用,从而造成耐药率逐年升高,敏感性逐年下降[22-23],经统计发现我院DM合并尿路感染患者尿液检出的62株大肠埃希菌对喹诺酮类抗生素环丙沙星和左氧氟沙星的敏感性为35.5%和45.2%,临床敏感性已极大降低,而对亚胺培南、头孢哌酮钠-舒巴坦、哌拉西林钠-他唑巴坦钠的敏感性分别为85.5%、82.3%、77.4%,敏感性高、临床效果明显。肺炎克雷伯菌也是DM合并尿路感染患者重要检出菌,随着β-内酰胺类抗菌药物的广泛使用,耐药性普遍较高,但对碳青霉烯类和酶抑制剂复合药物耐药性相对较低,对亚胺培南、 哌拉西林钠-他唑巴坦钠、头孢哌酮钠-舒巴坦、美罗培南的敏感性分别为84.0%、80.0%、80.0%和76.0%。肠杆菌科奇异变形杆菌在DM合并尿路感染患者中的检出也非常高,对喹诺酮类抗生素环丙沙星和左氧氟沙星的敏感性为31.2%和37.5%,对头孢菌素类抗生素头孢唑啉钠、头孢西丁的敏感性分别为43.8%和50.0%,比第3代头孢菌素头孢噻肟钠的敏感性略低(62.5%),对第4代头孢菌素头孢吡肟的敏感性仅为31.2%。肠球菌属屎肠球菌对头孢菌素类、氨基糖苷类药物天然耐药,国外耐万古霉素的肠球菌属感染率有所上升,其难治性已引起临床医生的高度重视[24]。我院DM合并尿路感染患者尿液中检出的屎肠球菌对万古霉素无耐药,对四环素的敏感性为80.0%,对喹诺酮类抗生素环丙沙星和左氧氟沙星的敏感性均为50.0%,对大环内酯类抗生素红霉素的敏感性仅为30.0%,而对奎奴普丁的敏感性相对较高(90.0%)。铜绿假单胞菌广泛分布于自然界,在人体的消化道、呼吸道、皮肤等部位均有发现,易引起呼吸道感染症状[25-29],其繁殖能力及致病性均较强,而药物敏感性普遍不高。铜绿假单胞菌的天然耐药性较广泛,给抗菌药物治疗带来了极大挑战。本文检出的8株铜绿假单胞菌对头孢哌酮钠-舒巴坦、哌拉西林钠-他唑巴坦钠、亚胺培南、美罗培南、比阿培南的敏感性分别为87.5%、75.0%、75.0%、62.5%、37.5%。
总之,大肠埃希菌、肺炎克雷伯菌、奇异变形杆菌、屎肠球菌、铜绿假单胞菌是导致DM合并尿路感染患者的常见致病菌;万古霉素、亚胺培南、哌拉西林钠-他唑巴坦钠和头孢哌酮钠-舒巴坦均可作为DM合并尿路感染患者治疗的敏感药物。
[参考文献]
[1]黄伟,李颖,周锋,等.糖尿病患者泌尿系感染病原菌的耐药现状[J].中华医院感染学杂志,2012,22(4):852-853.
[2]李慧英.糖尿病患者心血管事件危险因素的临床分析[J].中国临床医生,2015,43(6):52-53.
[3]董松,崔立芹,雷蕾,等.2 型糖尿病并发骨质疏松的相关危险因素[J].武警医学,2015,26(8):824-827.
[4]王铭梁,祝安惠,陈正光,等.不同类型糖尿病患者腹部脂肪分布特点及其与胰岛素抵抗的相关性研究[J].解放军医药杂志,2015,27(5):64-68.
[5]朱英,马丽萍,李 斌.老年糖尿病患者并发院内感染的危险因素分析及预防措施[J].华南国防医学杂志,2015,29(5):364-366.
[6]吴岗,宋向欣,张宏武.血尿酸和空腹血糖受损与糖尿病相关性分析[J].中国医药,2015,10(4):511-533.
[7]Clinical and Laboratory Standards Institute.Performance Standards for Antimicrobial Susceptibility Testing[S].Twenty-first Informational Supplement,2012.
[8]林彬.糖尿病并发尿路感染153例临床分析[J].吉林医学,2013,34(5):831-832.
[9]黄崇林,金标,潘宇平,等.老年2型糖尿病患者尿路感染的临床特点及相关因素分析[J].中华医院感染学杂志,2014,24(8):1937-1939.
[10]赵蓬波,杨广民,侯晓杰,等.579株泌尿道感染病原菌分布与耐药性分析[J].中国病原生物学杂志,2012,7(5):387-389.
[11]杨静,吴永贵,沈继录,等.泌尿道感染的菌群分布及耐药性分析[J].安徽医科大学学报,2009,44(2):280-282.
[12]孙艳雷.糖尿病合并尿路感染120临床治疗分析[J].中国医药指南,2013,11(7):50-51.
[13]刘华楠.糖尿病合并尿路感染40例临床分析[J].吉林医学,2012,33(2):328-329.
[14]董茹,张磊.糖尿病合并尿路感染315例病原菌及耐药分析[J].齐齐哈尔医学院学报,2013,34(22):3355-3357.
[15]高裕慧.中老年女性患者糖尿病并尿路感染的临床观察及护理[J].中国实用医药,2013,8(23):179-180.
[16]郦文琴.糖尿病患者尿路感染的病原学特征分析[J].实用糖尿病杂志,2014,10(6):44-45.
[17]许晓红,宁永忠.尿路感染病原学分析[J].中国药物与临床,2014,14(9):1288-1289.
[18]杨国刚,顾双双.泌尿道感染病人尿液病原菌鉴定及药敏结果分析[J].中国病原生物学杂志,2010,5(2):159-160.
[19]吴芳芳,许纹,杨乐园,等.962例尿培养病原菌分布及耐药性分析[J].检验医学,2014,(8):806-808.
[20]何宇佳,蔡敏琪,农树红,等.尿培养阳性标本的细菌分布及药物敏感性分析[J].西南国防医药,2013,23(11):1204-1206.
[21]潘思争,钟欢妹,李尔凡,等.糖尿病尿路感染状况分析[J].中国医药指南,2012,10(12):520-521.
[22]沈巍.糖尿病患者尿路感染病原菌分布及耐药性研究[J].中国消毒学杂志,2013,30(8):734-736.
[23]李玉芬,刘杨,刘金禄,等.尿路感染病原菌分布及耐药性分析[J].河北医药,2014,36(8):1238-1240.
[24]熊域皎,贾蓓,赵启全,等.395株临床分离肠球菌属细菌耐药性分析[J].中国抗生素杂志,2014,39(8):后插2-后插5.
[25]马颖,恒新.临床标本中粘液型铜绿假单胞菌的分离及耐药性分析[J].临床合理用药杂志,2013,6(5):107-108.
[26]李静,周立霞,范秋生.ICU深静脉导管感染的病原菌分布及耐药性分布[J].疑难病杂志,2012,11(1):34-37.
[27]邢颜平,邱春华,王静.下呼吸道标本铜绿假单胞菌耐药性分析[J].解放军预防医学杂志,2014,32(2):175.
[28]高金波,熊炯昕,吕平,等.重症急性胰腺炎并发肺部感染的临床分析[J].中华消化外科杂志,2005,4(6):399-401.
[29]代芳芳,赵秀英,于艳华,等.医院内宽嗜性铜绿假单胞菌噬菌体的分离筛选[J].首都医科大学学报,2013,34(5):19-24.
[30]安淑芬,芮晨,田坤,等.心脏术后中心静脉导管相关性感染的病原菌及药物敏感性分析[J].中国循证心血管医学杂志,2012,4(2):125-127.
[31]赵羽,夏梦岩,邹永红,等.56株铜绿假单胞菌感染分布及耐药性分析[J].解放军医药杂志,2011,23(2):39-41.
(收稿时间:2015-08-26修回时间:2015-10-12)
·论著·

Analysis of the Bacteria Culture and Microbial Sensitivity Test for Urine of Diabetes Mellitus Patients with Urinary Tract Infection
NING Li-ping, WANG Qin-li, WANG Zhan-ke, GUO Liang, ZHAO Wan-ru (Department of Clinical Laboratory, 94 Hospital of PLA, Clinical Laboratory Specialist Center of Nanjing Military Area Command, Nanchang 330002, China)
[Abstract]ObjectiveTo analyze the results of bacteria culture and microbial sensitivity test of urine of diabetes mellitus (DM) patients with urinary tract infection in order to provide basis for the rational use of antimicrobial drugs. MethodsThe results of bacteria culture and microbial sensitivity test of the urine samples from 1486 DM inpatients during January 2013 and December 2014 were retrospectively analyzed. ResultsThe positive rate of bacterial culture was 9.6% (142/1486) for the 1486 DM patients with urinary tract infections, in which the total constituent ratio of Escherichia coli, Klebsiella pneumoniae, Proteus mirabilis, Enterococcus faecium and Pseudomonas aeruginosa was 85.2% (121/142), and the ration of others was 14.8% (21/142); the microbial sensitivity test showed that the top sensitivity rate of antibacterial drugs anti-Escherichia coli, Klebsiella pneumoniae, Proteus mirabilis, Enterococcus faecium and Pseudomonas aeruginosa were Imipenem (85.5%), Imipenem 84.0%(21/25) Piperacillin-Tazobactam (93.8%), Vancomycin (100%) and Cefoperazone-Sulbactam (87.5%) respectively. ConclusionEscherichia coli, Klebsiella pneumoniae, Proteus mirabilis, Enterococcus faecium and Pseudomonas aeruginosa are the main common pathogenic bacteria that cause urinary tract infection in DM patients, and Vancomycin, Imipenem, Piperacillin-Tazobactam and Cefoperazone-Sulbactam are antibacterial drugs in treatment of DM patients with urinary tract infection.
[Key words]Diabetes mellitus; Urinary tract infections; Bacteria; Microbial sensitivity tests; Drug resistance, bacterial
[DOI]10.3969/j.issn.2095-140X.2015.12.018
[文献标志码][中国图书资料分类号]R587.1;R691.3A
[文章编号]2095-140X(2015)12-0078-04
[通讯作者]王占科,E-mail:wangzhanke@sina.com
