动脉脉压变异度在成年人二尖瓣手术中液体治疗效果的评价
2016-01-14苏涛,张宇轩
·论著·
动脉脉压变异度在成年人二尖瓣手术中液体治疗效果的评价
苏涛张宇轩
作者单位: 830001乌鲁木齐市,新疆维吾尔自治区人民医院麻醉科
【摘要】目的探讨动脉脉压变异度(PPV)在二尖瓣手术中液体治疗效果的评价。方法选取100例年龄35~55岁需行二尖瓣置换术的患者,随机均分为对照组(A组)、研究组(P组),每组50例。采用全身麻醉,麻醉前2组患者均在局麻下行右侧桡动脉穿刺置管监测有创动脉压,A组测量桡动脉压力;P组通过普通压力换能装置连接Philips IntelliVue MP70(荷兰)监护仪计算PPV值。2组均静脉输注醋酸钠林格注射液和琥珀酰明胶(晶体∶胶体=2∶1), A组输液量和速度以MAP及麻醉医师经验进行;P组维持PPV值在5%~10%。观察记录入手术室时(T1,基础值)、体外循环开始前(T2)、体外循环结束时(T3)、手术结束时(T4)的HR,及T3、T4时刻多巴胺泵速。于4个时刻抽动脉血监测血气,检测血乳酸(Lac),抽血查血肌酐(Cr)和尿素氮(BUN),检测尿比重(SG);记录2组患者尿量、输入液体量。结果T2时P组HR慢于T1时,且P组HR慢于A组(P<0.05)。T4时A组血Lac和BUN高于T1、T2时,且P组Lac低于A组(P<0.05);T4时P组血Lac和BUN与T1、T2时差异无统计学意义(P>0.05); T4时A组SG高于T1、T2时(P<0.05); T4时P组SG与T1、T2时差异无统计学意义(P>0.05);A组输入液体量、尿量明显少于P组(P<0.05); T3时A组与P组间多巴胺用量差异无统计学意义(P>0.05),T4时A组多巴胺用量大于P组,差异有统计学意义(P<0.05)。结论应用PPV指导成人二尖瓣手术中液体补充可以保证患者循环功能稳定、提高机体微循环灌注,且具有良好的安全性和可行性。
【关键词】动脉脉压变异度;二尖瓣手术;液体治疗
doi:10.3969/j.issn.1002-7386.2015.22.016
【中图分类号】R 614【文献标识码】A
收稿日期:(2015-06-08)
围手术期液体管理是一个非常重要的和具有挑战性的事情,因为低血容量和血容量过多都可能使围术期患者不良事件的发生率增加。因此,最合适的液体治疗方法一直是临床所关心的事。在心脏手术中,尤其是在二尖瓣狭窄的患者当中,前向血流通过狭窄的二尖瓣有赖于足够的前负荷。二尖瓣狭窄患者的左房压早已升高,因此,使用过量的液体容易使本已处于充血性心力衰竭的患者产生肺水肿。在这些患者中,受损的心功能、体外循环(CPB)引起的全身炎性反应和手术损伤本身都可以迅速和不可预知的降低心脏前负荷,使最适前负荷的维持显得特别困难[1]。尽管我们可以通过侵入性操作测量有创血压(ABP)、肺毛细血管楔压(PCWP)、中心静脉压(CVP)、心输出量(CO)等指标,但使用这些指标来判断心脏前负荷都是不可靠的[2]。而动脉脉压变异度(PPV),平均动脉压(MAP)和每搏变异度 (SVV)可以较为准确的预测液体治疗的反应性。动脉脉压变异度(pulse pressure variation,PPV)是一种微创动态功能性血流动力学指标,有研究表明当控制PPV小于10%时,此时容量为心脏做功最适前负荷[3-5]。因此,我们进行了一项前瞻性试验,以评估在PPV指导下的心脏手术患者术中液体治疗的可行性和安全性。
1资料与方法
1.1一般资料本研究经本院伦理委员会批准,并与患者签署知情同意书。选取择期行二尖瓣置换术患者100例,均为不同程度的二尖瓣狭窄,其中男50例,女50例;美国麻醉师协会(ASA)为Ⅲ级,年龄35~55岁,平均年龄(44±6)岁。随机均分为2组:对照组(A组,n=50)、动脉脉压变异度组(P组,n=50)。入选的标准为因二尖瓣狭窄需行二尖瓣置换术的患者,心功能Ⅱ~Ⅲ级,无水、电解质和酸碱平衡紊乱;无麻醉药过敏者或无恶性高热家族史; BMI<30 kg/m2和肺功能无异常者。CPB后需在多巴胺基础上加用肾上腺素维持循环功能的排除。
1.2方法
1.2.1麻醉方法:患者入室后,常规给予舒芬太尼 5~10 μg 镇静镇痛,吸氧,监测无创BP、SpO2、HR、RR和ECG。局麻下行桡动脉穿刺置管并测压,同时查动脉血气。麻醉诱导:缓慢静注咪达唑仑注射液0.05 mg/kg,当 BIS值小于80时,缓慢注射枸橼酸舒芬太尼注射液1 μg/kg,顺苯磺阿曲库铵0.15 mg/kg,BIS值达到40~45时,行气管插管。气管导管选择,女性:ID 7.5,男性:ID 8.0,妥善固定气管导管后行机械通气,潮气量8 ml/kg,呼吸频率12次/min, PETCO2维持在35~40。麻醉维持:丙泊酚 3~6 mg·kg-1·h-1,舒芬太尼0.5~1 μg·kg-1·h-1泵注,顺苯磺阿曲库铵0.15 mg·kg-1·h-1泵注,使BIS维持在40~50。
1.2.2加深麻醉:2组均应在切皮前、劈胸骨前、剪开心包前、主动脉插管前、CPB前、降温与复温前,关胸骨前这七个时刻,给予舒芬太尼10~20 μg适当加深麻醉,以降低机体应激反应并防止术中知晓。CPB复温后开始静脉泵注心血管活性药物,两组在T2~T3时停止输注液体。
1.2.3静脉镇痛与监测:2组患者术后均使用静脉镇痛(PCIA),药物为2 μg/kg 舒芬太尼+托烷司琼10 mg+0.9%氯化钠注射液至100 ml,背景剂量为2 ml/h,Bolus 0.5 ml,锁定时间15 min。2组患者CPB结束前均常规超滤,保持液体量出入平衡。A组监测有创血压(ABP),使MAP维持在70~90 mm Hg,输液量和速度由麻醉医师依据临床经验进行补充,液体种类和比例同P组。P组监测ABP,通过普通压力换能装置连接Philips IntelliVue MP70(荷兰)监护仪计算PPV值。根据PPV的数值来指导补液,当PPV值>10%时快速输注醋酸钠林格注射液和琥珀酰明胶(晶体∶胶体=2∶1),使PPV值达到5%~10%;当PPV值≤10%时控制或停止输液,使得PPV数值维持在5%~10%。
1.3观察指标记录2组入手术室时(T1,基础值)、体外循环开始前(T2)、体外循环结束时(T3)、手术结束时(T4)的HR,T3、T4时的多巴胺泵用量。于4个时刻抽动脉血监测血气,检测血乳酸(Lac),血肌酐(Cr)和尿素氮(BUN);记录2组患者尿量、输入液体量,测尿比重(SG)。

2结果
2.12组HR、Lac、BUN、SG比较T2时P组HR慢于T1时,且P组HR慢于A组(P<0.05)。T4时A组血Lac和BUN高于T1、T2时,且P组Lac低于A组(P<0.05);T4时P组血Lac和BUN与T1、T2时差异无统计学意义(P>0.05); T4时A组SG高于T1、T2时(P<0.05); T4时P组SG与T1、T2时差异无统计学意义(P>0.05)。见表1。
表12组不同时点HR、Lac、BUN、SG变化

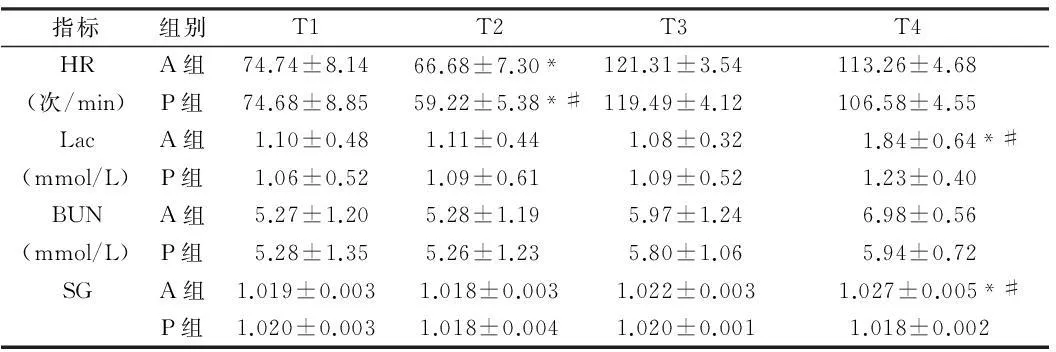
指标组别T1T2T3T4HRA组74.74±8.1466.68±7.30*121.31±3.54113.26±4.68(次/min)P组74.68±8.8559.22±5.38*#119.49±4.12106.58±4.55LacA组1.10±0.481.11±0.441.08±0.321.84±0.64*#(mmol/L)P组1.06±0.521.09±0.611.09±0.521.23±0.40BUNA组5.27±1.205.28±1.195.97±1.246.98±0.56(mmol/L)P组5.28±1.355.26±1.235.80±1.065.94±0.72SGA组1.019±0.0031.018±0.003 1.022±0.003 1.027±0.005*#P组1.020±0.0031.018±0.004 1.020±0.001 1.018±0.002
注: 与T1比较,*P<0.05;与T2比较,#P<0.05
2.22组输液量、尿量和多巴胺用量比较术中P组输入液体量和尿量明显多于A组(P<0.05)。2组体外循环期间(T2~T3)各组Lac、BUN、SG、输液量及尿量差异无统计学意义(P>0.05);2组血Cr组间组内差异无统计学意义;T3时A组与P组间多巴胺用量差异无统计学意义(P>0.05),T4时A组多巴胺用量大于P组,差异有统计学意义(P<0.05)。见表2、3。
表22组输液量及尿量变化
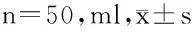

组别液体量(ml)尿量(ml)A组1326±161 710±63 P组1736±149*904±60*
注:与A组比较,*P<0.05
表32组T3、T4时刻多巴胺用量变化
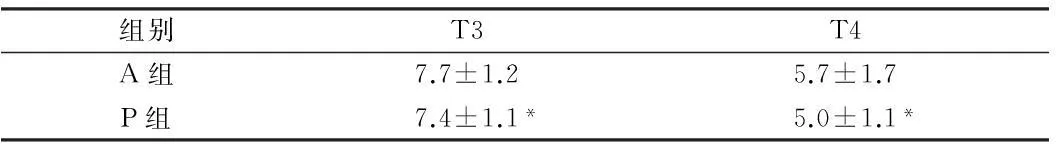
组别T3T4A组7.7±1.25.7±1.7P组7.4±1.1*5.0±1.1*
注:与A组比较,*P<0.05
3讨论
术中进行有效的容量治疗是维持机体有效循环血量的重要措施,临床多用CVP、ABP、PCWP等监测指标和医师临床经验来进行术中补液。补液量包括术前生理缺失量、术中生理需要量、术中体液丢失量和麻醉等原因引起的补偿性扩容。生理需要量按照4-2-1法则计算,其计算多为经验性估算,计算值往往比实际需要量大[6]。然而,心脏手术患者由于心脏瓣膜病、体外循环(CPB)引起的全身炎性反应和手术损伤等原因,均可引起不同程度的心功能损害,因此术中容量管理要求较高,维持最适前负荷就显得较为困难。
而对于二尖瓣狭窄的患者来说,前向血流通过狭窄的二尖瓣有赖于足够的前负荷。二尖瓣狭窄患者的左房压早已升高,因此,使用过量的液体容易使本已处于充血性心力衰竭的患者产生肺水肿。在体外循环结束即刻,即使患者看似拥有正常的术前左心功能,也会出现严重心肌收缩力的下降,这是由缺血性心脏停跳产生的心肌功能失常所导致。随后而来的容量治疗需谨慎,以免产生左心室和右心室衰竭。为维持心排血量,常需正性肌力药和升压药以避免容量超负荷。Lopes等[7]采用PPV指导手术患者的容量管理,认为通过监测PPV控制容量,可以降低术后并发症、维持心脏最适前负荷,使血流动力学保持稳定。
本研究以PPV指导二尖瓣置换术术中的容量管理,结果表明,研究组经过PPV指导输液后液体的用量明显多于对照组,术中和术毕的生命体征均较平稳。Lopes等[7]报道当PPV控制在<10%的范围内时,此时的容量为最适容量,本研究中把PPV控制在5%~10%之间主要是为避免容量负荷过重加重心脏负担。结果提示将PPV控制在5%~10%的范围内可以保证患者的血流动力学的稳定而不出现过量。
2组患者在T3时,由于手术及CPB等原因引起的心功能损害,均需要较高剂量多巴胺进行支持,此时2组之间多巴胺用量差异无统计学意义(P>0.05);而随着正性肌力药物的应用及容量治疗的进行,心脏功能逐步改善,2组多巴胺用量逐渐减少,T4时刻2组患者生命体征均较为平稳,但A组患者多巴胺用量大于P组,差异有统计学意义(P>0.05)。
与P组相比,A组的总液体入量明显较少,多巴胺用量较大,且心率较快,较快的心率使得心肌细胞的耗氧量明显增加,心肌细胞的氧供氧耗平衡破坏有增加心脏事件的危险。而血管活性药物应在容量状态较为合适时使用,容量不足的情况下应用血管活性药是以收缩外周血管为代价来维持机体正常血压,这将导致组织灌注不良,氧代谢处于紊乱状态,器官氧合和正常功能受到影响。在PPV指导下输注适量液体进行扩容后,使得容量负荷达到最佳状态,提高了心输出量,增加了组织的灌注。因前负荷的增加和外周组织灌注的改善,心率逐渐降低,心脏耗氧量及心脏做功减少,此时多巴胺的用量也明显减少。
动脉血Lac的水平可以反映组织氧供与氧需求平衡情况,同时Lac水平的高低是包括心脏手术在内的各种危重症患者死亡率的重要预测指标[8],血Lac越高,表明病情越危重,预后越差。本研究中2组手术时间相同,CPB期间及CPB结束即刻(T3)血Lac 2组之间无差异。T3时2组均开始进行了不同程度的容量治疗,直至T4时刻,但P组在PPV指导下进行的容量治疗,使得P组患者的容量负荷达到最佳状态,外周组织灌注得到改善,因此P组患者在T4时,血Lac水平低于A组,差异有统计学意义。同时也可反应出目前临床上的传统输液不能很好的保证机体微循环血液灌注,维持血压时偏重于依赖血管活性药,机体组织存在缺氧的现象。
同时A组的尿量明显较P组减少,但基本在正常范围,血Cr 2组相差不大。但对照组的BUN和SG却较研究组升高,提示对照组可能有血容量不足,因为机体血容量不足时,肾脏会使原尿重吸收增加来维持体液的平衡,而尿素分子量小,在原尿被重吸收时会重新回到血液中;而肌酐分子量相对较大,不能被重吸收,所以造成BUN升高而血Cr正常,同时肾小管对液体重吸收的增加,使得SG增加。
综上所述,动脉脉压变异度监测对于二尖瓣狭窄患者行二尖瓣置换术术中液体治疗来说是一种安全的可行的监测方式,它能够动态的监测某一时段内血容量的变化,使液体输注更加合理,并改善机体微循环的灌注,保持血流动力学的稳定,为麻醉医生判断患者的循环状态提供更准确、更合理的指导。
参考文献
1Warren OJ,Smith AJ,Alexiou C,et al.The inflammatory response to cardiopulmonary bypass: part 1-mechanisms of pathogenesis.J Cardiothorac Vasc Anesth,2009,23:223-231.
2Marik PE,Baram M,Vahid B.Does central venous pressure predict fluid responsiveness A systematic review of the literature and the tale of seven mares.Chest,2008,134:172-178.
3Spahn DR,Chassot PG.CON:Fluid restriction for cardiac patients during major noncardiac surgery should be replaced by Goal-directed intravascular fluid administration.Anesth Analg,2006,102:344-346.
4Hofer CK,Mailer SM,Furrer L,et al.Stroke volume and pulse pressure variation for predictiort of fluid responsiveness in patients undergoing off-pump coronary artery bypass grafting.Chest,2005,128:848-854.
5Belloni L,Pisano A,Natale A,et al.Assessment of fluid responsiveness parameters for off_pump coronary artery bypass surgery:a comparison among LiDC0,transesophageal echochardiography,and pulmonary artery catheter.J Cardiothorac Vasc Anesth,2008,22:243-248.
6吴新民,于布为,薛张纲,等.麻醉手术期间液体治疗专家共识(2007).中华麻醉学杂志,2008,28:485-489.
7Lopes MR,Oliveira MA,Pereira VO,et al.Goal-directed fluid management based on pulse pressure variation monitoring during high risk surgery:a pilot randomized controlled trial.Crit Care,2007,11:R100.
8Zhang Z, Xu X.Lactate clearance is a useful biomarker for the prediction of all cause mortality in critically ill patients:a systematic review and meta-analysis.Crit Care Med, 2014, 42: 2118-2125.
