不同通气模式在老年经腹腔镜直肠癌手术患者中的比较
2015-12-30孙国印,张媛,蔡丽敏等
不同通气模式在老年经腹腔镜直肠癌手术患者中的比较
孙国印张媛蔡丽敏韩伟
(吉林大学第一医院麻醉科,吉林长春130021)
摘要〔〕目的观察老年患者腹腔镜直肠癌手术中,不同通气模式对血流动力学以及呼吸系统的影响。方法选取择期行腹腔镜直肠癌手术患者(年龄≥65岁)40例,随机分为容量控制通气(VCV)组(n=20)和压力控制通气(PCV)组(n=20)。两组患者在气腹前通气模式为VCV,潮气量(Vt)为8 ml/kg,I/E为1∶2,调整呼吸频率,维持PETCO2 35~40 mmHg。建立气腹后,VCV组呼吸机参数不变。PCV组设定压力使Vt为8 ml/kg,调整呼吸频率,维持PETCO2 35~40 mmHg。记录患者在麻醉诱导完成后10 min、气腹前(T0)、Trendelenburg 体位后10 min(T1)、Trendelenburg 体位后60 min(T2)、手术结束时(T3)的平均动脉压(MAP)、心率(HR)、气道峰压(Ppeak)、呼吸频率(RR),并且在以上时间点采集桡动脉血行血气分析。结果两组患者的MAP在T1明显高于T0(P<0.05),Ppeak在T1和T2明显高于T0。与VCV组相比,T1、T2时间点PCV组Ppeak明显降低。两组PaO2在T1、T2明显低于T0,而PaCO2升高。结论在老年患者腹腔镜直肠癌手术中,VCV与PCV对血流动力学的影响没有明显差异,但PCV可以明显降低气腹以及头低脚高位时的Ppeak,在无心肺疾病及BMI正常的老年患者中,两种通气模式都可以应用。
关键词〔〕压力控制通气;腹腔镜;直肠癌
中图分类号〔〕R614〔文献标识码〕A〔
通讯作者:韩伟(1965-),女,主任医师,主要从事围术期临床麻醉研究。
第一作者:孙国印(1985-),男,硕士,医师,主要从事临床麻醉学研究。
与传统开腹手术相比,腹腔镜直肠癌手术可以减少术中出血量、减少术后疼痛、缩短住院时间。目前,越来越多的老年患者接受腹腔镜直肠癌手术。但是,为了提供良好的术野,腹腔镜直肠癌手术需要CO2气腹以及患者头低脚高位,这些都对机械通气时的气道压力产生很大影响。老年患者呼吸肌、肺结构、机械力学以及肺血流的改变使老年患者围术期肺部并发症危险增加。容量控制通气(CVCV)作为常用的通气模式,可以明显增加CO2气腹以及头低脚高位时的气道压力,压力控制通气(PCV)可以降低吸气时的气道峰压,改善通气/血流比值,减少肺顺应性的降低〔1,2〕。本研究拟比较腹腔镜直肠癌手术中,PCV与VCV对老年患者血流动力学以及呼吸系统的影响。
1材料与方法
1.1病例选择选取2012年5月至2013年7月于吉林大学第一医院择期行腹腔镜直肠癌手术患者40例,男女不限,年龄65~89岁,ASA ≤Ⅲ级。排除标准:(1)既往有心脏或呼吸系统疾病;(2)体重指数(BMI)≥30 kg/m〔2〕。本研究获得了我院伦理委员会的批准,征得了患者的同意。按照随机表格法随机分为容量控制通气(VCV)组(n=20)和PCV组(n=20)。两组患者年龄、性别、体重、身高、BMI、手术时间、麻醉时间比较无统计学差异(P>0.05)(表1)。
1.2麻醉方法患者入手术室后,常规监测:心电图(ECG),无创动脉压,脉搏血氧饱和度(SpO2),PETCO2,局麻下行左桡动脉穿刺置管。麻醉诱导:依次给予咪达唑仑0.04 mg/kg,舒芬太尼0.4 μg/kg,顺苯磺酸阿曲库胺0.15 mg/kg,依托咪酯0.3 mg/kg。气管插管后连接Dräger Fabius GS麻醉机行机械通气,吸入新鲜气体,流量为2 L/min,吸入氧分数为50%。通气模式为VCV,潮气量为8 ml/kg,I/E为1∶2,调整呼吸频率,维持PETCO230~40 mmHg。当患者建立气腹后,VCV组呼吸机参数不变。PCV组设定压力使Vt为8 ml/kg,调整呼吸频率,维持PETCO235~40 mmHg。麻醉诱导采取仰卧位,麻醉诱导完成后10 min,患者循环稳定后建立人工CO2气腹,维持气腹压在12 mmHg;然后采取30° Trendelenburg 体位;气腹停止后,患者恢复仰卧位。麻醉维持:静脉泵入丙泊酚4~6 mg·kg-1·h-1和瑞芬太尼6~18 μg·kg-1·h-1,维持Narcotrend指数在40~60,间断给予顺阿曲库铵维持肌松。


指标VCV组PCV组年龄(岁)72±672±6性别(男/女)9/1115/5体重(kg)60±864±10身高(cm)167±8169±7BMI(kg/m2)21±222±3手术时间(min)123±35138±38麻醉时间(min)190±45207±48
1.3观察指标记录患者在麻醉诱导完成后10 min、气腹前(T0)、Trendelenburg 体位后10 min(T1)、Trendelenburg 体位后60 min(T2)、手术结束时(T3)的平均动脉压(MAP),心率(HR),气道峰压(Ppeak),呼吸频率(RR);并且在以上时间点采取桡动脉血行血气分析。
1.4统计学分析应用SPSS19.0软件行单因素方差分析、t及χ2检验。
2结果
2.1血流动力学变化MAP:组内比较:两组患者的MAP在T1明显高于T0(P<0.05),PCV组患者T2的MAP也显著高于T0;组间比较,两组之间无明显差异(P>0.05)。HR:组内及组间比较,HR没有明显差异(P>0.05)。见表2。
2.2呼吸参数的变化两组患者的PaO2在T1、T2明显小于T0(P<0.05);组间比较无明显差异 (P>0.05)。两组患者的PaCO2在T1、T2与T0相比明显升高(P<0.05);组间比较无明显差别(P>0.05)。两组患者的Ppeak在T1、T2明显大于T0(P<0.05)。组间比较,PCV组患者的Ppeak在T1、T2明显小于VCV组。两组患者的RR在T1、T2、T3明显大于T0(P<0.05)。组间比较无明显差异(P>0.05)。见表3。
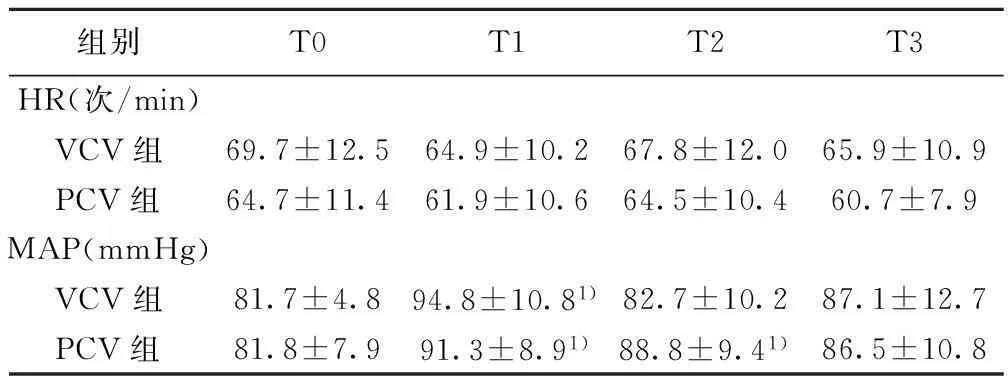
组别T0T1T2T3HR(次/min)VCV组69.7±12.564.9±10.267.8±12.065.9±10.9PCV组64.7±11.461.9±10.664.5±10.460.7±7.9MAP(mmHg)VCV组81.7±4.894.8±10.81)82.7±10.287.1±12.7PCV组81.8±7.991.3±8.91)88.8±9.41)86.5±10.8
与T0相比:1)P<0.05
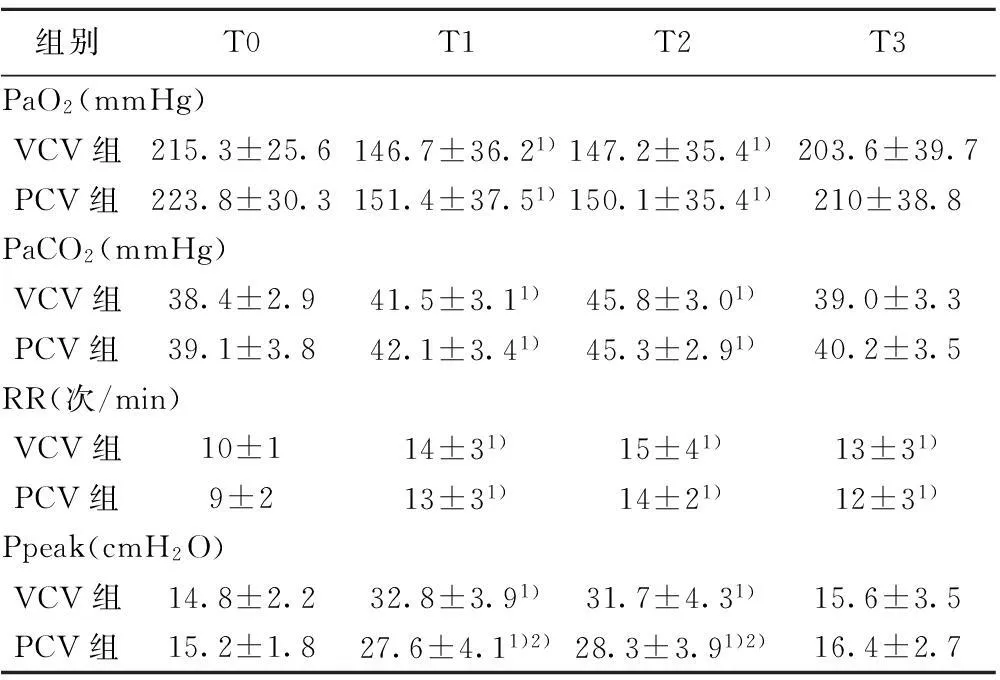
组别T0T1T2T3PaO2(mmHg)VCV组215.3±25.6146.7±36.21)147.2±35.41)203.6±39.7PCV组223.8±30.3151.4±37.51)150.1±35.41)210±38.8PaCO2(mmHg)VCV组38.4±2.941.5±3.11)45.8±3.01)39.0±3.3PCV组39.1±3.842.1±3.41)45.3±2.91)40.2±3.5RR(次/min)VCV组10±114±31)15±41)13±31)PCV组9±213±31)14±21)12±31)Ppeak(cmH2O)VCV组14.8±2.232.8±3.91)31.7±4.31)15.6±3.5PCV组15.2±1.827.6±4.11)2)28.3±3.91)2)16.4±2.7
与T0相比:1)P<0.05;与VCV组相比:2)P<0.05
3讨论
与传统的开腹手术相比,腹腔镜手术在肿瘤的切除、淋巴结清扫方面没有明显差异〔3,4〕。结直肠癌晚期的患者,腹腔镜手术的术后并发症明显低于开放手术,且腹腔镜手术后严重并发症的发生率明显小于开放手术〔5〕。同时,腹腔镜手术可以明显降低手术后的疼痛、镇痛药物的需求、手术失血量和住院时间,以及有利于肠道功能的早期恢复〔6〕。尽管腹腔镜直肠癌手术有许多的优点,但是CO2气腹以及头低脚高位可引起明显的血流动力学变化,并且功能残气量减少、肺顺应性降低、Ppeak和平台压升高。而老年人器官功能的减退使肺部并发症的危险增加。VCV不能控制Ppeak,必须密切监测Ppeak,以避免有害的气道压力;而PCV可以控制气道压力、产生变化的潮气量、减慢吸气流量,使更多的肺泡扩张和气体分布,从而可以减少呼吸功和肺泡的过度膨胀,有利于肺保护〔7〕。气腹以及头低脚高体位期间MAP的升高可能是多种机制共同作用〔8〕。MAP升高主要是由于SVR升高引起,SVR增高是由机械和神经内分泌因素共同介导的:气腹初期内脏血管被压缩,静脉回流增加,中心静脉压升高,心脏前负荷升高;内脏神经通过气腹的刺激增加交感神经活性,并增加许多介质,包括血管加压素,并激活肾素 - 血管紧张素系统,而导致SVR升高。SVR升高可以用血管扩张药物,α2受体激动剂以及麻醉药物抑制。
在本研究中,气腹及头低脚高位后,两组患者Ppeak明显增高。这是因为CO2气腹使腹内压升高,膈肌上移,肺下段受压,胸腔内压力升高;从而肺顺应性降低、Ppeak明显升高〔9〕;这些变化可能导致一些并发症:如气压伤、低氧血症、肺水肿、肺不张、纵隔气肿、,肺动脉高压等。在应用PCV模式通气的患者中,其气道压力明显小于VCV组,但并无明显改善氧合。VCV在整个吸气期间的气流恒定,它通常反映了气管导管的阻力、吸气流量和肺的呼吸力学。PCV在吸气开始时气流快速进入肺,气道压达到预置压力后,气流流速呈指数递减,延长了吸气时间〔10〕,降低Ppeak,减少了气压伤产生的风险。由于采用老年患者,在我们的研究中,我们设定的气腹压力为12 mmHg。14 mmHg的气腹压会引起胸腔内压力增加9 mmHg〔11〕,导致死腔通气增加,这可能与氧分压的减少相关。
4参考文献
1Michelet P,D'Journo XB,Roch A,etal.Protective ventilation nfluences systemic inflammation after esophagectomy:a randomized controlled study〔J〕.Anesthesiology,2006;105(9):911-9.
2Campbell R,Davis B.Pressure-controlled versus volume-controlled ventilation:does it matter〔J〕? Respir Care,2002;47(4):416-26.
3Buunen M.Survival after laparoscopic surgery versus open surgery for colon cancer.long-term outcome of a randomised clinical trial〔J〕.Lancet Oncol,2009;10(1):44-52.
4Wu Z,Zhang S,Aung LH,etal.Lymph node harvested in laparoscopic versus open colorectal cancer approaches:a meta-analysis〔J〕.Surg Laparosc Endosc Percutan Tech,2012;22(1):5-11.
5Hida K,Hasegawa S.Open versus laparoscopic resection of primary tumor for incurable stage Ⅳ colorectal cancer〔J〕.Ann Surg,2012;255(5):929-34.
6Liang JT,Huang KC,Lai HS,etal.Oncologic results of laparoscopic versus conventional open surgery for stage Ⅱ or Ⅲ left-sided colon cancers:a randomized controlled trial〔J〕.Ann Surg Oncol,2007;14(1):109-17.
7Prella M,Feihl F,Domenighetti G.Effects of short-termpressure-controlled ventilation on gas exchange,airway pressures,and gas distribution in patients with acute lung injury/ARDS〔J〕.Chest,2002;122(4):1382-8.
8Odeberg S,Ljungqvist O,Svenberg T,etal.Haemodynamic effects of pneumoperitoneum and the influence of posture during anaesthesia for laparoscopic surgery〔J〕.Acta Anaesthesiol Scand,1994;38(2):276-83.
9Wahba RW.Perioperative functional residual capacity〔J〕.Can J Anaesth,1991;38(2):384-400.
10Al-Saady N,Bennett ED.Decelerating inspiratory flow wave form improves lung mechanics and gas exchange in patients on intermittent positive-pressure ventilation〔J〕.Intensive Care Med,1985;11(1):68-75.
11Joris J,Cigarini I,Legrand M,etal.Metabolic and respiratory changes after cholecystectomy performed via laparotomy or laparoscopy〔J〕.Br J Anaesth,1992;69(4):341-5.
〔2014-12-07修回〕
(编辑徐杰)
