腹腔镜治疗食管裂孔疝 56 例临床分析
2015-12-20王玉楼王骥马东伟马红钦赵文星刘斌
王玉楼 王骥 马东伟 马红钦 赵文星 刘斌
食管裂孔疝占膈疝的 90% ,多发生在中老年患者,发病率随年龄增长而逐渐升高。近年来随着检查技术和对此病认知程度的提高,在国内的检出率逐年上升。虽然外科治疗食管裂孔疝的有多种方法,但随着腹腔镜技术的发展成熟,腹腔镜食管裂孔疝修补联合胃底折叠被认为是食管裂孔疝治疗的金标准[1]。我院自 2010 年 8 月至 2014 年 8 月共对 56 例食管裂孔疝患者行腹腔镜食管裂孔疝修补联合 Nissen 胃底折叠手术治疗,现报道如下。
资料与方法
一、一般资料
本组 56 例食管裂孔疝患者,其中男 20 例,女36 例。年龄 57 ~ 81 岁,平均 67.1 岁。其中主诉嗳气 18 例、恶心呕吐 16 例、反酸 40 例、胸骨后烧灼痛26 例、呕血 3 例、吞咽困难 2 例,均经过内科保守治疗。术前均经胸腹部 CT、胃镜、上消化道钡餐等检查,确诊为食管裂孔疝,并行其他检查排除手术禁忌。本组患者病程 1 ~84 个月。其中Ⅰ型 39 例,Ⅱ型 11 例,Ⅲ型疝 5 例,Ⅳ型 1 例。合并胆囊结石 4例、原发性高血压 22 例、脑梗死 4 例、2 型糖尿病 7例,冠心病 5 例。
二、方法
经常规术前准备后,所有患者均采用气管插管全麻,仰卧头高脚低分腿体位,右侧抬高 30°。主刀者位于患者左侧,一助位于右侧,扶镜者位于两腿之间。5 孔法操作:脐下置入 10 mm 套管为观察孔,左中腹锁骨中线置入 5 mm 套管,左肋缘下腋前线置入 12 mm 套管,为主操作孔;右侧腹对称位置置入 5 及 10 mm 套管,为辅助操作孔。进镜后先探查病变部位,确定食管裂孔疝环及疝囊大小并分型,从胃大弯侧离断胃脾韧带至贲门左侧;由肝十二指肠韧带内侧打开小网膜,至贲门右侧,充分显露食管裂孔后,将疝内容物游离后还纳回腹腔,并建立足够的食管腹段切除疝囊。游离两侧膈肌脚,先以可吸 收 倒 刺 线 收 拢 膈 肌 脚,减 轻 张 力,再 以 2-0 Prolene 缝线间断缝合食管裂孔,注意保留足够的间隙供食管通过。如缺损超过 3 cm 或膈肌薄弱明显,需放置补片覆盖食管裂孔周围超过 2 cm,妥善固定。最后将食管左侧胃底经食管后方牵拉至食管右侧,与左侧残余胃底前壁以 2-0 Prolene 线间断缝合 2 ~ 3 针,形成长约 2 cm 的抗反流活瓣,完成胃底对食管的 360°包绕即 Nissen 胃底折叠术,注意松紧适度,以折叠完毕后,活瓣和食管之间可用分离钳轻松挑起为宜,最后再将胃底折叠后壁与弓状韧带固定。
所有患者术后均不放置胃管,术后第一天进食少量流 质,并 逐 步 过 渡 至 正 常 饮 食,术 后 4 ~ 5 d出院。
三、疗效评定
采用常用于食管裂孔疝症状评估的视觉模拟评分(Visual analogue scales,VAS)的方法[2-3],对患者手术前及手术后 6 个月内出现的因食管裂孔疝和胃食管反流导致的相关症状进行评价,包括烧心、反酸、嗳气、胸痛以及吞 咽困难等。评 分为 0 ~ 10分,10 分表示症状非常严重,0 分指无症状。患者调查由作 者 之 一 通 过 电 话 进 行 ,将 评 价 结 果 进 行 记录。患者调查由作者之一负责收集,并将评价结果进行 记 录 整 理 。 采 用 SPSS 19.0 统 计 软 件 进 行 分析,评分结果采用配对样本 t检验。
结 果
56 例均顺利完成手术,有 1 例因食管胃底静脉曲张较重而行小切口开腹止血,止血后关闭切口继续使用腹腔镜完成手术。平均手术时间 (117.4 ±39.9)min,术中出血量(47.3 ± 21.8)ml,术后胃肠功能恢复时间(35.7 ± 13.9)h,术后住院时间(5.4 ±2.2)d。围手术期无严重并发症及死亡病例。术后中位随访时间 23.5 个月(6 ~ 62 个月),48 例患者完全缓解,8 例反酸症状较前明显减轻,经服用质子泵抑制剂类药物可完全缓解。术后发生轻度吞咽困难 6 例,经指导饮食后缓解。胃食管反流综合症状 VAS 评分术后 1 个月、6 个月与术前比较,差异均有统计学意义(P < 0.05,表 1,2)。所有患者术后均定期复查上消化道钡餐、胃镜或上腹部 CT,未发现复发。
讨 论
食管裂孔疝常伴有胃食管反流症状,对患者的生活质量有明显影响。由于食管裂孔疝患者往往具有解剖和生理上的缺陷,如胃食管夹角由锐角变为钝角,下食管括约肌的内在功能失常和膈肌脚外在压力不足等,造成抗反流机制的丧失,内科治疗效果往 往 不 理 想。 食 管 裂 孔 疝 导 致 哮 喘、肺 部 感染、心绞痛的病例亦不在少数。胃内容物反流到食管可致一系列病理改变,长期可致 Barrett 食管,甚至食管癌。目前认为,对于Ⅰ型食管裂孔疝伴有严重胃食管反流症状内科治疗无效或停药后症状反复的患者应接受手术治疗,而Ⅱ型、Ⅲ型、Ⅳ型因其可能发生致命性并发症如胃绞窄、嵌顿、穿孔、出血等,无论有无临床症状,均应及时手术治疗[4]。
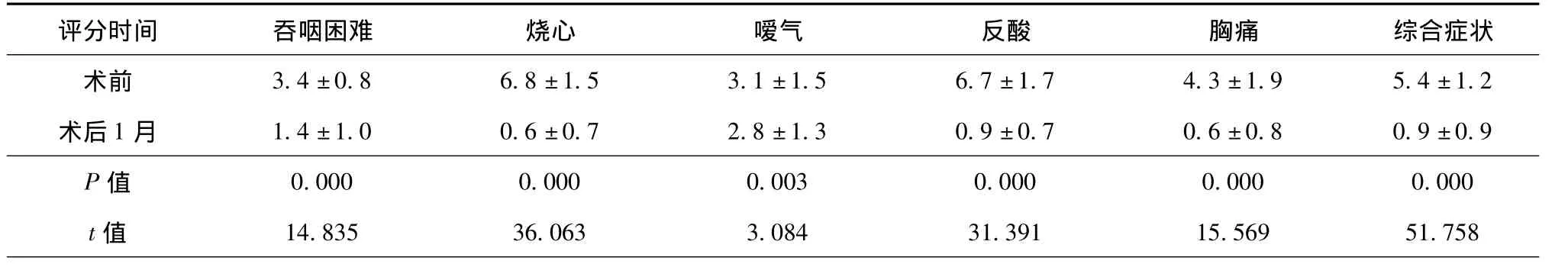
表 1 腹腔镜食管裂孔疝修补联合 Nissen 胃底折叠手术前后症状评分(分,¯x ± s)
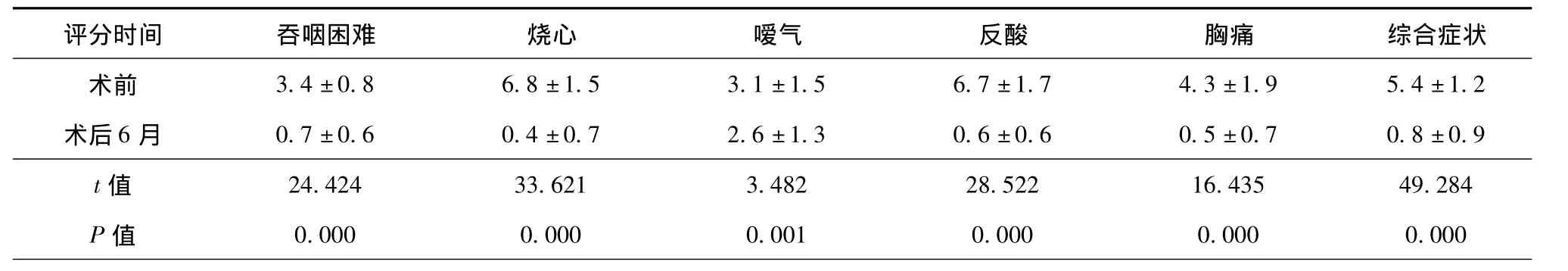
表 2 腹腔镜食管裂孔疝修补联合 Nissen 胃底折叠手术前、手术后 6 个月症状评分(分,¯x ± s)
食管裂孔疝以老年患者居多,随年龄增长其发病率逐渐增高。老年患者往往合并有慢性疾病,如慢性阻塞性肺气肿、糖尿病、高血压、冠心病等,不少病例因不能耐受开胸或开腹手术,丧失了治疗机会。1991 年 Dallemagne 等[1]和 Geagea[5]分别报道了腹腔 镜 食 管 裂 孔 疝 修 补 及 胃 底 折 叠 术 ,效 果 良好。腹腔镜治疗食管裂孔疝具有损伤小、痛苦小、远期手术效果肯定、围手术期并发症少、术后恢复快等优势,更适合老年患者,很快得到广泛接受,成为食管裂孔疝手术治疗的金标准,使合并慢性病的大量老年患者获得了手术机会[6]。我们自 2010 年以来,已应用此技术完成了 56 例手术,患者平均年龄 67.1 岁(57 ~ 81 岁),虽然多数病例合并慢性疾病,但均能顺利完成手术,且术后恢复迅速,住院时间短,围手术期无严重并发症和死亡病例。
手术中我们总结了以下经验:(1)我们在对腹腔镜全胃切除术熟练掌握的基础上,对于巨大裂孔疝、疝环周围粘连较重的病例,先自无血管区彻底游离胃大弯侧,采用由低位向高位的弓内游离,直至贲门右侧,彻底游离胃底大弯及胃底后壁,之后再游离小弯侧。此方法的优势在于大弯侧胃底的彻底游离提供了足够大的操作空间,暴露好,可以方便安全的进行膈肌脚缝合和胃底折叠缝合,并且可以减少胃短血管和脾脏的副损伤;游离过程出血少。当然,较小的裂孔疝,在保证能够顺利完成胃底折叠的基础上,我们仅离断最上两支胃短血管以减少创伤。(2)食管裂孔的缩小缝合过程中,我们先用可吸收倒刺线连续缝合靠拢对合两侧的膈肌脚,再用不可吸收线 Prolene 缝合加固。降低了较大食管裂孔或薄弱组织在缝合中的张力,大大减少了Prolene 线打结过程中对组织撕裂的可能性。(3)坚持快速康复的理念,不放置胃管;早期进食,术后第一天予流质饮食,短期恢复正常进食;鼓励患者术后 6 h 即下床活动,以促进胃肠功能恢复,防止深静脉血栓形成、坠积性肺炎等卧床相关并发症;以上措施结合腹腔镜的微创性,可以做到早期出院,减轻了患者痛苦及经济负担。
1951 年 Allison[7]首先描述了修补食管裂孔治疗胃食管反流,建立了抗反流手术的现代观念,之后 Nissen 等[8]外科医师不断改进抗反流手术方法。一些研究认为单纯食管裂孔疝修补不联合胃底折叠术的 患 者 其 反 流 症 状 的 复 发 率 较 高,最 高 可 达47%[9-10]。而食管裂孔疝修补联合胃底折叠术,可取得很好的抗反流效果。目前常用的是 Nissen、改良 Nissen 及 Toupet术式。选择 Nissen 还是 Toupet,目前 尚 无 统 一 共 识。 秦 鸣 放 等[11]通 过 实 践 证 明Nissen 胃底折叠术患者术后症状可明显缓解,食管测压和 24 h pH 值监测结果均明显改善,长期疗效肯定。Gómez 等[12]对 241 例腹腔镜 Nissen 术式和Toupet术式横向比较,Nissen 术式术后抗反流控制率(98.5% )明显高 于 Toupet 术 式 (73% )。Nissen胃底折叠抗反流效果好,这恰恰解决了大部分患者的主要症状。
吞咽困难是最常见的术后并发症[13],但多为暂时性,与食管动力不足、食管裂孔缝合过紧及局部水肿有关。90% 的患者可在术后 3 个月内自愈,其余多随时间延长而改善[14]。术后长期吞咽困难多为瘢痕所致,发病率 3% ~ 5%[15],部分可通过内镜扩张使症状缓解,多次内镜扩张效果不佳的患者可手术治疗[16]。本组 56 例患者全部应用 Nissen 术式胃底折叠,术后发生吞咽困难 6 例,考虑与胃底折叠手术后食管压力增加、合并局部水肿及患者适应不佳有关,经饮食指导后完全缓解。尽管我们在手术中注意采取很多预防措施:折叠的胃底与食管之间保持一定距离,折叠环宽度不应 > 2 cm;吞咽困难仍然未能 完 全 避 免,其 机 制 和 预 防 方 法 值 得 进 一 步研究。
文献报道存在胃连同折叠环术后疝入胸腔导致复发的情况,为了防止此种复发,我们参考既往文献中的建议,加行胃固定术,但具体的利弊,目前随访时间较短,仍待进一步的长期随访数据分析。
总之,腹腔镜修补联合 Nissen 胃底折叠术治疗食道裂孔疝,安全有效,值得推广与应用。
1 Dallemagne B,Weerts JM,Jehaes C,et al.Laparoscopic Nissen fundoplication:preliminary report.Surg Laparosc Endosc[J],1991 ,1 (3 ):138 -143 .
2 Andujar JJ,Papasavas PK,Birdas T,et al.Laparoscopic repair of large paraesophageal hernia is associated with a low incidence of recurrence and reoperation [J].Surg Endosc,2004 ,18 (3 ):444 -447 .
3 Karamanolis G ,Polymeros D ,Triantafyllou K ,et al.Hiatal hernia predisposes to nocturnal gastro-oesophageal reflux [ J].United European Gastroenterol J,2013 ,1 (3 ):169 -174 .
4 许 峰 峰 ,黄 俐 明 ,肖 隆 斌 .腹 腔 镜 手 术治 疗 食 管 裂 孔 疝的 42 体 会[J /CD].中 华 疝 和 腹 壁 外 科 杂 志 :电 子 版 ,2010 ,02 (4 ):129 -132 .
5 Geagea T .Laparoscopic Nissen's fundoplication :preliminary report on ten cases[J].Surg Endosc,1991 ,5 (4 ):170 -173 .
6 田 文 ,马 冰 .腹 腔 镜 食管裂 孔 疝 诊 断 和 治疗[J /CD].中 华 胃 食 管反 流 病电 子 杂 志 ,2014 ,01 (1 ):7 -8 .
7 Allison PR .Hiatus hernia:(a 20 -year retrospective survey)[J].Ann Surg,1973 ,178 (3 ):273 -276 .
8 Nissen R.Gastropexy as the lone procedure in the surgical repair of hiatus hernia[J].Am J Surg,1956 ,92 (3 ):389 -392 .
9 Perdikis G ,Hinder RA ,Filipi CJ,et al.Laparoscopic paraesophageal hernia repair[J].Arch Surg,1997 ,132 (6 ):586 -589 ;discussion 590 -581 .
10 Willekes CL, Edoga JK, Frezza E E . Laparoscopic repair of paraesophageal hernia[J].Ann Surg,1997 ,225 (1 ):31 -38 .
11 秦鸣 放 ,赵 宏 志 .胃 食 管 结 合 部 常 见 良 性 疾 病 的 腹 腔 镜 治 疗[J].中国 微 创 外 科 杂志 ,2010 ,01 (10 ):63 -66 .
12 Gomez Cardenas X ,Flores Armenta JH,Elizalde Di Martino A ,et al.[Antireflux surgery, comperative study of three laparascopic techniques][J].Rev Gastroenterol Mex,2005 ,70 (4 ):402 -410 .
13 张成,李 俊生 ,克 力木 .2013 年 美 国 胃 肠 内 镜 外 科 医 师 协 会 食 管裂孔疝 治 疗 指 南 解 读 (二)[J /CD].中 华 胃 食 管 反 流 病 电 子 杂志,2015 ,02 (2 ):68 -69 .
14 Makris KI,Cassera MA ,Kastenmeier AS ,et al.Postoperative dysphagia is not predictive of long-term failure after laparoscopic antireflux surgery[J].Surg Endosc,2012 ,26 (2 ):451 -457 .
15 Yang H ,Meun C ,Sun X ,et al.Outcome following management of dysphagia after laparoscopic anti-reflux surgery[J].World J Surg,2012 ,36 (4 ):838 -843 .
16 Symons NR ,Purkayastha S ,Dillemans B ,et al.Laparoscopic revision of failed antireflux surgery:a systematic review [J].Am J Surg,2011 ,202 (3 ):336 -343 .
