神经外科术后患者颅内感染的危险因素分析
2015-12-18卢加河王志军苏海涛董月清
卢加河 杨 娇 王志军 苏海涛 董月清
1)河北沧州市人民医院神经外科 沧州 061000 2)天津武警总医院神经外科 天津 300162
颅内感染作为神经外科术后患者常出现的一种严重并发症,可直接影响手术效果,降低患者的疗效和预后,延长住院时间,甚至危及患者生命。如何有效评估、控制和预防术后颅内感染对最终达到较理想的神经外科治疗效果至关重要。近年来,由于抗生素的大量不合理应用,院内的耐药菌株不断出现,抗生素治疗的效果也受到影响,导致术后颅内感染患者的数目增多[1]。本研究针对近4a来我院行神经外科手术患者的临床资料进行回顾性分析,将各种可能导致患者颅内感染的危险因素进行分析比较,为预防术后颅内感染提供临床依据。现报道如下。
1 资料与方法
1.1 一般资料 回顾性选取我院神经外科2010-01—2014-06手术患者100例,按照是否发生术后感染分为颅内感染组和非颅内感染组。颅内感染组50 例,男28 例,女22 例;年龄38~74岁,平均(47.24±8.53)岁。非颅内感染组50例,男26例,女24例;年龄39~76岁,平均(42.18±9.65)岁。2组患者一般情况见表1。颅内感染组符合1999年版美国疾病控制中心所发布的《手术部位感染防治指南》:(1)出现发热、头晕头痛等临床症状;(2)病理征均呈阳性;(3)患者血白细胞升高且>10×109个/L;脑脊液白细胞升高>10×107个/L;脑脊液葡萄糖水平降低<0.45g/L;(4)脑电图显示颅内感染弥漫性异常;(5)CT 或MRI检查显示脑膜炎、脑炎或脑膜脑炎;(6)患者CSF细菌培养呈阳性,满足以上4~5项诊断其为颅内感染[2]。
1.2 治疗方法 术前备皮,进行常规消毒和手术铺单,根据患者具体情况行相应手术治疗,并于手术前预防性应用抗生素,在手术过程中要密切观察患者的生命体征,严格按照手术室的无菌要求操作,排除医源性因素造成的术后颅内感染。手术过程中记录患者的手术术式、手术时间、GCS评分、ASA 评分、脑室外引流、术后脑脊液漏以及术后气管切情况。手术后将患者的伤口进行缝合,并加用纱布包扎。
1.3 评价指标 记录2组患者的性别、年龄、住院时间、术前院内等待时间、格拉斯哥昏迷(GCS)评分、按美国麻醉师协会(ASA)评分、手术术式及原因、手术时间、再次手术率、脑室外引流和术后脑脊液漏、术后气管切开发生率。其中GCS评分包括睁眼反应、语言反应和肢体运动3个方面,昏迷程度以E、V、M,分数加总评估,正常人的昏迷指数是满分15分,昏迷程度越重者的昏迷指数越低分;按美国麻醉师协会评分(ASA 评分)于麻醉前将病人分为5级:Ⅰ级,正常健康,除局部病变外,无系统性疾病;Ⅱ级,有轻度或中度系统性疾病;Ⅲ级,有严重系统性疾病,日常活动受限,但未丧失工作能力;Ⅳ级,有严重系统性疾病,已丧失工作能力,威胁生命安全;V 级,病情危重,生命难以维持的濒死病人[3]。
1.4 统计学方法 应用SPSS 18.0进行统计学分析,计量资料采用±s表示,2组比较采用t检验;计数资料以百分率表示,以χ2检验;以术后颅内感染为应变量,其余因素为自变量,应用非条件概率Logistic回归模型对危险因素进行检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组一般情况及手术情况对比 颅内感染组的年龄、住院时间、术前院内等待时间、手术时间、再次手术率、脑室外引流和术后脑脊液漏发生率均显著高于非颅内感染组(P<0.05);颅内感染组的GCS评分显著低于非颅内感染组(P<0.01)。见表1。
2.2 术后颅内感染的单因素Logistic分析 见表2。
表1 2组一般情况及手术情况对比 (±s)
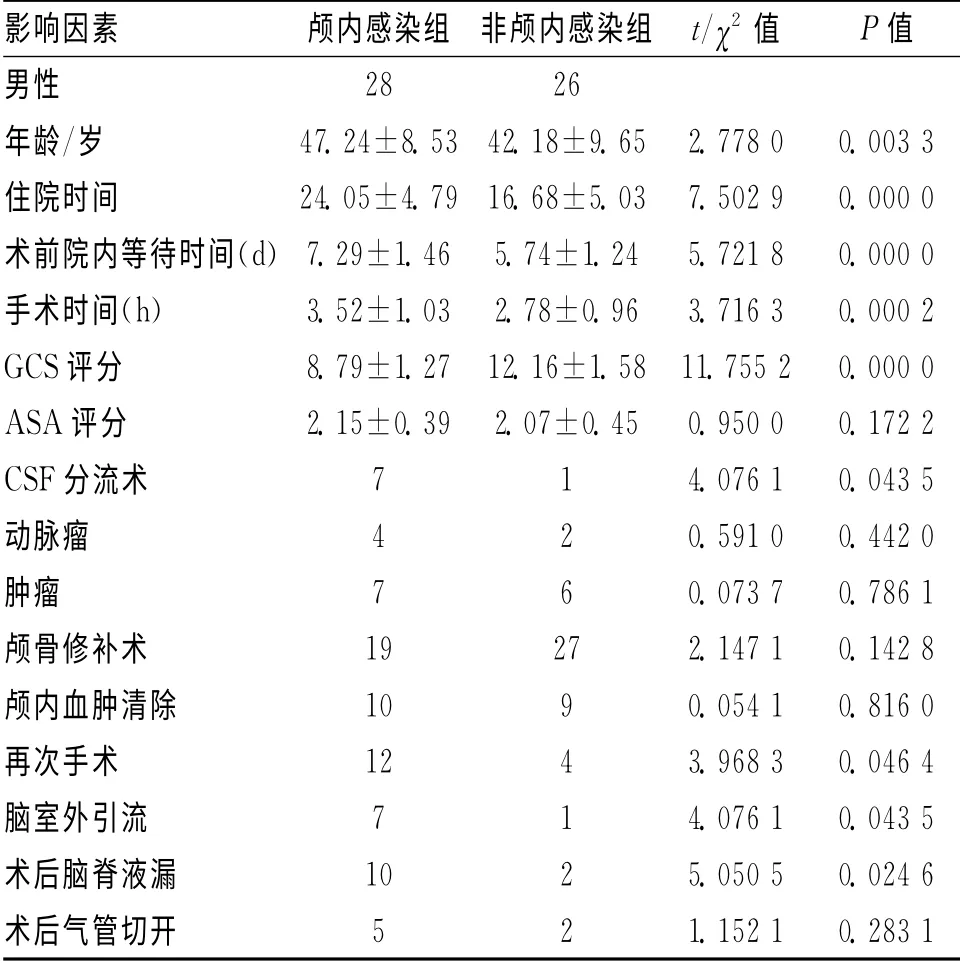
表1 2组一般情况及手术情况对比 (±s)
影响因素 颅内感染组 非颅内感染组 t/χ2 值 P值男性28 26年龄/岁 47.24±8.53 42.18±9.65 2.778 0 0.003 3住院时间 24.05±4.79 16.68±5.03 7.502 9 0.000 0术前院内等待时间(d)7.29±1.46 5.74±1.24 5.721 8 0.000 0手术时间(h) 3.52±1.03 2.78±0.96 3.716 3 0.000 2 GCS评分 8.79±1.27 12.16±1.58 11.755 2 0.000 0 ASA 评分 2.15±0.39 2.07±0.45 0.950 0 0.172 2 CSF分流术 7 1 4.076 1 0.043 5动脉瘤 4 2 0.591 0 0.442 0肿瘤 7 6 0.073 7 0.786 1颅骨修补术 19 27 2.147 1 0.142 8颅内血肿清除 10 9 0.054 1 0.816 0再次手术 12 4 3.968 3 0.046 4脑室外引流 7 1 4.076 1 0.043 5术后脑脊液漏 10 2 5.050 5 0.024 6术后气管切开5 2 1.152 1 0.283 1
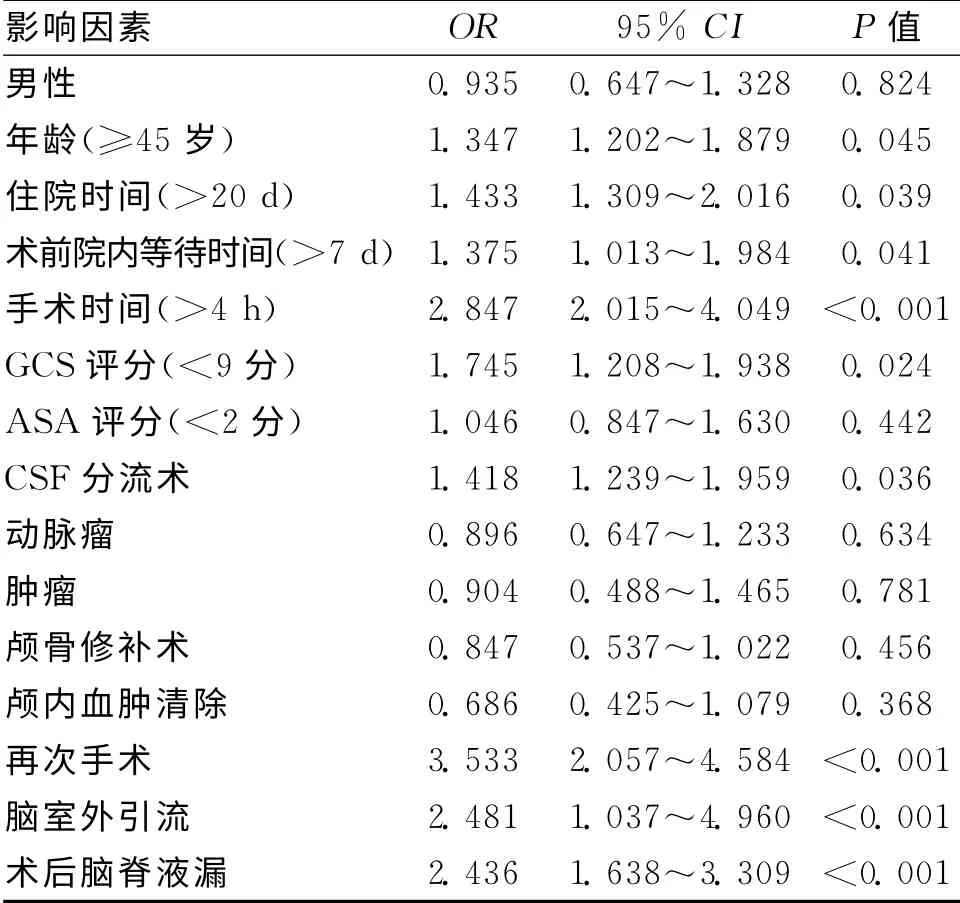
表2 术后颅内感染的单因素Logistic分析
3 讨论
颅脑手术后发生颅内感染是神经外科手术的重要并发症之一,会对患者造成极大危害,主要表现为体温持续升高、血项高于正常、颈强直以及脑脊液致病菌培养可见致病菌等,且神经外科术后的颅内感染引流效果较差,脑脊液分离培养阳性率较低,治疗上存在一定困难[4]。术后颅内感染会延长患者的住院时间,增加患者的医疗费用,并影响预后。因此,必须全面认识神经外科术后患者颅内感染的危险因素、致病菌种以及抗生素的合理应用,以求降低神经外科术后颅内感染的发生。一般情况下,中枢神经系统从外至内有头皮、颅骨、脑膜以及血脑屏障等组织的保护,并不容易受到细菌的侵袭,而神经外科手术会破坏这些屏障,从而导致脑脓肿、脑积脓以及脑室-脑膜炎等颅内感染的发生几率增加[5]。为此,本研究针对近4a来我院行神经外科手术患者的临床资料进行回顾性分析,在危险因素方面,共纳入16项可能与颅脑手术术后感染可能有关的相关因素进行分析,结果显示,颅内感染组的年龄、住院时间、术前院内等待时间、手术时间、再次手术率、脑室外引流和术后脑脊液漏发生率均显著高于非颅内感染组,GCS 评分显著低于非颅内感染组。最后对这些因素进行单因素Logistic分析结果显,CSF分流术、手术时间>4h、脑室外引流、术后脑脊液漏、住院时间>20d、年龄≥45岁、术前院内等待时间>7d、GCS评分<9分以及再次手术均为术后颅内感染的危险因素。此结果与目前大多数研究结果相一致[6]。分析其原因,首先,脑脊液引流尤其是置入脑室引流管等措施会导致细菌随引流液反流或者细菌爬行至颅内导致患者出现颅内感染的几率增加,国内的报道显示神经外科围手术期脑外引流管的细菌检测阳性率可高达53.2%[7]。其次,手术时间的延长使手术部位的脑组织与空气、手术器械以及操作者的接触更加频繁,增加了术后感染的几率,已有文献结果得到证实[8]。再者,神经外科手术过程中脑室外引流管拔出后穿刺点的缝合不严密是导致脑脊液漏的最主要原因,而脑脊液漏会使脑组织直接暴露在外界环境下,易于病原微生物的入侵。另外,再次进行手术会使上述危险因素的效应叠加,从而直接导致术后颅内感染几率上升。在致病菌种的研究方面,国内的研究与国外研究结果存在一定的差异与共性,近年来国内外的研究结果大多为金黄色葡萄球菌以及表皮葡萄球菌,而国内的其他研究也显示,神经外科术后颅内感染的致病菌已经从革兰阴性菌向革兰阳性球菌转变[9]。葡萄球菌在全部致病菌的60%,而革兰阳性菌约占65%,提示神经外科手术后应用阳性菌抗菌谱抗生素的重要性。
综上所述,我院神经外科术后患者颅内感染的主要危险因素有CSF分流术、手术时间>4h、脑室外引流、术后脑脊液漏以及再次手术等,因此可通过提高手术技术、严格遵守无菌操作、合理应用抗生素、缩短CSF外引流时间、术后局部加压包扎、严密缝合硬脑膜避免术后脑脊液漏、缩短开颅手术时间以及避免再次手术等积极的综合预防措施,以降低术后颅内感染发生率。
[1]张帅,张守庆.脑室内注射抗生素治疗高血压脑出血术后颅内感染的临床研究[J].中国实用神经疾病杂志,2014,17(8):26-28.
[2]谢军平.240例神经外科术后患者颅内感染情况分析[J].中国药业,2014,23(8):48-49.
[3]程飞.神经外科术后颅内感染290例危险因素分析[J].中国实用神经疾病杂志,2012,15(11):47.
[4]王成龙.神经外科开颅手术术后颅内感染危险因素的探讨[D].山东:山东大学,2013.
[5]荆楠,唐明忠,刘志忠,等.神经外科术后颅内感染脑脊液病原菌分布和耐药性分析[J].中国实验诊断学,2012,16(7):1 272-1 274.
[6]Veeravagu A,Joseph R,Jiang B,et al.Traumatic epistaxis:Skull base defects,intracranial complications and neurosurgical considerations[J].Int J Surg Case Rep,2013,4(8):656-661.
[7]岳晓艳,石广志.神经外科术后颅内感染患者的抗生素使用[J].首都医科大学学报,2013,34(2):177-180.
[8]李树志,王美香,张鹏,等.垂体腺瘤γ-刀治疗后出现空蝶鞍、脑脊液鼻漏、颅内感染一例[J].中华神经外科杂志,2013,29(12):1 234.
[9]Sweeney JM,Lebovitz JJ,Eller JL,et al.Management of nonmissile penetrating brain injuries:a description of three cases and review of the literature[J].Skull Base Reports,2011,1(1):39-46.
