不同透析方案下尿毒症患者的血红蛋白状况分析
2015-12-12耿克明
耿克明
(安徽省黄山市人民医院肾内科,安徽黄山 245000)
肾病终末期的常见并发症之一为贫血[1]。临床上使用红细胞生成素(EPO)治疗肾性贫血的疗效显著能够延长患者的生命和提高其生命质量[2]。而血红蛋白(Hb)的检测在透析治疗中有重要的意义[3]。临床诊疗指南中,肾病贫血治疗后4个月内Hb应达标(Hb达标值为100~120 g·L-1)[4]。而Hb在肾性贫血的治疗中围绕某个水平上下波动,为Hb变异性,或称Hb波动,该现象存在于血液透析的患者中[5],可影响患者的预后。在临床上,Hb在腹膜透析的患者中较稳定,EPO的使用量也较低。本研究通过对比血液透析和腹膜透析尿毒症患者的Hb和EPO剂量等,探究影响Hb的相关因素。
1 资料及方法
1.1 一般资料 选取2011年2月至2014年8月于我院进行维持性透析的尿毒症患者140例,其中腹膜透析的患者70例,血液透析的患者70例,男62例,女78例。纳入标准:(1)透析史≥4个月;(2)年龄≥18岁;(3)平均每2个月检测一次Hb水平,9个月内有4次以上Hb检测结果。排除标准:(1)存在严重脏器疾病、恶性肿瘤等影响Hb水平的患者;(2)急性肾衰行透析的患者。
1.2 研究方法
1.2.1 分组 根据患者透析的类型将患者分为腹膜透析组(n=70)和血液透析组(n=70)。
1.2.2 随访和资料收集 记录和对比患者的性别、年龄、透析时间、原发病等;以入组时为界限,记录和对比两组患者入组时(设为透析前)、透析后3个月、透析后6个月、透析后9个月患者的Hb、血清铁(SI)、血清铁蛋白(SF)、转铁蛋白饱和度(TS)水平;使用铁剂情况;每周EPO剂量、Hb达标情况(Hb达标值为100~120 g·L-1)、透析充分性达标、残余肾小球滤过率等。
1.2.3 血清C-反应蛋白(CRP)检测 腹膜透析组患者连续2 d清晨抽取腹血送检。血液透析组患者分别于透析开始和结果时抽取静脉血送检。对比两组患者透析前后CRP水平。
1.3 评价指标 包括患者的性别、年龄、透析时间、合并糖尿病、SI、SF、Hb、Hb 达标、使用铁剂、每周 EPO 用量、透析充分性达标、残余肾小球滤过率等。
1.4 统计学方法 将本组研究涉及数字录入SPSS13.0行数据分析,计数资料行卡方检验,计量资料行t检验,血红蛋白变异的影响因素采用二分类Logistic回归分析,以各影响因素作为自变量,以血红蛋白变异作为因变量,规定引入水平为 0.05,剔除水平为 0.10,如结果提示 P <0.05,差异存在统计学意义。
2 结果
2.1 两组患者基线资料比较 性别、年龄、透析时间、合并糖尿病、SI、SF、TS、Hb、Hb 达标、使用铁剂、透析充分性达标、残余肾小球滤过率在腹膜透析组与血液透析组间差异无统计学意义(P>0.05),具有较好的可比性。见表1。
2.2 两组患者透析前后Hb、每周EPO用量比较 与透析前相比,腹膜透析组患者透析后3个月Hb升高、每周EPO用量增加,差异有统计学意义(P<0.05);与腹膜透析组相比,血液透析组患者透析前、透析后3个月、透析后半年、透析后9个月每周EPO用量较高,差异有统计学意义(P<0.05);Hb在腹膜透析组、血液透析组间差异无统计学意义(P >0.05)。见表2。
2.3 两组患者透析前后CRP水平比较 与血液透析组相比,腹膜透析组患者透析前后CRP水平较低,差异有统计学意义(P<0.001);与透析前相比,血液透析组患者透析后CRP水平明显升高,差异有统计学意义(P<0.001);腹膜透析组患者透析前后CRP水平差异无统计学意义(P>0.05)。见表3。
2.4 血红蛋白变异影响因素的Logistic回归分析 以性别、年龄、透析时间、透析方案、SI、SF、TS、透析前 Hb、每周EPO用量、每周EPO用量波动、透析充分性达标、残余肾小球滤过率作为自变量,以血红蛋白变异作为因变量进行Logistic回归分析,发现每周EPO用量波动(OR=1.110,95%CI=1.034 ~1.191)、血液透析(OR=3.080,95%CI=1.620~5.858)是血红蛋白变异的危险因素。见表4。
表1 两组患者基线资料比较(±s)
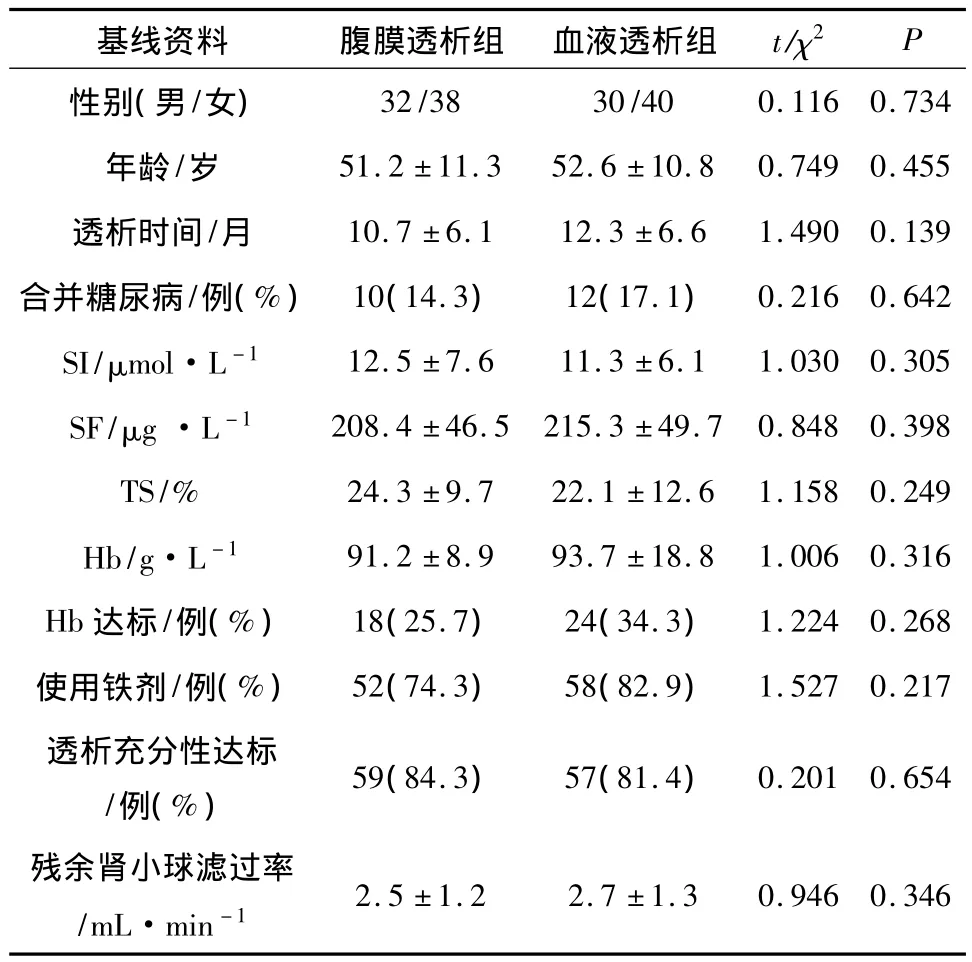
表1 两组患者基线资料比较(±s)
基线资料 腹膜透析组 血液透析组 t/χ2P性别(男/女)32/38 30/40 0.116 0.734年龄/岁 51.2 ±11.3 52.6 ±10.8 0.749 0.455透析时间/月 10.7 ±6.1 12.3 ±6.6 1.490 0.139合并糖尿病/例(%) 10(14.3) 12(17.1) 0.2160.642 SI/μmol·L -1 12.5 ±7.6 11.3 ±6.1 1.030 0.305 SF/μg ·L -1 208.4 ±46.5 215.3 ±49.7 0.848 0.398 TS/% 24.3 ±9.7 22.1 ±12.6 1.158 0.249 Hb/g·L -1 91.2 ±8.9 93.7 ±18.8 1.006 0.316 Hb 达标/例(%) 18(25.7) 24(34.3) 1.2240.268使用铁剂/例(%) 52(74.3) 58(82.9) 1.5270.217透析充分性达标/例(%) 59(84.3) 57(81.4) 0.2010.654残余肾小球滤过率/mL·min-12.5 ±1.2 2.7 ±1.3 0.946 0.346
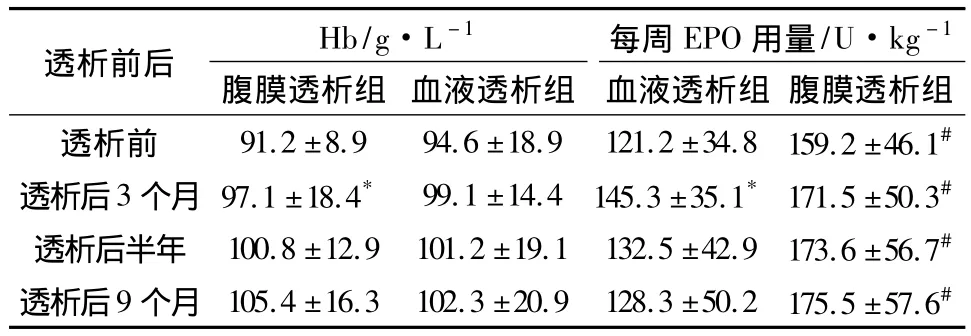
表2 两组患者透析前后Hb、每周EPO用量比较
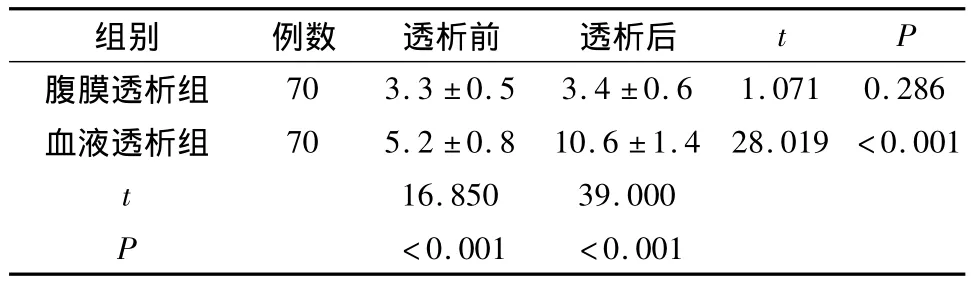
表3 两组患者透析前后CRP水平比较
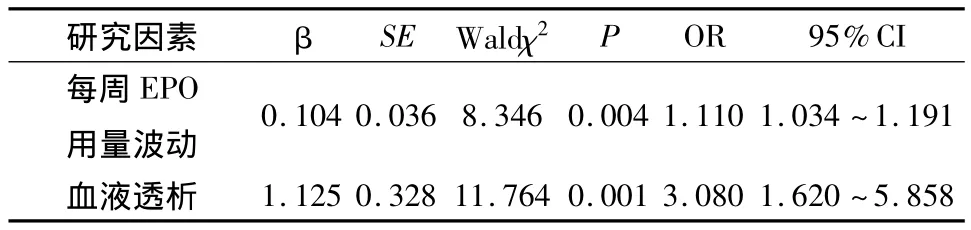
表4 血红蛋白变异影响因素的Logistic回归分析
3 讨论
维持性透析患者的主要并发症之一为肾性贫血,严重影响患者的寿命和生存质量[6]。临床上因EPO的应用大大改善了患者的病情,然而,Hb水平稳定的控制较难,Hb存在波动[7],Hb波动不利于患者肾性贫血的治疗,增加了治疗的难度,并且能够影响左心室的结构,最终影响患者的预后。因此在控制Hb达标的同时,应尽量避免Hb的波动。本研究,通过探究不同透析方案下尿毒症患者血红蛋白状况,探究影响血红蛋白水平的相关因素,为临床上更好得治疗肾性贫血提供依据。
3.1 腹膜透析较血液透析患者每周EPO用量少 本研究发现与腹膜透析组相比,血液透析组患者透析前、透析后3个月、透析后半年、透析后9个月每周EPO用量较高(P<0.05),而两组的同期Hb水平相近。说明腹膜透析的患者使用较小剂量的EPO既能维持与血液透析组相同水平的Hb。可能与尿毒症患者的炎症可因血液透析而加重[8];血液透析患者在透析后拔针和透析穿刺等穿刺部位渗血和出血、静脉穿刺针脱出溶血、体外循环凝血、与透析器相关溶血等造成血液透析患者失血多于腹膜透析患者;腹膜透析能够较有效地保护肾的残余功能;腹膜透析能够较有效地清除患者的尿毒症毒素,骨髓抑制降低,较好地促进红细胞的生成和生存[9]等原因有关。
3.2 血液透析组患者CRP水平明显高于腹膜透析的患者
尿毒症患者机体存在慢性炎症反应,而CRP为反映机体炎症精确、可靠的炎症反应标志物。本研究中,与血液透析组相比,腹膜透析组患者透析前后CRP水平较低;与透析前相比,血液透析组患者透析后 CRP水平明显升高(P<0.001)。说明了血液透析可加重尿毒症患者的炎症反应,可能与血液透析的体外循环有关[9]。管路和膜生物不相容,可引起细胞因子活性、单核细胞、补体和白细胞等的变化。另外,动静脉内瘘处的隐匿感染、透析液受污染等也可引起机体产生细胞因子、激活炎症细胞等炎症反应,尿毒症炎症反应加重[10]。同时,炎症反应加重可引起红细胞破环增加、机体EPO应答性降低、肾残余功能丧失加快,导致患者贫血加重。而腹膜透析的患者无反复穿刺和体外循环等过程,能够平稳持续地清除尿毒症毒素,对患者机体炎症反应影响较小。
3.3 每周EPO剂量波动和血液透析为血红蛋白变异的危险因素 以往研究表明,EPO的剂量波动为Hb变异的主要原因之一,不同患者对EPO剂量变化的敏感性不同,因此EPO剂量变化引起患者Hb水平变化因人而异。因此临床上应控制好患者的EPO应用剂量,防止EPO剂量波动过大,并根据患者自身的情况调节EPO剂量。血液透析和腹膜透析均能引起患者机体的Hb波动,但腹膜透析引起的波动较小。以往多项研究表明[11],腹膜透析患者的Hb波动明显小于血液透析,与本研究结果一致。并且,有研究指出,在6个月内观察血液透析患者的Hb水平,仅有19%的患者的Hb能稳定于达标水平。因此,血液透析患者的Hb波动大,不利于肾性贫血的治疗。
综上所述,血液透析较腹膜透析患者每周EPO用量多,CRP水平明显高于腹膜透析的患者,每周EPO剂量波动和血液透析为血红蛋白变异的危险因素。因此,腹膜透析在尿毒症合并肾性贫血的疗效较血液透析疗效佳,可改善患者的生命质量和预后。
[1]陈学波,胡玉纹.尿毒症维持性血液透析患者C-反应蛋白及营养状态与感染的关系[J].中华医院感染学杂志,2014,5(3):58 -58.
[2]Cho EJ,Park HC,Yoon HB,et al.Effect of multidisciplinary pre-dialysis education in advanced chronic kidney disease:Propensity score matched cohort analysis[J].Nephrology,2012,17(5):472 -479.
[3]吴 歌,高 丹,贾晓媛,等.尿毒症血液透析患者医院感染危险因素分析[J].中华医院感染学杂志,2014,24(2):393 -395.
[4]Hazama T,Fukami K,Yamagishi S,et al.Dialysate Vascular Endothelial Growth Factor Is an Independent Determinant of Serum Albumin Levels and Predicts Future Withdrawal From Peritoneal Dialysis in Uremic Patients[J].Therapeutic Apheresis and Dialysis,2013,12(3):406 -408.
[5]Ko MJ,Wu HY,Chen HY,et al.Uremic Pruritus,Dialysis Adequacy,and Metabolic Profiles in Hemodialysis Patients:A Prospective 5-Year Cohort Study[J].PloS One,2013,8(8):e71404 -e71404.
[6]谭新忠.尿毒症患者血液透析后血清CRP和IL-6水平变化及其临床意义[J].中国当代医药,2012,19(1):75 -76.
[7]高 进.血液透析联合血液灌流治疗尿毒症患者皮肤瘙痒的疗效观察[J].安徽医药,2013,17(11):1936 -1938.
[8]Lee SY,Chen YC,Tsai IC,et al.Glycosylated hemoglobin and albumin-corrected fructosamine are good indicators for glycemic control in peritoneal dialysis patients[J].PloS One,2013,8(3).
[9]方桂莲,王成付.多种血液净化联合治疗尿毒症并发症的疗效观察及护理[J].安徽医药,2013,17(2):343 -345.
[10]Wang SY,Wu TT,Yang KL,et al.Comparison of Hematological Parameters of Uremic Patients with β-Thalassemia Receiving Peritoneal Dialysis and Hemodialysis[J].Acta Nephrologica,2012,26(1):21 -27.
[11]Ramirez SB,McCullough KP,Thumma JR,et al.Hemoglobin A1c Levels and Mortality in the Diabetic Hemodialysis Population Findings from the Dialysis Outcomes and Practice Patterns Study(DOPPS)[J].Diabetes Care,2012,35(12):2527 -2532.
