延续护理对脑卒中患者睡眠质量及神经功能康复的影响①
2015-11-22杨红朱世琼李亚梅黄林徐丽余茜
杨红,朱世琼,李亚梅,黄林,徐丽,余茜
延续护理对脑卒中患者睡眠质量及神经功能康复的影响①
杨红,朱世琼,李亚梅,黄林,徐丽,余茜
目的探讨延续护理对脑卒中患者睡眠质量与神经功能康复的影响。方法将2014年1~12月出院的脑卒中后偏瘫并发睡眠障碍患者60例随机分为对照组(n=30)和试验组(n=30)。对照组给予以常规出院指导,试验组在此基础上给予延续护理干预模式。比较两组患者出院时及干预3个月后匹兹堡睡眠质量指数(PSQI)、简式Fugl-Meyer运动功能(FMA)及改良Barthel指数评分(MBI)。结果3个月后,试验组PSQI各因子评分及总评分低于对照组(P<0.05);FMA、MBI评分均显著高于对照组(P<0.001);护理满意度显著高于对照组(P<0.001)。结论延续护理模式有助于改善脑卒中患者的睡眠质量,从而促进神经功能的康复。
脑卒中;睡眠障碍;延续护理;康复
[本文著录格式]杨红,朱世琼,李亚梅,等.延续护理对脑卒中患者睡眠质量及神经功能康复的影响[J].中国康复理论与实践,2015,21(12):1466-1470.
CITED AS:Yang H,Zhu SQ,LiYM,etal.Effectsof continuing care on quality of sleep and neurological function rehabilitation in patientsafter stroke[J].Zhongguo Kangfu Lilun Yu Shijian,2015,21(12):1466-1470.
卒中后睡眠障碍(post-stroke sleep disorders,PSSD)是一种发生率高且易被忽略的卒中后并发症[1],其临床表现形式多样,常见的有失眠、过度睡眠、昼夜颠倒、睡眠呼吸障碍等[1-2],不仅会影响患者生活质量及身心健康,而且严重阻碍神经功能康复的进程,同时也会诱发或加重高血压、糖尿病等基础疾病的病情,甚至增加脑卒中复发的危险性[3-5]。因此,正确处理卒中后睡眠障碍对提高康复效果及改善疾病预后具有重要意义。一般情况下,脑卒中康复周期长,大部分患者出院时仍遗留不同程度的睡眠障碍和神经功能障碍。延续护理是近20年发展起来的一种新的护理模式,旨在将护理从医院延续到家庭,从而提高护理效果,促进疾病的康复[6-7]。本文报道对2014年于本科出院的60例脑卒中并发睡眠障碍的患者进行延续护理干预的结果,拟探讨延续护理对脑卒中患者睡眠质量及神经功能康复的影响。
1 资料与方法
1.1一般资料
2 结果
所有患者均完成试验,无脱落。
2.1PSQI评分
两组患者干预前PSQI各因子评分及PSQI总评分均无显著性差异(P>0.05)。对照组干预前后PSQI各因子评分及总评分无显著性差异(P>0.05);试验组干预后PSQI各因子评分及总评分均显著低于干预前(P< 0.001)。干预后,试验组的PSQI各因子评分及总评分均低于对照组(P<0.05)。见表1~表8。
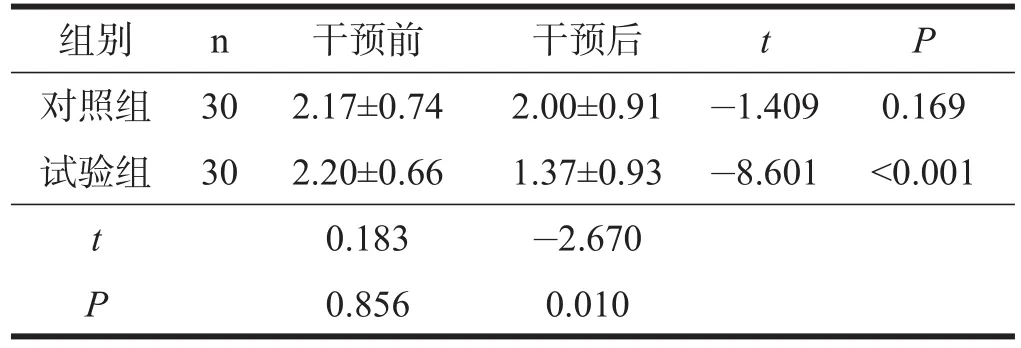
表1 两组患者干预前后睡眠质量比较
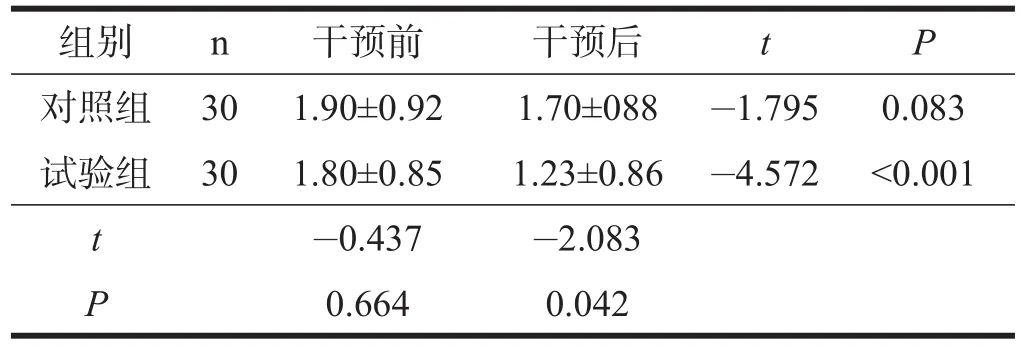
表2 两组患者干预前后入睡时间比较
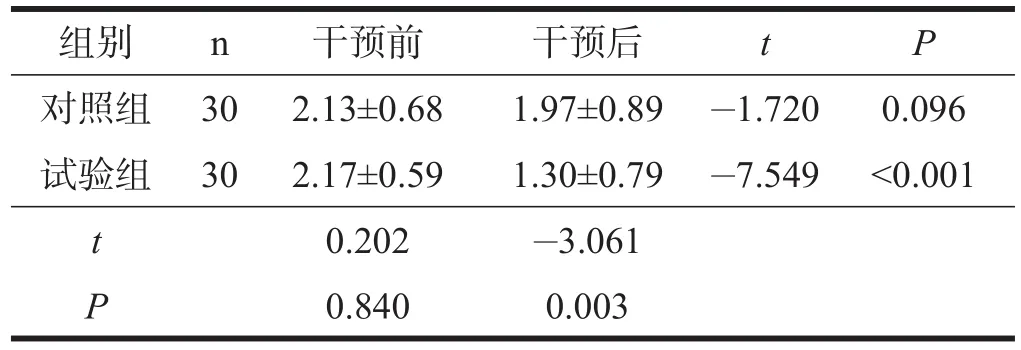
表3 两组患者干预前后睡眠时间比较
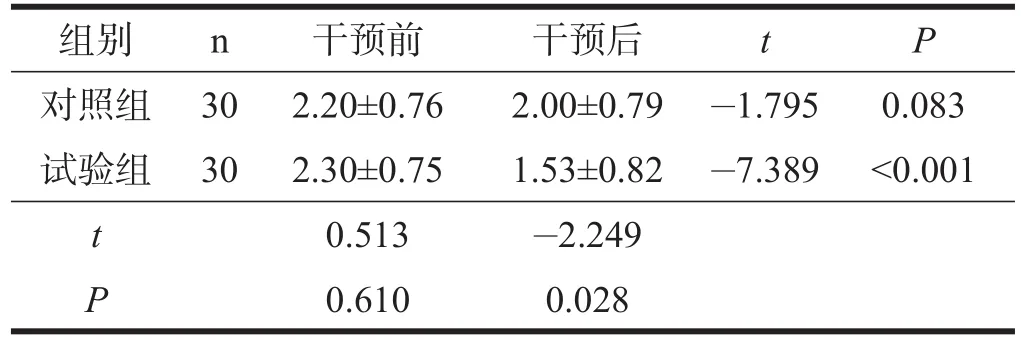
表4 两组患者干预前后睡眠效率比较
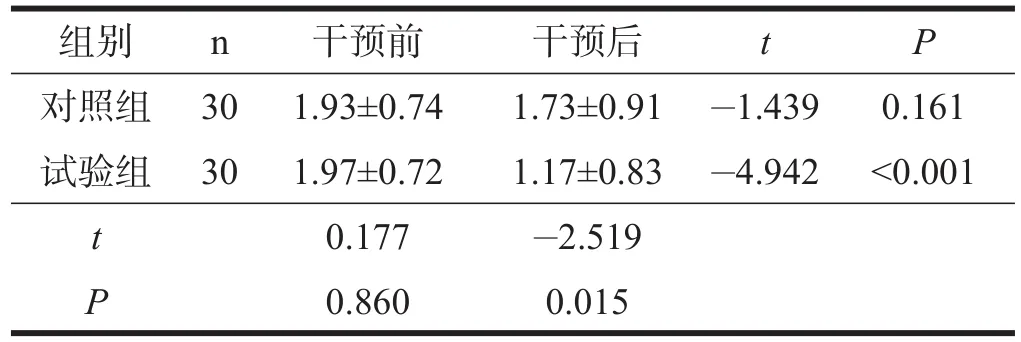
表5 两组患者干预前后睡眠障碍比较
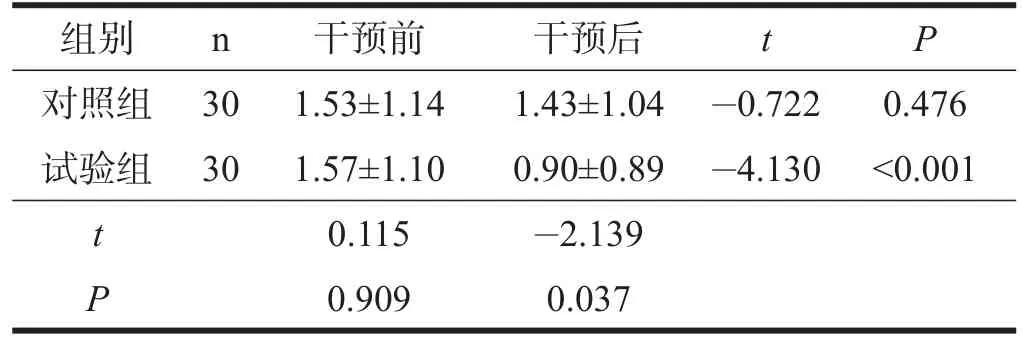
表6 两组患者干预前后催眠药物比较
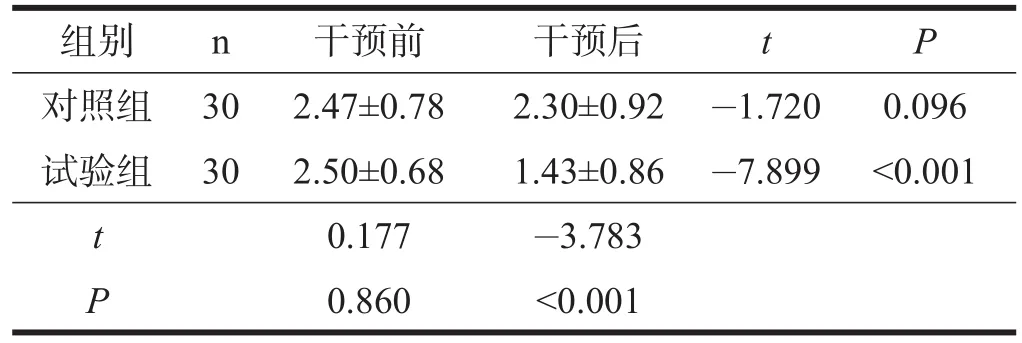
表7 两组患者干预前后日间功能障碍比较

表8 两组患者干预前后PSQI总分比较
2.2神经功能评分
两组患者干预前FMA、MBI评分均无显著性差异(P>0.05)。干预后,两组FMA、MBI评分较治疗前均显著增加(P<0.001),试验组显著高于对照组(P< 0.001)。见表9~表10。
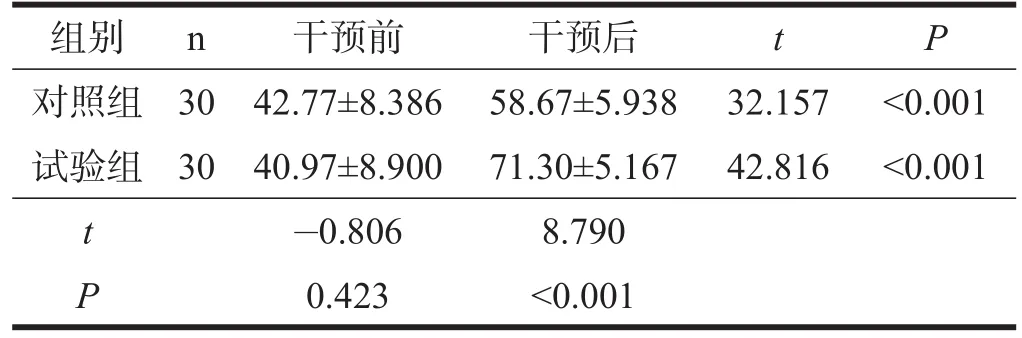
表9 两组患者干预前后FM A比较
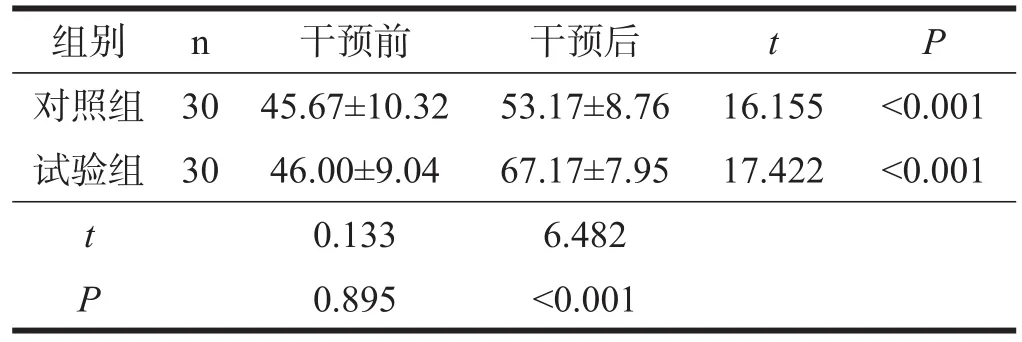
表10 两组患者干预前后MBI比较
2.3护理满意度
试验组的护理满意度(98.4±4.4)%显著高于对照组(93.2±5.1)%(t=4.228,P<0.001)。
3 讨论
延续护理体现了护理模式的转变,即在患者出院后提供家庭、电话、网络等形式随访的护理活动,从而将住院护理服务延续至家庭或社区。它对出院后的患者给予持续性、专业化的护理与指导,从而提高康复效果,并能降低医疗费用,减轻家庭和社会负担;同时可以提高护理质量和患者满意度,从而有助于改善医患关系,创造和谐医疗环境[11-13]。脑卒中康复周期长,我国脑卒中患者出院后主要是回归家庭,其家庭护理带有一定的盲目性和随意性,社区家庭护理模式亦不成熟,以致脑卒中患者出院后的康复效果并不理想[14-15]。Bixby等研究指出,脑卒中患者出院后,98.3%的患者家属希望医务人员能继续给予相应的护理和康复指导[16]。因此,开展家庭延续性护理具有科学性和必要性[17-18]。
除了神经功能障碍,大部分脑卒中患者出院时仍遗留不同程度的睡眠障碍。据国内外文献报道,PSSD的发生率高达80%~95%[19-22]。睡眠是人最重要的生理活动,只有保证足够的睡眠和良好的睡眠质量,并维持正常的睡眠-觉醒节律,才能维系人体正常生理功能,也是保证脑卒中患者康复的必要条件[23]。由于出院后缺乏专业人员的指导,加之自律性较差,PSSD不仅影响患者身心健康,更是严重阻碍康复进程[24-25]。因此,出院后PSSD的延续护理对促进脑卒中患者的康复具有十分重要的价值和意义。
本研究针对出院后存在睡眠障碍及运动障碍的脑卒中患者实施延续护理,综合考虑可能导致脑卒中患者睡眠障碍的因素,对PSSD患者进行持续性、专业化的家庭护理与指导,具体包括建立良好的睡眠习惯、睡眠环境护理、心理护理、合理使用药物及疾病本身护理等。环境干预致力于营造舒适的睡眠环境,减少外界因素的干扰。同时指导患者养成良好的睡眠习惯,白天安排康复训练及适当的娱乐休闲活动,固定就寝时间,形成规律的作息节律。心理护理能帮助患者减轻心理负担,消除不良情绪,建立良好的正性情绪,以积极的态度面对疾病及配合康复治疗[26]。合理用药的目的是针对影响睡眠的躯体不适,为良好的睡眠提供必要的条件;必要时使用镇静催眠药物及抗抑郁、焦虑药物。疾病本身的护理重在控制好基础疾病,做好脑卒中的二级、三级预防,指导及督促患者坚持家庭康复训练。结果显示,与对照组相比,经延续护理后,干预组睡眠质量更好,神经功能恢复也更好,且护理满意度更高(P<0.05)。由此可见,延续护理模式可能有助于改善脑卒中患者的睡眠质量,从而促进神经功能的康复。
目前,延续护理在国内尚处于起始阶段,还未形成规范的护理模式,护理干预时间、方式、内容及人员组成与培训等尚无统一标准。我国绝大部分脑卒中患者出院后无法得到持续性、专业化、规范化的家庭护理与指导,其遗留的功能障碍不能得到尽可能的康复,严重影响患者的生活质量,给家庭、社会带来沉重的负担。因此,对脑卒中患者的延续护理需要我们不断的完善,逐步建立符合我国实际的护理模式,提高整体护理水平,促进疾病康复,以更好地改善患者生活质量。
[1]Pasic Z,Smajlovic D,Dostovic Z,etal.Incidence and types of sleep disorders in patientswith stroke[J].Med Arch,2011,65 (4):225-227.
[2]Suh M,Choi-Kwon S,Kim JS.Sleep disturbances after cerebral infarction:roleof depression and fatigue[J].JStroke Cerebrovasc Dis,2014,23(7):1949-1955.
[3]Gennatas C,M ichalakiV,Gennatas S.The role of capecitabine in themanagement of tumors of the digestive system[J].Rev RecentClin Trials,2009,4(1):1-11.
[4]刘迎春,滕向东,吴德云,等.脑卒中后睡眠障碍相关因素分析[J].中华神经医学杂志,2011,10(4):421-423.
[5]TerzoudiA,Vorvolakos T,Heliopoulos I,et al.Sleep architecture in stroke and relation to outcome[J].Eur Neurol,2009,61 (1):16-22.
[6]NaylorMD,Aiken LH,Kurtzman ET,etal.The care span:The importance of transitional care in achieving health reform[J]. Health A ff(M illwood),2011,30(4):746-754.
[7]Weerahandi H,Basso Lipani M,Kalman J,et al.Effects of a psychosocial transitional care model on hospitalizations and costof care for high utilizers[J].SocWork Health Care,2015, 54(6):485-498.
[8]中华神经内科学会,中华神经外科学会.各类脑血管疾病的诊断要点[J].中华神经科杂志,1996,29(6):379-380.
[9]Simpson C,Carter PA.Pilot study of a brief behavioral sleep intervention for caregivers of individuals with dementia[J]. ResGerontolNurs,2010,3(1):19-29.
[10]Mayer G,Jennum P,Riemann D,et al.Insomnia in central neurologic diseases-occur rence and management[J].Sleep Med Rev,2011,15(6):369-378.
[11]Hirschman KB,Bixby MB.Transitions in care from thehospital to home for patients with diabetes[J].Diabetes Spectr, 2014,27(3):192-195.
[12]Yu DS,Lee DT,Stewart S,etal.Effectof nurse-implemented transitional care for Chinese individualswith chronic heart failure in hong kong:a randomized controlled trial[J].JAm Geriatr Soc,2015,63(8):1583-1593.
[13]Wee SL,Loke CK,Liang C,etal.Effectiveness of a national transitional care program in reducing acute care use[J].JAm Geriatr Soc,2014,62(4):747-753.
[14]曾艳红,蔡亚平,李莉仆.脑卒中患者生存质量及其影响因素[J].中国康复理论与实践,2008,14(10):919-921.
[15]朴春花,桑德春,恽晓平,等.老年脑卒中患者恢复期康复结局1年追踪调查[J].中国康复理论与实践,2012,18(11): 1004-1007.
[16]Bixby M,NaylorM.The transitional caremodel(TCM):Hospital discharge screening criteria for high risk older adults[J]. Medsurg Nurs,2010,19(1):62-63.
[17]王俊华,聂斌,刘悦.家庭康复计划对脑卒中偏瘫患者运动功能恢复的影响[J].中国康复理论与实践,2006,12(8): 677-678.
[18]金培勇,王凯,吴耀亮,等.照顾者教育对改善脑卒中患者及其照顾者健康状况的效果[J].中国康复理论与实践,2012,18 (7):649-651.
[19]HuiDS,Choy DK,Wong LK,etal.Prevalenceof sleep-disordered breathing and continuous positive airway pressure compliance:results in Chinese patients with first-ever ischem ic stroke[J].Chest,2002,122(3):852-860.
[20]Sandberg O,Franklin KA,BuchtG,etal.Sleep apnea,delirium,depressedmood,cognition,and ADLabilityafter stroke[J].JAm Geriatr Soc,2001,49(4):391-397.
[21]Chen X,BiH,Zhang M,etal.Research of sleep disorders in patientswith acute cerebral infarction[J].JStroke Cerebrovasc Dis,2015,24(11):2508-2513.
[22]张晓玲,官俏兵.脑卒中患者的失眠问题调查[J].中华神经科杂志,2005,38(5):324-325.
[23]ShokrollahiM,Krishnan S.A review of sleep disorder diagnosis by electromyogram signal analysis[J].Crit Rev Biomed Eng,2015,43(1):1-20.
[24]Kim J,Kim Y,Yang KI,et al.The relationship between sleep disturbance and functional status in mild stroke patients[J]. Ann RehabilMed,2015,39(4):545-552.
[25]Kojic B,Burina A,Sinanovic O.One year outcome of acute stroke patients with sleep apnea[J].Med Arch,2015,69(3): 149-152.
[26]Bakken LN,Kim HS,Finset A,et al.Stroke patients'functions in personal activities of daily living in relation to sleep and socio-demographic and clinical variables in the acute phase after first-time stroke and atsixmonths of follow-up[J]. JClin Nurs,2012,21(13-14):1886-1895.
Effects of Continuing Care on Quality of Sleep and Neurological Function Rehabilitation in Patients after Stroke
YANG Hong,ZHU Shi-qiong,LIYa-mei,HUANG Lin,XU Li,YUQian
Departmentof Rehabilitation,Sichuan Academy ofMedical Sciences,Sichuan Provincial People'sHospital,Chengdu,Sichuan 610072,China
Objective To explore the effects of continuing care on the quality of sleep and neurological function rehabilitation in patients after stroke.Methods 60 patientswith sleep disorder and hemiplegia after stroke discharging from our hospital during January to December 2014 were random ly assigned to control group(n=30)and intervention group(n=30).The control group
routine discharge instruction,while the intervention group
continuing care.They were assessed with Pittsburgh Sleep Quality Index(PSQI),simplified Fugl-Meyer Assessment(FMA)andmodified Barthel Index(MBI)werewhen discharged and 3months after intervention.Results The scoresof PSQIwere lower,the scores of FMA and MBIwere higher in the intervention group than in the controlgroup 3monthsafter intervention(P<0.05).The nursing satisfactionwashigher in the intervention group than in the controlgroup(P<0.001).Conclusion Continuing care could improve the sleep quality,and promote the neurological function recovery for patientswith sleep disorderafter stroke.
stroke;sleep disorder;continuing care;rehabilitation
10.3969/j.issn.1006-9771.2015.12.021
R743.3
A
1006-9771(2015)12-1466-05
四川省医学科学院·四川省人民医院,四川成都市610072。作者简介:杨红(1969-),女,汉族,四川成都市人,硕士研究生,主管护师,主要研究方向:工商管理(医院方向)。通讯作者:余茜(1969-),女,汉族,主任医师,博士,主要研究方向:偏瘫、截瘫及颈肩腰腿痛的康复治疗。E-mail:yqswc11@163.com。
共收集2014年1~12月出院的脑卒中并发睡眠障碍患者60例,均符合1995年中华医学会第四届全国脑血管疾病会议制定的脑血管病诊断标准[8]。
纳入标准:①首次发病,经头颅MRI或CT证实;②病程≤3个月,出院时存在不同程度单侧肢体运动障碍;③并发不同程度的睡眠障碍,临床表现为入睡时间长、睡眠时间短、易醒多梦、通宵不睡、清晨早醒、昼夜颠倒等,匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI)>7分[9];④既往无睡眠障碍及其他精神疾病;⑤神志清楚,患者及家属合作;⑥出院后返家;⑦患者及家属签署知情同意书。
排除标准:①卒中后病情严重或不平稳者或伴意识障碍不能配合;②伴明显的失语、失用、严重智力障碍不能配合;③并发严重心、肺、肝、肾功能障碍或其他严重躯体疾病;④酗酒或药物依赖。
按随机数字表法将入选患者随机分为对照组和试验组各30例。对照组中,男性14例,女性16例;平均年龄(66.9±6.1)岁;平均病程(28.2±4.1)d;脑梗死17例,脑出血13例。试验组中,男性16例,女性14例;平均年龄(67.6±5.8)岁;平均病程(27.7±4.8)d;脑梗死18例,脑出血12例。两组间性别、年龄、病程、卒中类型等一般资料无显著性差异(P>0.05)。
本研究经医院伦理委员会批准。
1.2方法
两组患者在院时均接受康复科常规护理,出院时进行常规出院健康教育指导及康复训练指导。之后对照组仅接受由患者或其家属主动实施的电话询问或门诊复诊。试验组在此基础上接受延续护理,具体方法如下。
1.2.1成立延续护理管理小组
以3名康复医学科工作满3年、本科学历、专业知识扎实且责任心强的专科护士为主,加上康复医学科医师1人,康复治疗师3人(物理治疗师1人、作业治疗师1、心理咨询师1人)组成延续护理管理小组,小组成员具有良好的沟通、协调和表达能力。对小组成员进行规范化培训。
1.2.2延续护理的方式
准确、详细记录延续护理患者的相关信息,建立随访资料档案,根据患者的临床资料制定延续护理方案,由小组成员在出院后3个月之内时采用电话回访、网络交流(邮件、QQ、微信)、上门访视等多种方式实施延续护理。每周电话随访1次,每月上门访视1次,患者或家属可通过电话、短信、信件、QQ、微信、门诊随诊等方式与小组成员交流,以及时、全面了解患者的护理情况,适时调整后续护理计划。
1.2.3延续护理的内容
1.2.3.1建立良好的睡眠习惯
在病情允许的条件下尽量避免在非睡眠时间卧床;合理安排日间活动,包括康复训练和娱乐休闲活动;午睡时间不要太长,一般不要超过1 h;晚餐进食清淡、易消化食物,不宜过饱、过晚;晚间固定就寝时间,帮助患者采用舒适的睡姿;睡前做好个人卫生,包括洗漱、温热水泡脚、排便等;指导患者进行促进睡眠的行为,如睡前进食少量热牛奶,根据个人爱好选择短时间的阅读,倾听轻松、柔和的音乐,做肌肉放松练习,及按摩涌泉、百会、劳宫等穴位。睡前应避免摄入大量辛辣、不易消化的食物或咖啡、浓茶、可乐以及含酒精的刺激性饮料。
1.2.3.2睡眠环境护理
为患者创造一个安静、舒适的睡眠环境,以减少外界不良刺激对睡眠的影响。保持卧室整洁,保持床单、被褥清洁干燥,枕头柔软,高度适中。保持卧室适宜的温度和湿度,一般室内温度控制在20~24℃,湿度保持在55%~60%。经常通风换气,以保持室内空气清新,睡觉时不宜关闭全部门窗。减少影响患者睡眠的噪音,家里其他人员说话、活动应轻柔,避免周围交通、娱乐场地等带来的噪音影响患者睡眠。
1.2.3.3心理护理
由于自身疾病及角色转变等原因,患者易产生各种不良情绪,如焦虑、抑郁、紧张、恐惧等,严重影响睡眠质量。小组人员对待患者应热情,多与患者沟通交流,认真倾听其心声,感受其内心的痛苦、焦虑和不安,采用疏导、心理支持、情绪转移等心理护理方法最大程度消除其不良情绪,尽快接受新的角色;小组成员还应帮助患者家属、朋友了解患者心理状态,积极参与患者的心理疏导,协助消除不良情绪;针对性地向患者、家属及朋友讲解所患疾病发生的原因、诊断、治疗及康复知识,充分发挥家庭-社会支持系统的作用,使患者正确面对疾病并建立重返社会的信心。
1.2.3.4合理使用药物
家庭护理人员应认真观察患者病情,及时全面发现可能影响睡眠的躯体不适,反馈给小组成员,予以相应的护理措施或按医嘱给以药物治疗,为良好的睡眠提供必要的条件。如对于肩手综合征所致肩痛、肢体疼痛者,给以止痛护理措施,必要时加用止痛药。对以上措施难以取得较好睡眠的患者,可遵医嘱使用镇静催眠药物,注意观察其对睡眠的影响及副作用,并引导患者正确对待该类药物,以避免产生耐药性和依赖性。对于并发抑郁、焦虑的患者,可遵医嘱适当予以抗抑郁、抗焦虑药物[10]。
1.2.3.5疾病本身的护理
向患者及家属宣教脑卒中的二级、三级预防知识,基础疾病的管理,饮食、运动方面的注意事项,指导患者正确服药,告知脑卒中可能会出现的并发症和常用的预防处理措施。强调坚持康复训练的重要性。根据患者的康复进程,及时制定更改康复计划,并以口头、书面及多媒体等宣教方式,向患者及家属讲解如何进行家庭康复训练。
1.3评定指标
两组分别于出院时及干预3个月后进行评定。评定者评定前接受专业培训,并考核合格。评定者对患者情况不知情。
1.3.1睡眠质量评定
采用PSQI评定睡眠质量,共18个自评条目组成7个因子(睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物、日间功能障碍),每个按0~3分4级评定,总分21分,>7分表示睡眠质量较差,得分越高睡眠质量越差。
1.3.2神经功能评分
采用简式Fugl-Meyer运动功能评定(Fugl-Meyer Assessment,FMA)量表评定偏瘫侧肢体运动功能;改良Barthel指数(modified Barthel Index,MBI)评定日常生活活动能力。
1.3.3护理满意度
在护理后进行调查,使用本院 “住院患者体验与护理满意度调查问卷”,共16项护理相关内容,满分为100分。
1.4统计学分析
采用SPSS 19.0统计软件包对数据进行分析。计数资料采用χ2检验;计量资料用(±s)表示,组间比较采用两独立样本t检验,组内比较采用配对t检验。显著性水平α=0.05。
2015-07-29
2015-10-10)
