40例胃癌肝转移的手术治疗及预后
2015-11-04郭仪罗吉辉杨熙华刘晓飞龙孝斌邓治洲刘辉
郭仪 罗吉辉 杨熙华 刘晓飞 龙孝斌 邓治洲 刘辉
作者单位:423000 郴州 湖南省郴州市第一人民医院肿瘤外科
临床研究
40例胃癌肝转移的手术治疗及预后
郭仪罗吉辉杨熙华刘晓飞龙孝斌邓治洲刘辉
作者单位:423000郴州湖南省郴州市第一人民医院肿瘤外科
目的 分析胃癌肝转移患者的手术治疗效果及影响预后的因素,以探讨其手术指征。方法 回顾性分析2010年1月1日至2012年1月1日于我院胃肠外科行原发灶+肝转移灶切除的40例胃癌合并肝转移患者的临床资料,分析其手术效果并用Log-rank检验及Cox风险比例模型分别对胃癌肝转移患者的主要临床病理因素与预后的关系进行单因素和多因素分析。 结果 40例患者均顺利完成手术,其中行R0切除30例,R1切除10例,无R2切除者。术后并发症发生率为15.0%(6/40),无术后大出血及死亡病例。1年、2年及3年总生存率分别为37.5%(15/40)、10.0%(4/40)、0,中位生存期为10.5个月。单因素分析显示原发灶病理类型、原发胃癌侵犯浆膜、胃周淋巴结转移、血管癌栓、神经侵犯、转移灶分布、转移灶直径、肝转移类型、肝切除方式和手术根治程度与预后相关。多因素分析显示原发胃癌侵犯浆膜、血管癌栓、神经侵犯、转移灶直径和手术根治程度为预后的独立影响因素。 结论 原发胃癌未侵犯浆膜、无血管癌栓、无神经侵犯、肝转移灶直径<5 cm和R0切除者可能是胃癌肝转移行原发灶+肝转移灶切除术的受益人群,亦可能是较佳的手术适应证。
胃肿瘤;肝转移;外科手术治疗;预后
胃癌肝转移是胃癌临床诊治中的常见问题,以往认为该类患者已属晚期,预后不佳,且手术创伤大,术后并发症发生率高,应慎重选择手术治疗[1]。但近年研究[2,3]表明胃癌肝转移患者转移灶行根治性手术治疗可延长生存时间,因此,胃癌肝转移的手术治疗愈来愈受临床关注,但其手术疗效报道不一,多种临床病理因素与预后相关[4]。本研究回顾性分析2010年1月1日至2012年1月1日我院收治的40例手术治疗的胃癌肝转移患者的临床资料,分析其与预后的关系,以期探讨可切除的胃癌肝转移病灶积极接受手术治疗的临床价值,以根据主要的临床病理因素与预后的关系筛选出手术治疗可能获益的患者和最佳的手术适应证。
1 资料与方法
1.1研究对象
收集2010年1月1日至2012年1月1日我院收治的胃癌合并肝转移患者的临床病理资料。入组标准:⑴所有患者术前均经B超及CT、骨骼ECT等检查明确病情,均只有单器官的肝转移且胃癌原发病灶及肝转移灶均可切除;⑵全身情况可耐受,无明显手术禁忌,残余肝量可维持正常生理功能;⑶患者及家属积极要求手术治疗;⑷全部手术患者的胃癌原发灶及肝转移灶均经术后病理证实。共40例患者符合入组标准,其中男25例,年龄42~67岁,平均年龄(53.1±10.3)岁;女15例,年龄45~66岁,平均年龄(54.6±11.5)岁。原发病灶病理分型为低分化腺癌及印戒细胞癌28例,中高分化腺癌12例。同时性肝转移22例,异时性肝转移18例。同时性肝转移患者术后均予mFOLFOX6方案进行为期半年的辅助化疗,异时性肝转移患者首次化疗方案为mFOLFOX6,二次手术后改用FOLFIRI方案化疗。以首次手术后开始统计生存期,随访终点事件为死亡。术后3~6个月复查消化系彩超或腹部CT并检测肿瘤标志物。
1.2方法
收集患者年龄、性别、原发灶病理类型及有无原发胃癌侵犯浆膜、胃周淋巴结转移、血管癌栓、神经侵犯、转移灶分布、转移灶直径、肝转移类型、肝切除方式及手术根治程度等临床病理资料并进行分析。
1.3统计学方法
采用SPSS 17.0统计学软件进行统计学分析。应用Kaplan-Meier法绘制生存曲线,Log-rank检验及Cox风险比例模型分别对胃癌肝转移的主要临床病理因素与预后的关系进行单因素和多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1手术方式
40例患者均顺利完成手术。22例同时性肝转移患者同时行胃癌根治术和肝转移灶切除术,其中8例原发胃癌病灶行全胃切除术,14例行远端胃癌根治术;肝转移灶中6例行三叶及以上肝切除,8例行半肝切除,其余行肝部分切除术。术后消化道重建采用毕I式者4例,毕Ⅱ式者8例,Roun-Y者10例。18例异时性肝转移患者先后完成胃癌根治术和肝转移灶切除术,其中行全胃切除术6例,远端胃癌根治术12例;肝转移灶中7例行肝部分切除,6例行半肝切除,其余均行三叶及以上肝切除;术后消化道重建采用毕I式者4例,毕II式者6例,Roun-Y者8例。30例达R0切除,10例R1切除,无R2切除者。
2.2术后并发症
术后并发切口感染2例,食管空肠吻合口瘘1例,肺部感染1例,粘连性肠梗阻1例,另有1例患者同时出现切口感染+肺部感染+粘连性肠梗阻,术后并发症发生率为15.0%(6/40),均经积极保守治疗治愈,无术后大出血及死亡病例。
2.3随访及生存情况
最后1例入组时间为2011年12月20日,随访时间截至2014年12月20日。40例患者均获完整随访数据,所有患者均因肿瘤复发或转移而死于肿瘤相关性事件。25例术后3~11个月死亡,11例存活13~23个月;4例依次于术后第27个月、31个月、34个月、35个月死亡。1年、2年及3年总生存率分别为37.5%(15/40)、10.0%(4/40)、0,中位生存时间为10.5个月(3~35个月)。生存曲线见图1。
2.4胃癌肝转移患者的临床病理特征与预后的关系
胃癌肝转移临床病理特征与预后关系的单因素分析显示,原发灶病理类型、原发胃癌侵犯浆膜、胃周淋巴结转移、血管癌栓、神经侵犯、转移灶分布、转移灶直径、肝转移类型、肝切除方式和手术根治程度与预后相关。见表1。多因素分析显示,原发胃癌侵犯浆膜、血管癌栓、神经侵犯、转移灶直径和手术根治程度为预后的独立影响因素。见表2。
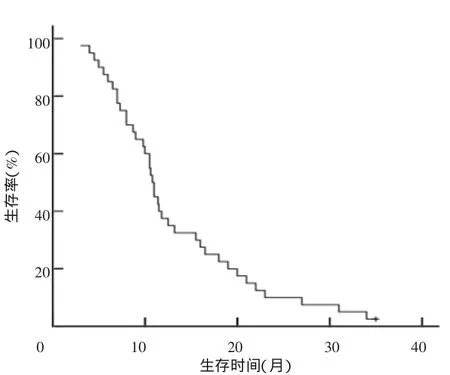
图1 胃癌肝转移患者术后生存曲线

表1 胃癌肝转移患者的临床病理特征与预后的单因素分析

(续表)

表2 胃癌肝转移患者的临床病理特征与预后的多因素分析
3 讨论
肝转移是晚期胃癌患者死亡的最主要原因之一,以多发性转移者居多且常伴腹膜转移,异质性的生物学行为特点决定了此类患者预后较差。研究认为确诊时仅有10%~20%的胃癌肝转移患者适合手术治疗,且治疗效果较差,术后中位生存期为5~8个月,1年、5年生存率分别为15%~50%和0~34%[3]。但近年多项研究[5~8]表明了胃癌肝转移行手术切除的可行性并观察到一些长期存活的病例。Kim等[9]总结了274例胃癌合并肝转移患者分别经原发灶+肝转移瘤切除+化疗(n=42)、单纯原发灶切除+化疗(n=47)、姑息化疗(n=185)三种治疗方式的疗效,结果中位生存期分别为28.0个月、15.5个月和9.0个月,5年生存率分别为42.8%、8.1%和3.5%,认为原发灶+肝转移瘤切除可使患者获益。本研究40例胃癌肝转移患者均接受了原发灶+肝转移灶切除术治疗,且鉴于胃癌肝转移的生物学行为特点及目前强调以手术治疗为主,联合放化疗、介入治疗及射频消融等的综合治疗[1,10],本组所有患者均接受了术后化疗。结果1年、2年及3年生存率分别为37.5%、10%、0,中位生存期为10.5个月,总体疗效欠佳,预后较差,中位生存期及总生存率均低于同期相关报道及研究。仔细分析原因后发现,本研究纳入的病例中70%为低分化腺癌、75%胃周淋巴结阳性、57.5%转移灶多叶分布、55%为同时性肝转移者,其比例远高于上述研究及同期相关研究,而这些可能是影响预后的重要因素。由此认为,胃癌肝转移患者行原发灶+肝转移灶切除术必须严格其手术适应证,以避免预后欠佳的患者接受不必要的手术治疗。
目前胃癌肝转移患者的总体疗效不尽满意,且相对于结直肠癌肝转移的治疗而言,胃癌肝转移的手术适应证选择尚未明确,故研究者一直努力尝试筛选手术可能获益的患者,以改善预后。Schildberg等[7]回顾性分析了31例胃癌肝转移患者的手术疗效,发现R0切除者及孤立、有限的肝转移灶切除者预后较好。Yang等[11]研究报道原发胃癌侵犯浆膜、血管癌栓、神经侵犯等是影响预后的重要因子。Qiu等[12]亦认为同时性肝转移患者行原发灶+肝转移灶同期R0切除、肝转移灶直径<5 cm能显著改善预后。基于此,本研究旨在通过分析胃癌肝转移患者的主要临床病理特征与预后的关系,从中筛选出胃癌肝转移行原发灶+肝转移瘤切除术的适应证,结果经单因素分析发现原发灶病理类型、原发胃癌侵犯浆膜、胃周淋巴结转移、血管癌栓、神经侵犯、转移灶分布、转移灶直径、肝转移类型、肝切除方式和手术根治程度与预后相关,进一步行多因素分析发现原发胃癌侵犯浆膜、血管癌栓、神经侵犯、肝转移灶直径、手术根治程度是重要的独立预后因素。40例患者术后并发症发生率为15%,经积极保守治疗后均治愈,无术后大出血及死亡病例,表明原发灶+肝转移灶切除术安全性可控,与Cheon等[13]研究结果一致。提示原发胃癌未侵犯浆膜、无血管癌栓、无神经侵犯、肝转移灶直径<5 cm和R0切除者可能是胃癌肝转移患者行原发灶+肝转移灶切除的受益人群,亦可能是较佳的手术适应证。
此外,值得注意的是,首次胃癌根治术后应对患者进行密切随访,以早期、及时发现肝转移灶并及时进行干预、治疗而使患者从中获益。本研究中2例患者的依从性良好,及时同研究组保持联系,主动按计划复查、随访,分别于胃癌根治术后3个月、4.5个月时发现肿瘤标志物CEA、AFP同时缓慢升高,及时行肝脏MRI检查发现转移瘤并行手术切除,术后中位生存期为17个月,明显高于本组研究平均中位生存期。
综上所述,胃癌肝转移患者总体预后欠佳,严格胃癌肝转移的手术适应证对预后有重要意义,而原发胃癌侵犯浆膜、血管癌栓、神经侵犯、肝转移灶直径、手术根治程度作为影响预后的独立因素,对临床治疗选择具有重要的指导意义。但由于本研究样本量较小,且为一般回顾性研究,结果可能有一定偏差,今后需要进行更多的前瞻性临床研究以提供更多的循证医学依据,以进一步明确其手术适应证,提高胃癌肝转移疗效。
[1] Kakeji Y,Morita M,Maehara Y.Strategies for treating livermetastasis from gastric cancer[J].Surgery Today,2010,40(4):287-294.
[2] Aizawa M,Nashimoto A,Yabusaki H,et al.Clinical benefit of surgical management for gastric cancer with synchronous livermetastasis[J]. Hepatogastroenterology,2014,61(133):1439-1445.
[3] Shen W,Li J,Cui J,et al.Meta-analysis of prognosis after surgical treatment in gastric cancer patients with liver metastasis[J]. ZhonghuaWei ChangWai Ke Za Zhi,2014,17(2):128-132.
[4] Kwon KJ,Shim KN,Song EM,et al.Clinicopathological characteristics and prognosis of signet ring cell carcinoma of the stomach[J]. Gastric Cancer,2014,17(1):43-53.
[5] Park J,Lee Y,Kim JH,et al.Clinicopathological features and prognostic factors of proximal gastric carcinoma in a population with high helicobacter pylori prevalence:a single-center,large-volume study in Korea[J].Ann Sur Oncol,2010,17(3):829-837.
[6] Shinke G,Noda T,Hatano H,et al.A case of long-term survival after hepatic resection formetastatic gastric cancer[J].Gan To Kagaku Ryoho,2013,40(12):1846-1849.
[7] Schildberg CW,Croner R,Merkel S,etal.Outcome of operative therapy of hepatic metastatic stomach carcinoma:a retrospective analysis[J]. World JSurg,2012,36(4):872-878.
[8] Domen H,Ohara M,Noguchi M,et al.Long-term aurvival of resected advanced gastric cancerwith hepatic and pancreatic invasion[J].Case Rep Gastroenterol,2011,5(2):396-403.
[9] Kim KH,Lee KW,Baek SK,et al.Survival benefit of gastrectomy± metastasectomy in patients with metastatic gastric cancer receiving chemotherapy[J].Gastric Cancer,2011,14(2):130-138.
[10]杨熙华,金钦文,王力,等.潜在可切除胃癌新辅助化疗的临床疗效观察[J].中国癌症防治杂志,2013,5(4):324-327.
[11]Yang J,Wang R,Zhang W,et al.Clinicopathological and prognostic characteristics of hepatoid adenocarcinoma of the stomach[J].Gastroenterol Res Pract,2014:140587.
[12] Qiu JL,Deng MG,Li W,et al.Hepatic resection for synchronous hepaticmetastasis from gastric cancer[J].Eur JSurg Oncol,2013,39(7):694-700.
[13] Cheon SH,Rha SY,Jeung HC,et al.Survival benefit of combined curative resection of the stomach(D2 resection)and liver in gastric cancer patientswith livermetastases[J].Ann Oncol,2008,19(6):1146-1153.
[2015-05-27收稿][2015-08-15修回][编辑罗惠予]
Analysis of post-resection prognosis of 40 patientsw ith livermetastases from gastric cancer
Guo Yi,Luo Jihui,Yang Xihua,Liu Xiaofei,Long Xiaobin,Deng Zhizhou,Liu Hui(Department of Surgical Oncology,The First People′s Hospital of Chenzhou City of Hunan Province,Chenzhou 423000,P.R.China)
Corresponding anthor:Guo Yi.E-mail:guo_yi2014@163.com
Objective To identify appropriate indications and efficacy of surgical treatment for patients with liver metastases from gastric cancer.M ethods Medical records were retrospectively reviewed for 40 patients with liver metastases from gastric cancer who underwent gastrectomy with metastasectomy at our hospital between January 2010 and January 2012.Possible associations between clinicopathological factors and prognosis were analyzed using the log-rank test and Cox proportional hazards model. Results A total of 30 patients underwent R0 resection and 10 patients,R1 resection.No cases of death or severe complications such as massive hemorrhage were observed.Survival rates were 37.5%at 1 year,10%at 2 years,and 0 at 3 years.Median survival time was 10.5 months.Single-factor analysis identified the following predictors of poor prognosis:primary gastric serous violations,primary pathology type,perigastric lymph note metastasis,vascular tumor emboli,perineural invasion,diameter of metastasis,distribution of metastases,type of liver metastases,liver resection and radical extent.Multifactorial analysis identified the following predictors of poor prognosis:primary gastric serous violations,vascular tumor emboli,perineural invasion,diameter of metastasis and radical extent.Conclusion Indications for surgery in this type of patient may be the absence of primary serous violations,vascular tumor thrombi,and nerve invasion,the presence of liver metastases with a diameter<5 cm,and R0 resection.【Key words】Gastric neoplasm;Liver metastases;Surgical treatment;Prognosis
R735.2
A
1674-5671(2015)05-05
10.3969/j.issn.1674-5671.2015.05.07
郭仪。E-mail:guo-yi2014@163.com
