甲状腺自身抗体阳性合并妊娠期糖尿病的妊娠结局分析
2015-10-19赵坚方敏吴朝勇丁金龙
赵坚 方敏 吴朝勇 丁金龙
甲状腺自身抗体阳性合并妊娠期糖尿病的妊娠结局分析
赵坚方敏吴朝勇丁金龙
目的 探讨甲状腺自身抗体阳性合并妊娠期糖尿病(GDM)的妊娠中晚期甲状腺功能变化以及妊娠结局。方法 选取2009年1月至2012年12月孕早期为单纯甲状腺自身抗体阳性孕妇100例,分成两组。糖尿病组34例,对照组66例,分别在孕32~34周及住院分娩时测定T3、FT3、T4、FT4、TSH、TGAb、TPOAb,同时进行两组间数据和妊娠结局的比较分析。结果 单纯甲状腺自身抗体阳性是否合并GDM,对于其甲状腺功能变化以及妊娠不良结局的发生比例的差异有统计学意义(P<0.05)。结论 建议孕期常规行甲状腺功能筛查,同时对于单纯甲状腺自身抗体阳性合并GDM孕妇,孕期需更加注意甲状腺功能的监测,做到早期诊断,以便及时干预。
妊娠期糖尿病 甲状腺自身抗体 甲状腺功能
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指妊娠前糖代谢正常或有潜在糖耐量减退,妊娠期才出现或者发现糖尿病,国内发生率为1%~5%[1]。近年来,妊娠期甲状腺疾病在孕期的检查和治疗越来越受重视。作者对34例GDM孕妇甲状腺自身抗体变化进行分析比较。报道如下。
1 临床资料
1.1一般资料 选取本院2009年1月至2012年12月收治的孕早期(孕20周前)为单纯甲状腺自身抗体阳性孕妇100例,分成两组:合并GDM(糖尿病组)34例、无合并症(对照组)66例。糖尿病组均在孕24~28周诊断为GDM,无其他并发症和合并症,年龄(29.3±4.1)岁。孕期饮食控制,非胰岛素治疗,血糖控制良好。对照组均为孕早期除单纯甲状腺自身抗体阳性,其余无并发症和合并症,年龄(28.6±4.5)岁。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法 所有孕妇均在知情同意的情况下,分别在孕32~34周、住院分娩时采集空腹静脉血液3ml(加促凝剂),立即送检。检测T3(三碘甲状腺原氨酸)、FT3(游离三碘甲状腺原氨酸)、T4(甲状腺素)、FT4(游离甲状腺素)、TSH(促甲状腺素)、TGAb(抗甲状腺球蛋白抗体)、TPOAb(抗甲状腺过氧化物酶抗体)。使用罗氏公司生产的COBASE 601电化学发光免疫分析仪。
1.3观察标准 抗体阳性标准为:TGAb>115IU/ml,TPOAb>34U/ml。TSH>妊娠期参考值上限,且FT4<妊娠期参考值下限,或者TSH>10mIU/L,无论FT4是否降低,诊断为妊娠期临床甲状腺功能减退(简称临床甲减),孕妇血清TSH水平高于妊娠期特异的参考值上限,而FT4水平在妊娠期特异参考值范围内,诊断为妊娠期亚临床甲状腺功能减退(简称亚临床甲减)。
1.4统计学分析 采用SPSS 17.0统计软件。计量资料以表示,两组间比较采用t检验,计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1两组孕妇在32~34周时血清T3、FT3、T4、FT4、TSH水平比较 见表1。
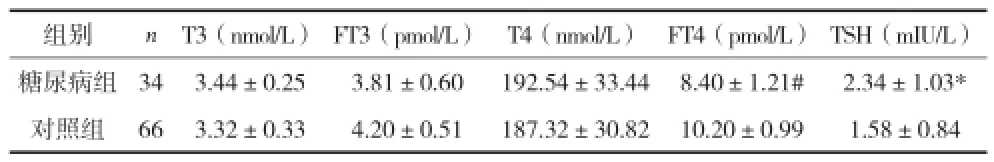
表1 两组孕妇在孕32~34周时血清T3、FT3、T4、FT4、TSH水平比较(x±s)
2.2两组孕妇分娩时血清T3、FT3、T4、FT4、TSH水平比较 见表2。
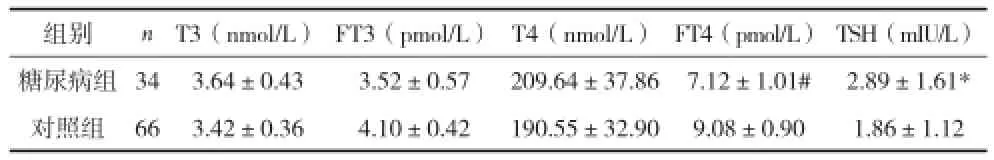
表2 两组孕妇分娩时血清T3、FT3、T4、FT4、TSH水平比较(x±s)
2.3两组妊娠结局比较 见表3。
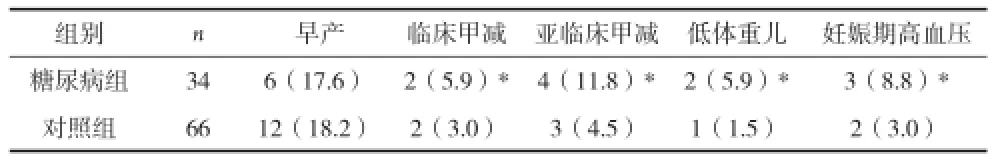
表3 两组妊娠结局比较[n(%)]
3 讨论
甲状腺疾病在育龄期妇女中较为常见,是仅次于GDM的第二大妊娠期内分泌疾病,有学者研究发现妊娠中TSH基本正常时,血清FT4含量与糖耐量受损程度相关,随着受损程度加重,机体胰岛素分泌不足,出现糖代谢紊乱,进而影响甲状腺素的分泌[2],对于GDM对甲状腺功能的影响,Vestgaard等[3]报道糖尿病孕妇甲状腺自身抗体阳性率以及亚临床甲状腺功能减退发病率均高于健康孕妇。本资料中,在甲状腺自身抗体阳性基础上,糖尿病组的亚临床甲减和临床甲减发病率明显高于对照组,且差异有统计学意义(P<0.05)。Glinoer等[4]的前瞻研究中发现甲状腺自身抗体阳性妇女的早产率明显升高(P<0.005),本资料结果早产率两组分别为17.6%、18.2%,但两组比较,差异无统计学意义(P>0.05)。低体重儿、妊娠期高血压疾病的发病率,糖尿病组明显高于对照组,差异有统计学意义(P<0.05)。
据文献[5]报道,反映甲状腺功能变化最敏感指标为TSH,反映甲状腺自身免疫状态的敏感指标为TPOAb,而影响这两项指标的主要因素有:甲状腺疾病既往史和家族史、年龄以及碘营养状态。本资料中,两组年龄无差异性,均否认有甲状腺疾病既往史和家族史,同时地域多为沿海,为食物含碘充足地区,不存在碘缺乏依据,由此,排除以上主要因素的影响,增加了本资料中两组的可比性。Negro等[6]进行的RCT研究证实:在甲状腺功能正常而甲状腺自身抗体阳性妇女中,TSH水平随着认识妊娠进展而逐渐增高,仅19%妇女在分娩时TSH水平正常。本资料结果亦说明TSH水平随着孕周增加而升高,但糖尿病组孕妇升高更为明显。同时国外报道[7]妊娠期临床甲减患病率为1.0%,在本资料中两组临床甲减患病率明显升高,但糖尿病组高于对照组。说明抗体阳性患者,已存在潜在的甲状腺功能异常风险,当在妊娠晚期,病态的甲状腺因为失代偿出现了亚临床甲减或临床甲减,同时合并GDM者,这种潜在的风险表现更加突出,出现甲状腺失代偿的时间出现得更早,比例更高。
越来越多的证据显示,妊娠期甲状腺功能异常与不良妊娠结局相关,可引起流产、早产、低体重儿、GDM、胎膜早破等并发症,同时还可能影响胎儿神经系统发育,造成后代不可逆的神经发育缺陷、智力水平低下,再者,妊娠期甲状腺功能异常多无明显的临床表现,易在产前检查中疏忽和遗漏,建议孕期常规行甲状腺功能筛查,同时对于单纯甲状腺自身抗体阳性合并GDM,孕期检测甲状腺功能间隔时间需更短,一旦发现TSH升高幅度超过正常范围,应及时给予治疗。
1 乐杰.妇产科学.第7版.北京:人民卫生出版社,2008. 150.
2 黄艳萍,卢海英,邓璐莎.妊娠中、晚期妇女甲状腺功能变化特点的研究.中华临床医师杂志,2009,3(6): 82~83.
3 Vestgaard M,Nielsen LR,Rasmussen AK,et al. Thyroid peroxidase antibodies in pregnant women with type 1 diabetes: impact on thyroid function,metabolic control and pregnancy outcome. Acta Obstet Gynecol Scand,2008,87(12): 1336~1342.
4 Glinoer D,Soto MF,Bourdoux P,et al. Pregnancy in patients with mild thyroid abnormalities: maternal and neonatal repercussions. J Clin Endocrinol Metab,1991,73(2): 421~427.
5 Zubair B,Pierre C,Bernard CD,et al. Laboratory medicine practice guidelines. Thyroid,2003,13(1): 23~126.
6 Negro R,Formoso G,Mangieri T,et al. Levothyroxine treatment in euthyriod pregnant women with autoimmune thyriod disease: effects on obstetrical complications. J Clin Endocrinol Metab,2006, 91(7):2587~2591.
7 Shan ZY,Chen YY,Teng WP,et al. A study for matermal thyriod hormone deficiency during the first half of pregnancy in China. Eur J Clin Invest,2009,39:37~42.
浙江省绍兴市科技局科技计划项目(2013B70079);浙江省卫生和计划生育委员会项目(2013KYA207)
312000 浙江省绍兴市妇女儿童医院
