不同剖宫产术式对产妇盆腹腔及腹壁粘连的对比研究
2015-09-08刘秀军孟丽芳
刘秀军,孟丽芳
(1. 玉田县计划生育中心医院,河北 玉田 064100;2. 玉田县妇幼保健所,河北 玉田 064100)
剖宫产是处理高危妊娠和解决难产、挽救孕产妇和围生儿生命的有效手段。但剖宫产率上升到一定水平后,围生儿病死率并未继续下降[1-2],同时,与阴道分娩相比,剖宫产产妇死亡的相对危险回升。近年来,剖宫产率在全球均逐年上升,在中国更为突出,多数孕产妇及其家属对剖宫产的认识存在很大的局限性,普遍对分娩存在恐惧心理,孕妇害怕产痛和母儿安全,产前教育和围产保健相对不足,加上剖宫产技术的日趋成熟,使剖宫产的安全性有了很大提高,使更多的孕产妇更倾向于选择剖宫产。然而,剖宫产术后可出现产褥期感染增加、子宫切口愈合不良、肠梗阻、盆腹腔粘连、腹壁粘连、再次妊娠时子宫破裂等近期及远期并发症[3-4],对产妇危害极大,也给再次手术带来了较大困难。本研究旨在通过回顾性分析再次剖宫产孕产妇的临床资料,比较不同剖宫产术式对产妇盆腹腔粘连及腹壁粘连的影响,为临床剖宫产术式的选择提供参考。
1 资料与方法
1.1 一般资料
选择河北省唐山市玉田县计划生育中心医院2010年3月至2012年10月收治的115例行再次剖宫产的产妇,根据首次剖宫产的术式不同分为Stark式剖宫产组(62例)和下腹纵切口式剖宫产组(53例)。
1.2 手术方法
Stark式剖宫产组采用Stark式剖宫产术,以耻骨联合上3横指为切口,切开皮肤及筋膜,撕拉并分离脂肪层。于子宫下段浆肌层中央以横切口切开2~3cm,撕开子宫肌层10~12cm,待胎儿及胎盘均娩出后,以可吸收线连续缝合子宫全层,不缝合腹膜,用可吸收线连续缝合筋膜层,间断缝合皮肤及皮下脂肪。下腹纵切口式剖宫产组采用传统的方法常规操作。
1.3 观察指标
2组产妇行再次剖宫产术前均观察并评价首次剖宫产切口的愈合情况,手术过程中观察并记录粘连的部位及程度,记录再次剖宫产术时的开腹时间、手术时间及术中出血量。
1.4 效果评价
1.4.1 盆腹腔及腹壁粘连评价标准[5]
轻度粘连:腹膜与腹壁及子宫粘连,部分网膜与子宫及腹膜粘连。中度粘连:膀胱与子宫粘连或腹膜与子宫体广泛粘连。重度粘连:膀胱与子宫严重粘连,且肠管与子宫粘连。
1.4.2 切口愈合情况评价[6]
(1)瘢痕纤细:瘢痕呈细线状或隐约可见。(2)瘢痕明显:瘢痕宽,隆起,明显可见。(3)瘢痕中等:介于瘢痕纤细和瘢痕明显之间。
1.5 统计学分析
所有数据采用SPSS12.0统计学软件进行分析,计量资料数据以均数±标准差()表示,经正态性检验后,组间比较采用t检验,计数资料比较采用χ2检验和秩和检验,P<0.05表示差异有统计学意义。
2 结果
2.1 一般资料比较
2组产妇年龄、孕周、产次和距上次剖宫产时间比较,差异均无统计学意义(P>0.05),2组产妇具有可比性,其一般资料比较见表1。
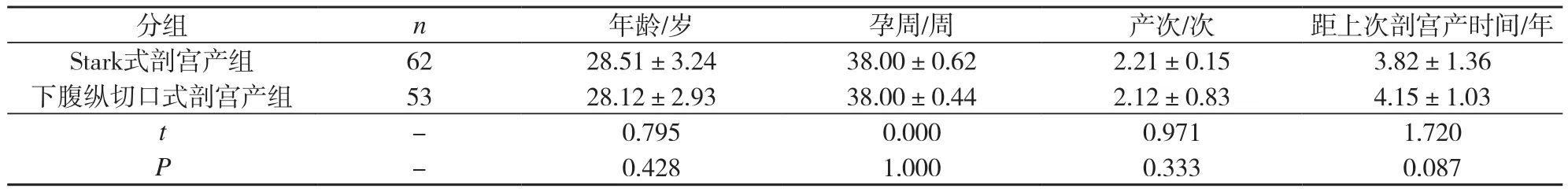
表1 Stark式剖宫产组和下腹纵切口式剖宫产组产妇一般资料比较
2.2 腹壁切口愈合情况比较
Stark式剖宫产组切口愈合较好,瘢痕纤细率显著高于下腹纵切口式剖宫产组,而瘢痕中等和瘢痕明显的发生率均显著低于下腹纵切口式剖宫产组,2组比较,差异有统计学意义(P<0.05)。2组产妇腹壁切口愈合情况比较见表2。
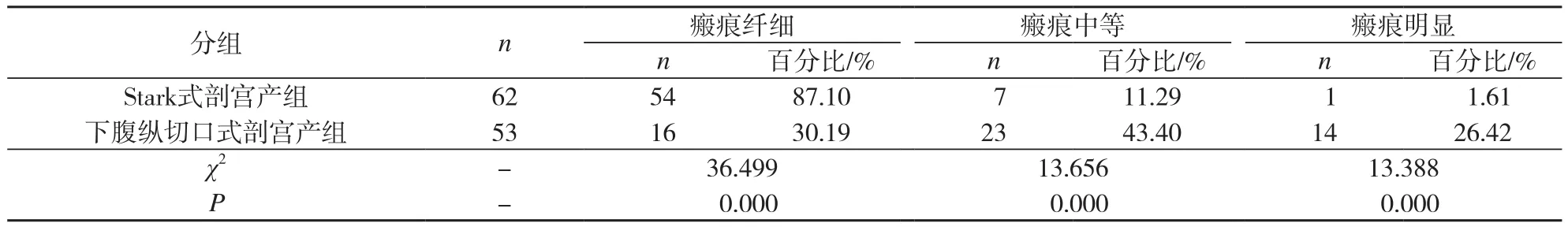
表2 Stark式剖宫产组和下腹纵切口式剖宫产组产妇腹壁切口愈合情况比较
2.3 剖宫产术中情况比较
Stark式剖宫产组开腹时间较下腹纵切口式剖宫产组长,术中出血量较下腹纵切口式剖宫产组大,2组比较,差异有统计学意义(P<0.05)。但2组手术时间比较,差异无统计学意义(P>0.05)。见表3。
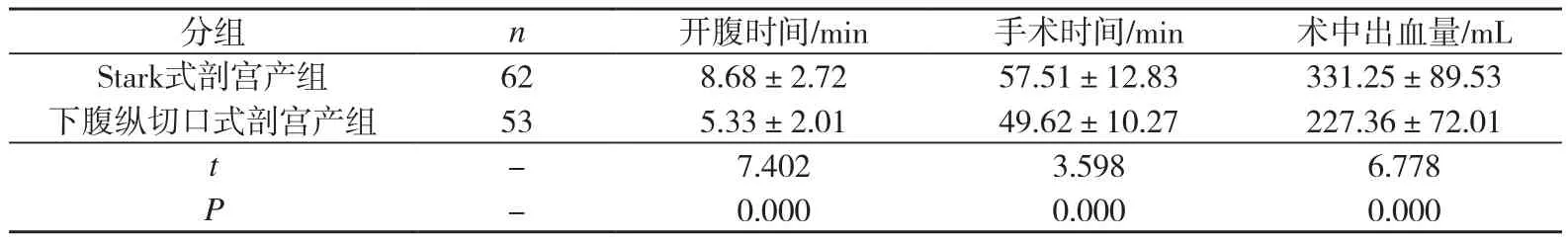
表3 Stark式剖宫产组和下腹纵切口式剖宫产组产妇剖宫产术中情况比较
2.4 粘连发生情况比较
Stark式剖宫产组共有3例发生粘连,发生率为4.84%(3/62),显著低于下腹纵切口式剖宫产组的16.98%(9/53),2组比较,差异有统计学意义(P<0.05)。其中Stark式剖宫产组大网膜与腹壁切口粘连、大网膜与子宫下段粘连、膀胱与子宫中段粘连及膀胱与子宫下段粘连的发生率均显著低于下腹纵切口式剖宫产组,2组比较,差异有统计学意义(P<0.05)。2组产妇粘连程度及发生部位比较见表4。
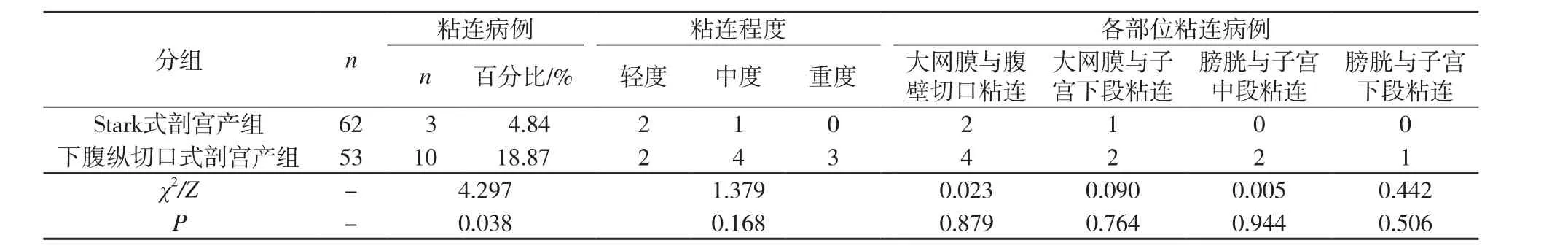
表4 Stark式剖宫产组和下腹纵切口式剖宫产组产妇粘连程度及发生部位比较
3 讨论
盆腔粘连是剖宫产术后常见的并发症。粘连的形成与腹膜纤维蛋白沉积和纤维蛋白溶解能力之间的不平衡有关,腹膜的炎症反应、异物反应、对腹膜的剥离和缝合等,均可使纤维蛋白溶解能力下降,导致粘连[7]。术中减少组织损伤,缩短手术时间,避免组织干燥;关腹前吸净腹腔积血,以防止血液中的纤维蛋白析出,均可有效防止剖宫产术后发生盆腹腔及腹壁粘连。
本研究结果显示,Stark式剖宫产组切口愈合较好,瘢痕纤细率(87.10%)显著高于下腹纵切口式剖宫产组(30.19%)(P<0.05),粘连发生率[4.84%(3/62)]显著低于下腹纵切口式剖宫产组[16.98%(9/53)](P<0.05),与Tinelli等[8]的报道结果一致。其中大网膜与腹壁切口粘连(3.23%)、大网膜与子宫下段粘连(1.61%)、膀胱与子宫中段粘连(0)及膀胱与子宫下段粘连(0)的发生率均显著低于下腹纵切口式剖宫产组(7.55%、3.77%、3.77%、1.89%)(P<0.05)。分析Stark式剖宫产较传统下腹纵切口式剖宫产粘连发生率低的可能原因为:Stark式剖宫产术中切口的方向与皮肤张力一致,缝合对合较好,愈合后瘢痕较为纤细;而传统的下腹纵切口式剖宫产由于采用纵切口,切断了结缔组织纤维,不利于切口的愈合。此外,在Stark式剖宫产术中,采用撕拉并分离脂肪层的方法,能够较为完整地保留皮下脂肪层中的血管,减少出血和神经损伤,促进切口的生长,均有利于切口较好地愈合。
由于手术后发生粘连的重要原因是组织缺血和缝线等造成的异物反应[9],而Stark式剖宫产术中采用不缝合腹膜的方法,促进了腹膜切口上皮细胞的再生和转化[10],粘连程度较轻。在Stark式剖宫产采用可吸收缝线以宽针距进行缝合皮肤及皮下组织,降低了组织缺血性坏死的几率,减小了创面,保证创面能够在较短时间内愈合,不易发生粘连。相反,传统下腹纵切口式剖宫产由于采用纵切口,针距相对较密,术后腹膜受到的机械牵拉刺激很强,容易造成组织缺血坏死,间皮细胞转化和再生能力降低,容易发生粘连。
然而,Stark式剖宫产术的操作难度较大,所需开腹时间较下腹纵切口式剖宫产组长(P<0.05),术中出血量较下腹纵切口式剖宫产组大(P<0.05),对操作者及产妇也提出了更高的要求,在临床剖宫产术式的选择中需引起注意。
综上所述,尽管Stark式剖宫产术对操作者及产妇的要求较高,但其在切口愈合、减少盆腹腔及腹壁粘连方面均较传统的下腹纵切口式剖宫产术具有明显的优势,对产妇再次剖宫产的影响较小,值得临床推广使用。
[1]王玉华. 剖宫产对新生儿不利影响分析[J]. 中国实用医药,2011,6(31): 230.
[2]柳淑香. 剖宫产率与围产儿病死率的相关性分析[J]. 临床误诊误治,2008,21(6): 28-29.
[3]BODNER K,WIERRANI F,GRUNBERGER W,et al. Influence of the mode of delivery on maternal and neonatal outcomes: a comparison between elective cesarean section and planned vaginal delivery in a low-risk obstetric population[J]. Arch Gynecol Obster,2011,283(1): 1193-1198.
[4]李银芳. 剖宫产并发症 426 例临床分析[J]. 当代医学,2012,18(25): 89-90.
[5]刘光新. 应用不同剖宫产术式对再次剖宫产的影响分析[J]. 河南外科学杂志,2012,18(3): 119-120.
[6]马彦彦,祝新利,董悦,等. 不同术式剖宫产术后二次开腹手术时盆腹腔粘连情况比较[J]. 中华妇产科杂志,2005,40(11):729-731.
[7]MALVASL A,TINELLI A,GUIDO M,et al. Effect of avoiding bladder flap formation in caesarean section on repeat caesarean delivery[J]. European Journal of Obstetrics & Gynecology and Reproductive Biology,2011,159(2): 300-304.
[8]TINELLI A,MALVASI A,GUIDO M,et al. Adhesion formation after intracapsular myomectomy with or without adhesion barrier[J]. Fertility and Sterility,2011,95(5): 1780-1785.
[9]SHI Z,MA L,YANG Y,et al. Adhesion formation after previous caesarean section—a meta-analysis and systematic review[J].Obstetrics &Gynecology,2010,118(4): 410-422.
[10]KAPUSTIAN V,ANTEBY E Y,GDALEVICH M,et al. Effect of closure versus nonclosure of peritoneum at cesarean section on adhesions: a prospective randomized study[J]. American Journal of Obstetrics and Gynecology,2012,206(1): 1-4.
