36例AIDS合并播散性马尔尼菲青霉菌病临床分析
2015-08-23张国丽苏慧勇尹光芝尹世明
张国丽,苏慧勇,杨 磊,尹光芝,尹世明
36例AIDS合并播散性马尔尼菲青霉菌病临床分析
张国丽,苏慧勇,杨磊,尹光芝,尹世明
目的探讨AIDS合并播散性马尔尼菲青霉菌病(disseminated penicilliosis marneffei,DPSM)的临床特征。方法回顾性分析2010年1月—2014年2月本院收治的36例确诊为AIDS合并DPSM患者的临床表现和实验室资料。结果患者以青壮年为主,发热35例(97.2%),咳嗽30例(83.3%),贫血32例(88.9%),消瘦21例(58.3%),皮疹17例(47.2%),腹痛16例(44.4%),淋巴结肿大14例(38.9%)。患者血培养马尔尼菲青霉菌均阳性,骨髓培养阳性9例(25.0%)。单用两性霉素B治疗2例,两性霉素B+伊曲康唑序贯治疗11例,伏立康唑+伊曲康唑序贯治疗1例,单用伊曲康唑治疗14例,单用氟康唑治疗8例。好转出院17例(47.2%),自动出院11例(30.6%),死亡8例(22.2%)。结论AIDS合并DPSM临床表现复杂多样,病情进展快,早期诊断、及时有效治疗可长期缓解或治愈DPSM。
获得性免疫缺陷综合征;组织胞浆菌病;治疗学
马尔尼菲青霉菌病(penicilliosis marneffei,PSM)是由马尔尼菲青霉菌(Penicillium marneffei,PM)感染引起的一种致死性深部真菌病。近年来,随着AIDS发病率的上升,PSM发病率逐年上升,多数表现为播散性PSM(disseminated PSM,DPSM),由于该病临床表现缺乏特异性,很多患者未能得到及时诊断及治疗。国外报道PSM主要发生在东南亚某些地区,我国主要流行于南方,广东省由于气候温暖潮湿,特别适宜PM生长,是主要流行区之一。云南省是我国AIDS流行最早和疫情最重的省份,因气候温暖潮湿,近年来陆续有AIDS合并PSM的报道[1-2]。本文对我院收治的36例AIDS合并DPSM患者的临床资料进行回顾性分析,以探讨大理地区AIDS合并DPSM的临床特征。
1 对象与方法
1.1对象36例均为我院2010年1月—2014年2月住院患者,其中男 21例(58.3%),女15例(41.7%),平均年龄41岁。职业分布为农民16例(44.4%),无业13例(36.1%),工人5例(13.9%),退休1例(2.8%),干部1例(2.8%)。已婚28例(77.8%),未婚4例(11.1%),离异2例(5.6%),丧偶2例(5.6%)。地区分布:34例来自云南大理州,1例来自德宏州,1例来自保山市。传播途径:静脉吸毒感染19例(52.8%),性接触感染17例(47.2%)。
1.2诊断标准AIDS诊断依据《艾滋病诊疗指南》[3],DPSM诊断标准为血或骨髓培养出PM。
1.3免疫功能评价采用法国EPZCS XL流式细胞仪检测CD4+T淋巴细胞计数。
1.4统计学处理对所有临床数据进行描述性统计分析,采用各部分病例数与总样本数之比(即构成比)进行分析,以百分数表示。
2 结 果
2.1临床症状及体征36例均有不同程度的乏力,其中发热35例(97.2%),消瘦21例(58.3%)(体质量下降均超过15%)。皮疹17例(47.2%),皮疹均为多个,5~8 mm大小,多发生在头、面部和躯干上部,皮疹高出皮肤,初为斑丘疹,渐为疱疹、脓疱疹,皮疹中央发生坏死,坏死处凹陷如“脐凹”状,疹间皮肤正常,痒而不痛,容易破溃,破溃后溢出淡黄色分泌物,干燥结痂。淋巴结肿大14例(38.9%),肝大4例(11.1%)。贫血32例(88.9%),咳嗽30例(83.3%),多为干咳。腹痛16例(44.4%),腹泻3例(8.3%),腹胀、腹水3例(8.3%)。合并症有口腔白色念珠菌感染(12例,33.3%)、乙型肝炎(12例,33.3%)、丙型肝炎(3例,8.3%)、单纯疱疹病毒感染(2例,5.6%)、大肠埃希菌败血症(1例,2.8%)和葡萄球菌败血症(1例,2.8%)。
2.2实验室检查具体情况见表1。
2.3病原学检查36例血培养出PM,1次血培养阳性21例(58.3%),2~5次血培养阳性15例(41.7%)。其中9例同时骨髓培养出PM,1例第2次骨髓培养出PM。
2.4影像学检查胸片/CT无特异性(图1A、B),27例胸部影像异常,表现片状、斑片状影16例,双肺呈间质性改变7例,粟粒状、小结节状改变4例,胸腔少量积液3例,心包积液3例,少见空洞。纵隔淋巴结肿大6例。
2.5治疗及转归36例抗真菌治疗,平均住院时间12.8 d。13例首先使用两性霉素B静脉滴注治疗,首日5 mg,逐渐加量至0.6~0.7 mg/(kg·d),疗程2~4周,其中11例随后以伊曲康唑(400 mg/d)巩固治疗,2~3个月后改为 200 mg/d维持治疗至CD4+T淋巴细胞计数>200/μl;14例单用伊曲康唑(400 mg/d),治疗2~3个月,之后改为200 mg/d维持治疗至CD4+T淋巴细胞计数>200/μl;1例使用伏立康唑(400 mg/d)治疗,2周后改用伊曲康唑(400 mg/d)巩固治疗,2~3个月后改为伊曲康唑(200 mg/d),维持治疗至CD4+T淋巴细胞计数>200/μl;8例用氟康唑(400 mg/d)治疗,3个月后改为200 mg/d,维持治疗至CD4+T淋巴细胞计数>200/ μl。23例病情好转后立即开始高效抗反转录病毒治疗,13例因病情危重,入院期间死亡,或自动出院未进行治疗。两性霉素B+伊曲康唑治疗复发2例,单用伊曲康唑复发3例,单用氟康唑复发5例。死亡8例(其中4例入院5 d内死亡,均因多脏器功能衰竭死亡),病死率22.2%。好转出院17例(47.2%),因病情加重自动出院11例。
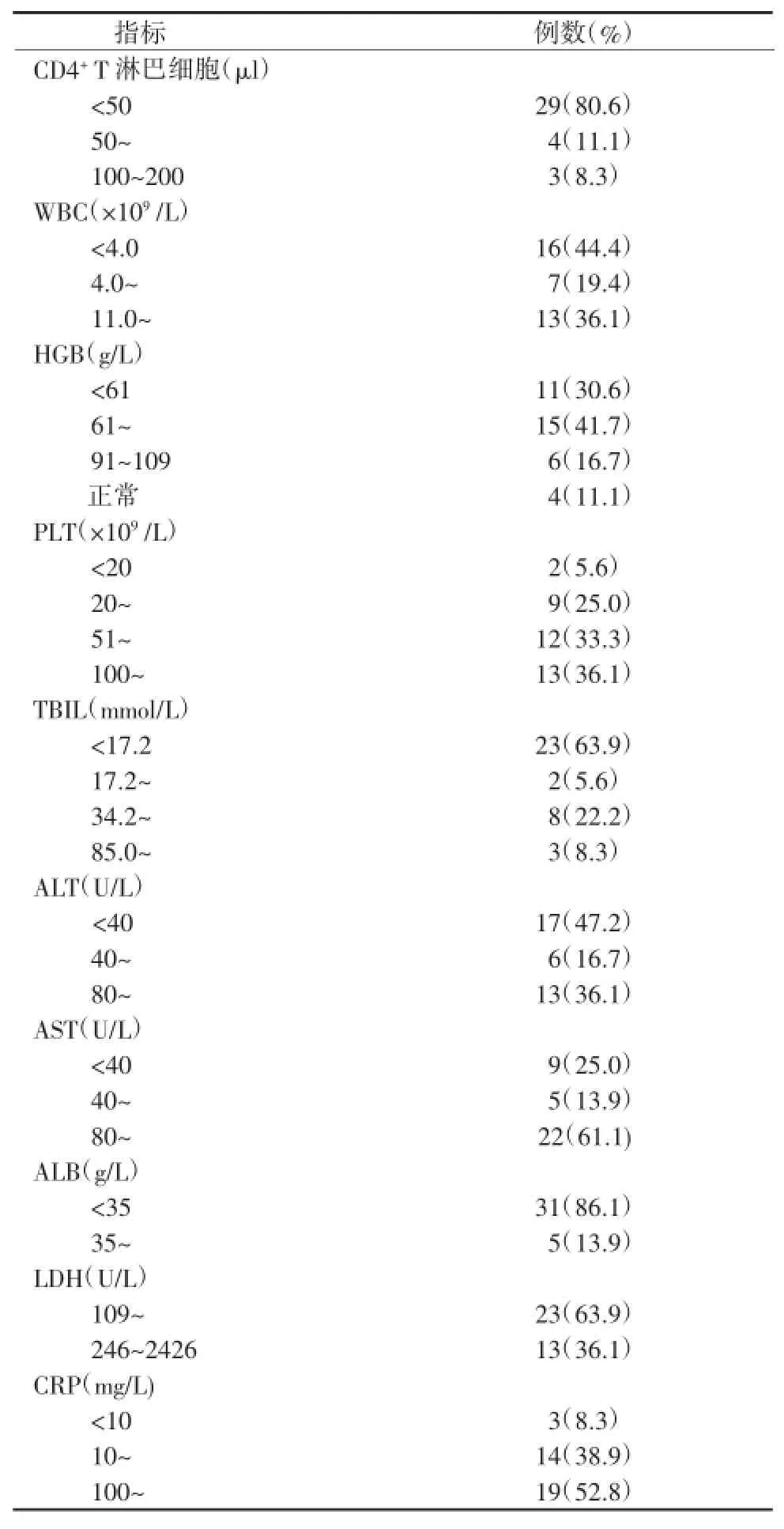
表1 AIDS合并DPSM的实验室检查结果Table 1 Laboratory findings of AIDS patients with DPSM

图1 AIDS合并DPSM肺炎肺部CTFigure 1 Lung CT of AIDS patients with DPSM
3 讨 论
PM是一种条件致病性的双相型真菌,免疫功能低下者易感,尤其AIDS患者。随着AIDS患者人数的增加,PSM发病率也显著上升。我国南方气候湿润多雨适宜PM生长,是PM的自然栖息地,免疫力极度低下者极易在这种环境条件下感染PM而引起DPSM。本组36例占同期住院AIDS患者的7.6%,与国内外其他文献相比,属较高水平。原因可能与云南省温暖湿润的环境有关。
PM经血液播散至全身,累及肺、肝、脾、骨髓、皮肤、淋巴结及肠系膜等。本组80.6%的患者CD4+T淋巴细胞计数<50/μl,确诊DPSM时CD4+T淋巴细胞平均计数为38/μl,提示CD4+T淋巴细胞计数<50/μl时易感染PM并播散繁殖,应早期血培养或骨髓培养,早诊断、早治疗。DPSM最早最常见的表现是发热,本组97.2%的患者出现发热,提示在PSM高流行区,诊治发热的AIDS患者须考虑PM感染的可能。皮肤损害是DPSM的临床特征,坏死性“脐凹”样皮疹是最具特征性的皮肤损害,但文献报道出现特异性皮疹病例只占少数[4-5]。本组47.2%的患者有特征性皮疹,临床表现无特异性,是导致早期误诊的重要原因。无皮疹患者早期更易被误诊,本组11例(30.6%)被早期误诊。因此,对于高流行区的AIDS患者,不能因为无皮疹表现而忽略PSM。肺部是PSM最易侵犯的主要脏器之一,本组83.3%的患者咳嗽,肺部病灶无特异性,6例曾被误诊为细菌性肺炎和肺结核。肝脏也是PSM易受累的脏器,本组52.8%的患者ALT升高,75.0%的患者AST升高,且AST>ALT,AST升高较ALT明显,与文献报道一致[6-7]。AIDS合并PSM常出现不同程度贫血,PLT及WBC下降。本组91.7%的患者CRP升高,36.1%的患者LDH升高。AIDS患者CD4+T淋巴细胞计数<50/μl,如出现发热、“脐凹”样皮疹、贫血、PLT减少、AST升高、腹腔淋巴结肿大,PM感染的可能性很大,与吴念宁等[8]报道一致。应尽早行血或骨髓培养明确诊断,尽早经验性抗真菌治疗。
血培养是确诊PSM的重要检测方法,1次血培养阳性率低,反复血培养可以提高阳性率。本组1次血培养阳性21例,2~5次血培养阳性15例。骨髓培养阳性率高于血培养,本组1例第2次骨髓培养才培养出PM,提示须反复多次血培养及骨髓培养。虽然PM血培养和骨髓培养阳性率较高,但一般需1~2周[5],本组6例因病情危重自动出院之后血培养结果阳性而确诊,延误了治疗。近几年来以PCR为基础的分子诊断技术在PM研究方面已取得较大进展,但还不足以及时用于指导临床,值得进一步研究[9]。研究PSM的特征性临床表现,有助于尽快诊断及治疗。
PSM病情发展快,预后差,未经治疗病死率高。病情控制后尽早高效抗反转录病毒治疗,可改善预后,提高患者生存率。本组患者住院期间病死率22.2%,虽低于李芳等[10]报道,但有部分患者病情危重出院后1周内死亡,实际病死率远远高于22.2%。本组死亡患者CD4+T淋巴细胞计数均<20/μl,已存在多器官功能衰竭。目前国内首选两性霉素B+伊曲康唑序贯治疗,何浩岚等[11]采用伏立康唑治疗取得了较理想的治疗效果,且与两性霉素B脂质体比较无差异性,但安全性更好。本组使用伏立康唑+伊曲康唑序贯治疗1例疗效明显,因价格昂贵,限制了其使用。伏立康唑与非核苷类反转录酶抑制剂如依非韦伦和奈韦拉平合用可能会产生双向的药物相互作用,应避免与此有相互作用的药物同时应用,必须应用时须注意适当调整药物剂量。氟康唑不良反应小,但复发率高,本组复发率高达62.5%,不作为首选药物。早期诊断并给予及时有效的抗真菌治疗,可明显改善患者的预后,降低病死率。
[1]张嗣兴,寇建琼,李惠琴,等.艾滋病患者深部真菌感染菌群分布及其耐药性[J].中国感染控制杂志,2011,10(5):351-353.
[2]张云桂,李玉叶,李惠琴,等.云南省艾滋病合并马尔尼菲青霉病患者141例临床分析[J].中国皮肤性病学杂志,2013,27(4):351-356.
[3]中华医学感染病学会分会艾滋病学组.艾滋病诊疗指南[J].中华传染病杂志,2011,29(10):629-640.
[4]李凌华,唐小平,蔡卫平,等.101例艾滋病合并马尔尼菲青霉病的临床研究[J].中国艾滋病性病,2008,14(1):12-14.
[5]唐志荣,陈杰,温里,等.艾滋病合并青霉菌病119例临床分析[J].中华传染病杂志,2010,28(9):570-572.
[6]黄绍标,汤卓,兰江,等.晚期艾滋病合并青霉病151例临床分析[J].中国艾滋病性病,2009,15(5):521-523.
[7]谢志满.AST高于正常值上限2倍且大于ALT对AIDS合并青霉菌病的筛查价值[J].传染病信息,2014,27(5):305-307.
[8]吴念宁,黄绍标,谢志满,等.播散性马尔尼菲青霉菌病特征性临床表现的探讨[J].中华临床医师杂志,2012,8(6): 2002-2005.
[9]陈万山,李凌华,胡风玉,等.PCR技术在快速诊断艾滋病合并播散性马尔尼菲青霉菌病中的应用[J/CD].中华实验和临床感染病杂志(电子版),2011,5(2):126-132.
[10]李芳,耿文奎,邓晓军,等.艾滋病合并马尔尼菲青霉菌病患者死亡危险因素分析[J].中国临床新医学,2012,5(5):423-427.
[11]何浩岚,董永新,蔡卫平,等.伏立康唑与两性霉素B脂质体治疗艾滋病合并播散性马尔尼菲青霉菌病的对照研究[J].热带医学杂志,2011,11(8):924-926.
(2015-03-08收稿2015-07-05修回)
(责任编委曲芬本文编辑陈玉琪)
Clinical analysis of 36 AIDS patients with disseminated penicilliosis marneffei
ZHANG Guo-li*,SU Hui-yong,YANG Lei,YIN Guang-zhi,YIN Shi-ming Department of Infectious Diseases,People's Hospital of Dali Bai Autonomous Prefecture,Dali,Yunnan 671000,China *Corresponding author,E-mail:daliguoli@163.com
ObjectiveTo investigate the clinical characteristics of disseminated penicilliosis marneffei(DPSM)in AIDS patients.MethodsClinical manifestations and laboratory data of 36 patients with DPSM treated in our hospital from January 2010 to February 2014 were retrospectively analyzed.ResultsYoung adults accounted for the majority.Fever occurred in 35 patients(97.2%),cough in 30 patients(83.3%),anemia in 32 patients(88.9%),weight loss in 21 patients(58.3%),rash in 17 patients(47.2%),abdominal pain in 16 patients(44.4%),and swollen lymph nodes in 14 patients(38.9%).Blood culture of all the patients was positive for Penicillium marneffei,and bone marrow culture positive in 9 patients(25.0%).Two patients
amphotericin B alone,11 patients
amphotericin B and then switched to itraconazole,1 patient
voriconazole and then switched to itraconazole,14 patients
itraconazole alone,and 8 patients
fluconazole alone.Seventeen patients(47.2%)were improved and discharged,11 patients (30.6%)were discharged without recovery,and 8 patients(22.2%)died.ConclusionsThe clinical manifestations of AIDS patients with DPSM are complex and this complication may develop rapidly.Early diagnosis and timely treatment can alleviate or cure DPSM effectively.
acquired immunodeficiency syndrome;histoplasmosis;therapeutics
张国丽,E-mail:daliguoli@163.com.
10.3969/j.issn.1007-8134.2015.06.009
云南省大理州人民医院2011年科学研究基金
671000,云南省大理州人民医院感染病科(张国丽、苏慧勇、杨磊、尹光芝、尹世明)
