新生儿重症胎粪吸入综合征30例临床治疗回顾
2015-07-31赵姝
赵姝
新生儿重症胎粪吸入综合征30例临床治疗回顾
赵姝
目的 分析新生儿重症胎粪吸入综合征(MAS)的临床治疗方法与效果。方法 收集30例重症MAS新生儿,根据治疗方法分为A组(n=12)与B组(n=18),A组应用常频机械通气治疗,B组在常频机械通气的基础上实施支气管灌洗和支气管内滴入肺表面活性物质,观察2组患儿的临床疗效。结果 B组的PPHN、ARDS、VAP及气胸发生率显著低于A组(P<0.05);B组的呼吸机使用时间以及住院时间均显著短于A组(P<0.05);治疗后B组的PaO2显著高于A组(P<0.05),OI显著低于A组(P<0.05)。结论 早期及时清理呼吸道并予以机械通气,应用肺表面活性物质对于重症MAS具有显著疗效,值得推广应用。
重症胎粪吸入综合征;新生儿;机械通气;肺表面活性物质;支气管灌洗
胎粪吸入综合征(MAS)主要是指胎儿宫内窘迫或者产时窒息,并且吸入排出的胎粪至气管中而诱发的一种以通气障碍为主要表现的疾病[1]。新生儿重症MAS常合并急性呼吸窘迫综合征(ARDS)以及持续胎儿循环等,是导致围产儿重症呼吸衰竭的主要原因,死亡率可达7%~39.5%[2]。机械通气是临床治疗MAS的主要手段。本研究对重症MAS新生儿在应用机械通气治疗的同时加用肺表面活性物质治疗,获得显著疗效,现报道如下。
1 资料与方法
1.1 一般资料 收集2012年1月~2014年1月鞍山市中心医院收治的重症MAS患儿30例,均符合《实用新生儿学》中的诊断标准。其中,男19例,女11例,5例孕周<37例,16例孕周在37~42周之间,9例孕周≥42周;出生体质量
1800~4200g,平均(3612±125)g;1min Apgar评分0~7分,平均(3.59±0.26)分。经X线片检查显示双肺存在广泛颗粒状阴影或者斑片状云絮影,且常合并肺间质气肿。根据治疗方法分组,单纯接受机械通气治疗的12例纳入A组,接受机械通气治疗、支气管灌洗以及肺表面活性物质治疗者纳入B组,2组临床资料比较差异无统计学意义,具有可比性。
1.2 方法 A组实施常频机械通气治疗,B组除接受常频通气治疗外,还实施支气管灌洗以及气管内滴入肺表面活性物质治疗。常频机械通气治疗选择压力控制通气模式(PCV),在撤机前应用同步间歇指令通气(IMV)联合压力支持通气(PSV)过渡,控制吸氧浓度(FiO2)≥0.5,呼吸频率(RR)在20~40次/ min之间,吸气峰压(PIP)在15~20cmH2O之间,呼吸比在
1∶1~1∶2之间。B组患儿常规进行复苏,评价显示无活力,则实施气管内吸引以及支气管灌洗。在清理呼吸道以后,经气管插管内缓慢注入1~2mL/kg 37℃的无菌生理盐水,在注入过程中变换患儿的体位,然后将复苏气囊与气管插管相连,予以纯氧通气8~10次左右,然后交替侧身拍击其背部,30s以后采用吸引器将冲洗液吸出,然后实施过度通气30s。反复进行上述操作直至所吸出的冲洗液呈清亮状,灌洗液总量<20mL。完成支气管关系后,立即滴入100~200mg/kg肺表面活性物质至气管内。2组均常规予以抗感染等对症支持治疗。
1.3 观察指标 观察2组的并发症发生情况,包括持续肺动脉高压(PPHN)、气胸、ARDS、呼吸机相关性肺炎(VAP)等。统计2组机械通气时间与住院时间,监测治疗前及治疗后24h PaO2及OI水平变化。
1.4 统计学方法 数据以统计学软件SPSS18.0进行分析,以“x±s”表示计量资料,经t检验;以率(%)表示计数资料,经χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 2组并发症比较 B组的并发症发生率显著低于A组,差异具有统计学意义(P<0.05)。见表1。
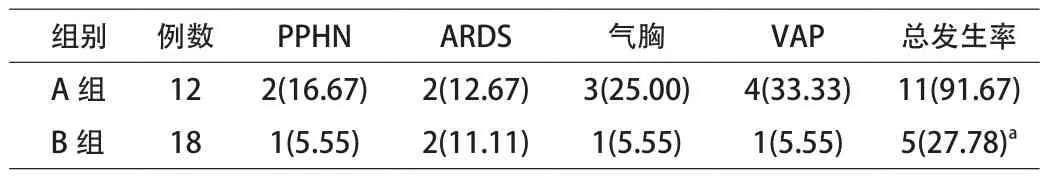
表1 2组并发症比较[n(%)]
2.2 2组呼吸机使用时间与住院时间比较 B组的机械通气时间以及住院时间均较A组显著缩短,差异具有统计学意义(P<0.05)。见表2。
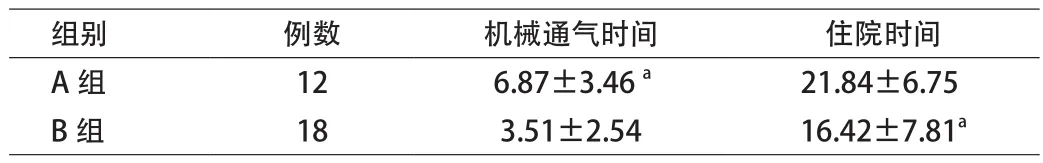
表2 2组呼吸机使用时间与住院时间比较(x±s,d)
2.3 2组临床指标比较 治疗后B组各项指标均显著优于A组,差异具有统计学意义(P<0.05)。见表3。
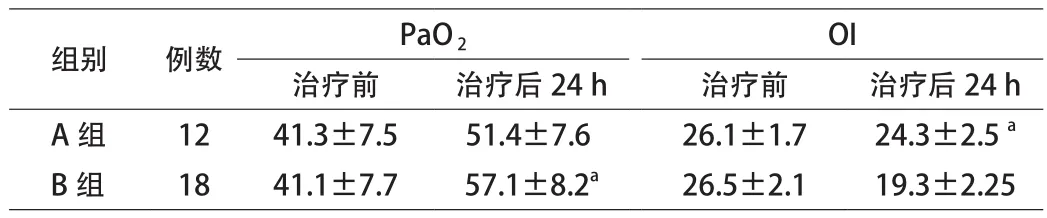
表3 2组临床指标比较(x±s)
3 讨论
MAS的病理生理改变较为复杂,主要是由于胎粪吸入以及胎膜水肿,导致近端气管堵塞以及肺膨胀不全而引起致死性肺水肿。此外,持续低氧血症以及高碳酸血症等,均可引起肺动脉肌层肥大、痉挛或者肺血管收缩等,诱发PPHN[3]。因此,治疗MAS的关键在于维持呼吸道通畅,改善肺功能。在胎头娩出尚未进行第1次呼吸前,及时予以气管插管进行气管内吸引,能够减少或避免吸入胎粪及其携带刺激性物质,缓解气管梗阻以及肺组织损伤,改善氧合功能,预防ARDS的发生[4]。
由于胎粪较为黏稠,单纯应用气管内吸引难以获得理想结果,应用气管内灌洗可最大限度地清除气管以及支气管中的胎粪、羊水等,阻断病理生理改变进程[5]。MAS患儿在吸入胎粪后,可出现节段性肺不张以及阻塞性肺水肿,引起胎粪吸入加重,从而导致肺循环阻力升高以及肺泡表面张力降低,诱发呼吸衰竭。同时,持续严重缺氧可加重PPHN,增加患儿的病死率[6-7]。因此,早期及时采用呼吸机治疗非常必要。胎粪中含有大量损伤性因子,导致肺组织损伤以及肺表面活性物质受抑,引起肺表面活性功能不良,继而发生ARDS。应用肺表面活性物质有利于降低肺泡表面张力,促进肺表面活性功能的修复,改善肺功能残气量以及氧合功能[8]。
本研究中,B组在常频机械通气的基础上,予以支气管灌洗和应用肺表面活性物质治疗,结果显示,PPHN、气胸、ARDS、VAP等并发症发生率均较A组显著降低(P<0.05),机械通气时间以及住院时间均较A组显著缩短(P<0.05),治疗后PaO2较A组显著提高,而OI显著降低。
因此,对于新生儿重症MAS,积极进行支气管灌洗,及早应用呼吸机并配合肺表面活性物质治疗,可改善患者的肺功能,纠正低氧血症,降低并发症发生率,改善临床预后。
[1] 易明,段娓,刘喻,等.肺表面活性物质治疗新生儿重症胎粪吸入综合征疗效观察[J].儿科药学杂志,2013,19(1):15-17.
[2] 周艳.肺表面活性物质治疗新生儿重症胎粪吸入综合征患儿的护理[J].求医问药(学术版),2011,9(12):257-258.
[3] 刘芝梅.早期大剂量盐酸氨溴索治疗新生儿胎粪吸入综合征[J].当代医学,2013,19(20):66.
[4] 林新祝,赖基栋,梁洪,等.高频振荡通气在新生儿胎粪吸入综合征中的应用[J].临床儿科杂志,2011,29(6):562-564.
[5] 范礼英,陈艳华,邓轩,等.常规单剂量肺表面活性物质治疗重症胎粪吸入综合征的疗效分析[J].实用医学杂志,2009,25(3):449-450.
[6] 张自宜.106例新生儿胎粪吸入综合征的临床治疗观察[J].当代医学,2014,20(18):110-111.
[7] 徐晓燕,周红,薛洁,等.沐舒坦辅助治疗新生儿重症胎粪吸入综合征的疗效观察[J].中华全科医师杂志,2009,8(3):205-206.
[8] 冯玉琼.新生儿胎粪吸入综合征合并气胸的护理对策[J].国际医药卫生导报,2013,19(2):247-248
10.3969/j.issn.1009-4393.2015.27.041
辽宁 114001 鞍山市中心医院儿科 (赵姝)
