维持性血液透析患者营养状况评价及营养不良相关因素分析
2015-07-12乔德丽吴红耀
乔德丽, 李 敏, 周 蓉, 吴红耀, 冯 景, 山 岚
(1. 同济大学附属杨浦医院营养科,上海 200090; 2. 第二军医大学营养与食品卫生教研室,上海 200433;3. 同济大学附属杨浦医院肾内科,上海 200090)
·临床研究·
维持性血液透析患者营养状况评价及营养不良相关因素分析
乔德丽1, 李 敏2, 周 蓉3, 吴红耀1, 冯 景1, 山 岚1
(1. 同济大学附属杨浦医院营养科,上海 200090; 2. 第二军医大学营养与食品卫生教研室,上海 200433;3. 同济大学附属杨浦医院肾内科,上海 200090)
目的 评估血液透析患者营养状况,分析营养不良的相关因素。方法 选取同济大学附属杨浦医院透析中心维持性血液透析患者98例,分别采用营养不良-炎症评分法(malnutrition inflammation score, MIS)和透析客观营养评价法(Objective Score of Nutrition on Dialysis, OSND)进行营养状态评估,同时测量人体指标、血生化指标作为客观营养指标进行相关性分析。以血清白蛋白<35g/L为营养不良标准,对MIS、OSND行ROC曲线分析;采用logistic回归法分析营养不良发生的相关因素。结果 根据OSND评价标准,98例血透患者中营养状态正常44例(44.9%),营养不良54例(55.1%);根据MIS评价标准,营养状态正常56例(57.1%),营养不良42例(42.9%)。相关性分析显示MIS与三头肌皮褶厚度(triceps skin fold thickness, TSF)、体质量指数(body mass index, BMI)存在负相关,与C-反应蛋白(C reactive protein, CRP)存在正相关;OSND与上臂围(upper arm circumference, MAC)、血清白蛋白(serum albumin, ALB)、胆固醇(cholesterol, TC)存在正相关,与CRP存在负相关。MIS的ROC曲线下面积为0.732(95%CI0.625~0.838);OSND的ROC曲线下面积为0.844(95%CI 0.762~0.926)。Logistic回归结果显示ALB(OR=3.700,95%CI=1.258~10.886,P=0.017)、HB(OR=6.346,95%CI=2.192~18.373,P=0.001)、CRP(OR=4.693,95%CI=1.603~13.743,P=0.005)是MIS筛查营养不良发生的独立预测因素。ALB(OR=24.781,95%CI=6.970~88.110,P=0.000)、BMI(OR=5.345,95%CI=1.462~19.543,P=0.011)是OSND筛查营养不良发生的独立预测因素。结论 MIS、OSND都适用于维持性血液透析患者的营养评价,比较而言,OSND更适合。血透患者营养不良发生率较高,影响因素多,需要综合干预。
血液透析; 营养不良; 透析客观营养评价法; 营养不良-炎症状态评价法
目前,临床上应用的营养评价方法有很多,但缺少大家一致认可的营养评价方法的“金标准”,更缺少针对某种特定疾病的营养评价方法。营养不良在维持性血液透析患者中是常见的并发症,它严重影响着血液透析患者的生活质量和长期生存率[1]。早期进行营养评价能及早预防营养不良的发生。透析客观营养评价法[2](objective score of nutrition on dialysis, OSND)是针对透析患者的一种客观的评价方法。目前对于该营养评价法的研究报道较少。本课题通过比较OSND与营养不良-炎症评价法(malnutrition-inflammation score, MIS)[3]评估营养不良发生情况,分析其灵敏性和特异性,同时探讨营养不良发生的相关因素,为制定和实施临床营养提供依据。
1 资料与方法
1.1 一般资料
2013年7月至2014年3月在同济大学附属杨浦医院透析治疗中心进行维持性血液透析治疗的晚期肾功能衰竭或尿毒症患者98例,其中女性47例,男性51例,平均年龄(62.05±16.04)岁。原有基础疾病包括慢性肾小球肾炎31例(31.6%),糖尿病肾病23例(23.5%),间质性肾炎15例(15.3%),高血压性肾小球硬化症13例(13.3%)、多囊肾10例(10.2%),其他病因6例(6.1%)。主要并发症为高血压31例(31.6%),糖尿病23例(23.5%),心功能衰竭9例(9.2%)。
1.2 纳入及排除标准
纳入标准: (1) 临床诊断为慢性肾功能衰竭、尿毒症患者;(2) 透析前肌酐>707mmol/L或内生肌酐清除率(Ccr)<10ml/min者;(3) 维持性血液透析治疗在3个月以上、充分透析(Kt/V单室尿素清除指数>1.2)者;(4) 资料完整的慢性维持性血液透析患者;(5) 调查之前,征得患者及家属知情同意,且自愿参与调查者。只有满足上述5项标准者才能纳入研究对象。排除条件: (1) 近2周出现发热、腹痛、腹泻等炎症反应者;(2) 伴有严重肝病、心力衰竭、水肿、消化道溃疡、恶性肿瘤等疾病者;(3) 合并自身免疫性疾病或使用免疫抑制剂治疗者;(4) 资料不完整等不符合纳入标准者。凡有上述1项或多项情形者均不能纳入研究对象。
1.3 人体测量指标
身高、体质量、体质量指数(body mass index, BMI)、肱三头肌皮褶厚度(triceps skin fold thickness, TSF)、上臂围(mid-arm circumference, MAC)、上臂肌围(mid-arm muscle circumference, MAMC)。BMI=体质量(kg)/身高2(m2);MAMC(cm)=上臂围(cm)-3.14×三头肌皮褶厚度(mm)。
1.4 实验室指标
血红蛋白(hemoglobin, HB)、血清白蛋白(albumin, ALB)、血肌酐(blood creative, Scar)、血尿素氮(blood urea, BUN)、总胆固醇(total cholesterol, TC)、C反应蛋白(c-reactive protein, CRP)、总铁结合力(total iron binding, TIBC)、高密度脂蛋白(high density lipoprotein cholesterol, HDL)、低密度脂蛋白(low density lipoprotein cholesterol, LDL)。CRP采用免疫比浊法测定,其他指标采用日立生化分析仪测定。
1.5 综合性营养评价
1.5.1 透析客观营养评价法 包括三项生化指标(血白蛋白、转铁蛋白、总胆固醇)、三项人体测量指标(BMI、上臂围、三头肌皮褶厚度)和3~6个月内体质量变化,共计7项评价指标,总评分32分。评分标准分为三个等级: 评分在28~32分为营养正常,25~27分为轻中度营养不良,<22分为重度营养不良。
1.5.2 营养不良-炎症状态评价法 由病史、体格检查、体质量指数和实验室检查4个部分组成,共计10项评价指标,每项0~3分,总分0~30分。评分标准分为4个等级: 0分为正常营养状态、1~10分为轻度营养不良;11~20分为中度营养不良;21~30分为重度营养不良。
1.6 透析处方
血透患者维持每周2~3次,每次4h的透析频率,使用德国费森尤斯4008B血液透析机(空心纤维透析面积1.5m2)和碳酸盐透析液,透析时血流在230~300ml/min,透析液流量在500~600ml/min。
1.7 统计学处理

2 结 果
2.1 血液透析患者营养状况
98例血透患者MIS评分均数为(5.34±4.39)分,其中男性组为(5.75±4.65)分,女性组为(4.65±3.89)分。根据MIS评价标准,营养状态正常56例(57.1%),营养不良42例(42.9%),其中轻度营养不良为11例(26.2%),中度营养不良23例(54.8%),重度营养不良8例(19%)。98例血透患者OSND评分均数为(23.3±3.74)分,其中男性组为(23.3±3.74)分,女性组为(24.68±3.92)分,根据OSND评价标准: 营养正常44例(44.9%),营养不良发生54例(55.1%),其中轻中度营养不良为32例(59.3%),重度营养不良为22例(40.7%)。
2.2 人体指标测量、血生化指标检查
98例血透患者中男性平均年龄(62.61±15.37)岁,平均透析时间(3.38±2.64)年;女性平均年龄(61.49±16.70)岁,平均透析时间(3.05±2.20)年。在人体指标中女性患者三头肌皮褶计厚度值大于男性患者,差异有统计学意义(t=-2.06,P=0.04);在血生化指标中男性患者的肌酐、尿素氮高于女性患者,差异有统计学意义(t=1.96,P=0.048;t=1.98,P=0.049)。其他指标差异无统计学意义(P>0.05),见表1。

表1 血透患者人体测量、实验室检查结果Tab.1 Anthropometrical measurement and laboratory results ±s,n=98)
与男性组相比,*P<0.05
2.3 各营养指标间的相关性分析
TSF与BMI、 MAC存在正相关(r=0.32,P=0.00;r=0.57,P=0.00),TIBC与TC、ALB存在正相关(r=0.43,P=0.00;r=0.58,P=0.00);SCR与ALB存在正相关(r=0.36,P=0.001);BUN与MAC、ALB、Scr存在正相关(r=0.21,P=0.04;r=0.29,P=0.01;r=0.75,P=0.00)。
2.4 MIS、OSND与营养指标间的相关性分析
MIS与TSF、BMI存在负相关(r=-0.26,P=0.03;r=-0.38,P=0.00),与CRP存在正相关(r=0.29,P=0.00);OSND与MAC、ALB、TC存在正相关(r=0.22,P=0.02;r=0.39,P=0.00;r=0.31,P=0.01),与CRP存在负相关(r=-0.22,P=0.03);OSND与MIS之间存在负相关(r=-0.31,P=0.00),见表2。
2.5 多元线性回归分析
将人体测量指标及各种生化指标作为客观营养指标,与MIS、OSND进行多元线性回归分析,结果显示MIS、OSND与客观营养指标的复相关系数相近,分别为r=0.856、r=0.869,差异均有统计学意义(P<0.05)。
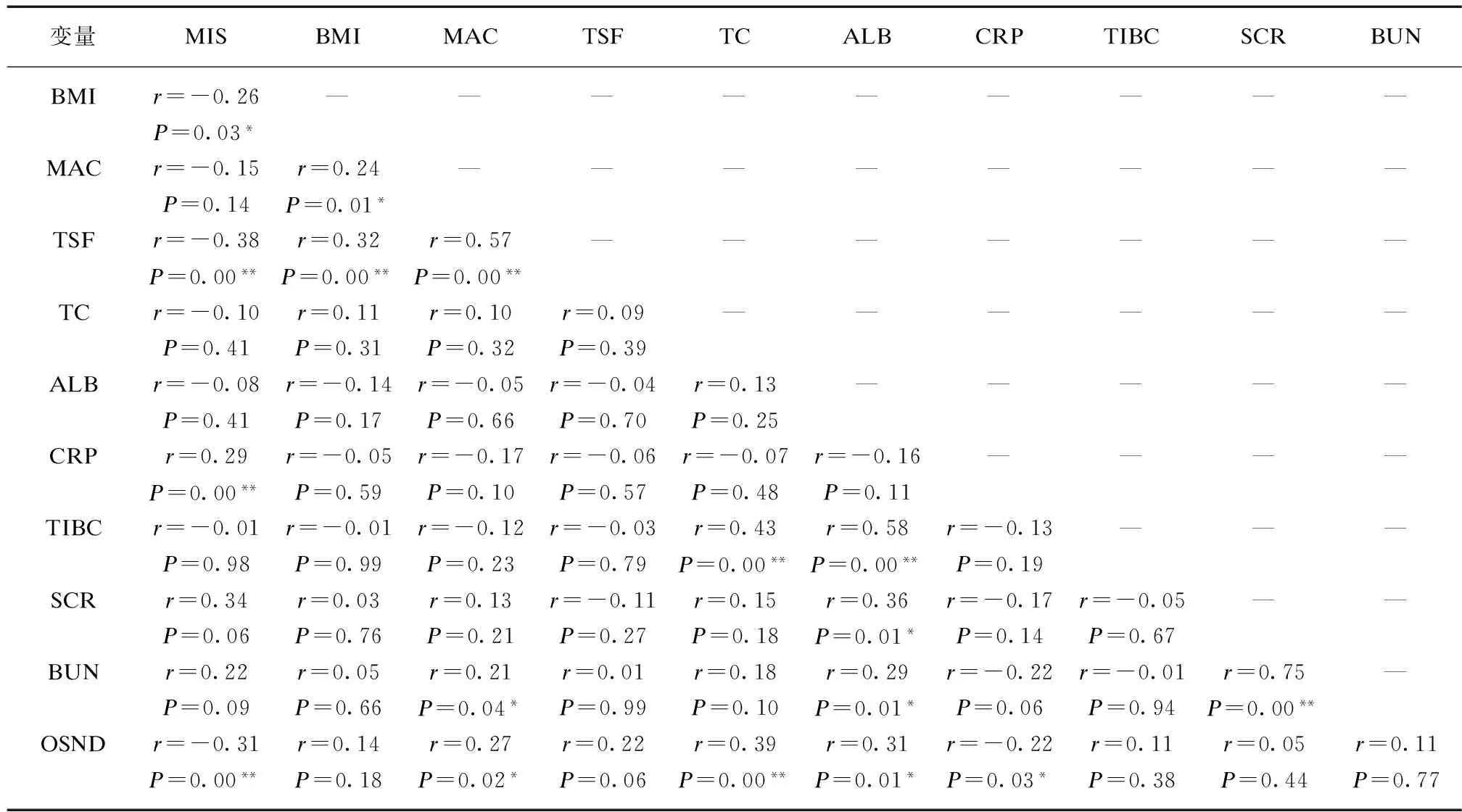
表2 各营养指标间的相关性比较Tab.2 Correlation coefficients for nutritional parameters
*P<0.05,**P<0.01;-表示有重复,不再重写r和P值
2.6 MIS、OSND筛查评价
以MIS>0分、OSND<28分作为营养不良筛查标准,分别对98例血透患者进行营养不良筛查,并根据血清白蛋白<35g/L作为营养不良标准,评估MIS、OSND两种筛查试验的真实性。MIS和OSND灵敏度分别为84.9%、90.9%,特异性分别为75.5%、75.9%;一致性分别为80.6%、82.6%;调整一致性分别为80.4%、83.4%;约登指数分别为50.4%、66.8%;阳性似然比分别为3.48、3.79;阴性似然比分别为0.20、0.12;受试者操作特性工作曲线下面积(receiver operating characteristic curve, ROC)分别为0.732(95%CI0.625~0.838)和0.844(95%CI0.762~0.926)。
2.7 营养不良相关因素分析
2.7.1 MIS评价下的营养不良相关因素分析 根据MIS营养评定结果将98例血液透析患者的营养状况分为营养正常(0)和营养不良(1),使用单因素logistic回归将可能影响营养状态的因素作为自变量,即年龄(≥65岁)、性别(男性)、透析史(3年)、BMI(<18.5kg/m2)、TSF(<12.5mm)、HB(<110g/L)、CRP(>3mg/L)、TC(>5.7mmol/L)、ALB(<35g/L)、TIBC(<50μmmol/L)为分界值进行二分类转换纳入回归模型,结果显示HB、TIBC、CRP、ALB和TC是营养不良相关因素,再纳入多因素logistic回归,结果显示ALB(OR=3.700,CI=1.258~10.886,P=0.017)、HB(OR=6.346,CI=2.192~18.373,P=0.001)、CRP(OR=4.693,CI=1.603~13.743,P=0.005)是血液透析患者营养不良的独立预测因素,见表3。
2.7.2 OSND评价下的营养不良相关因素分析 根据OSND评价结果将血液透析患者的营养状况分为营养正常(0)和营养不良(1),通过单因素和多因素logistic回归分析最终确定ALB(OR=24.781,CI=6.970~88.110,P=0.000)、BMI(OR=5.345,CI=1.462~19.543,P=0.011),是营养不良发生的独立预测因素,见表4。

表3 MIS评价下的营养不良相关因素Tab.3 Factors related to malnutrition by MIS
*P<0.05,**P<0.01
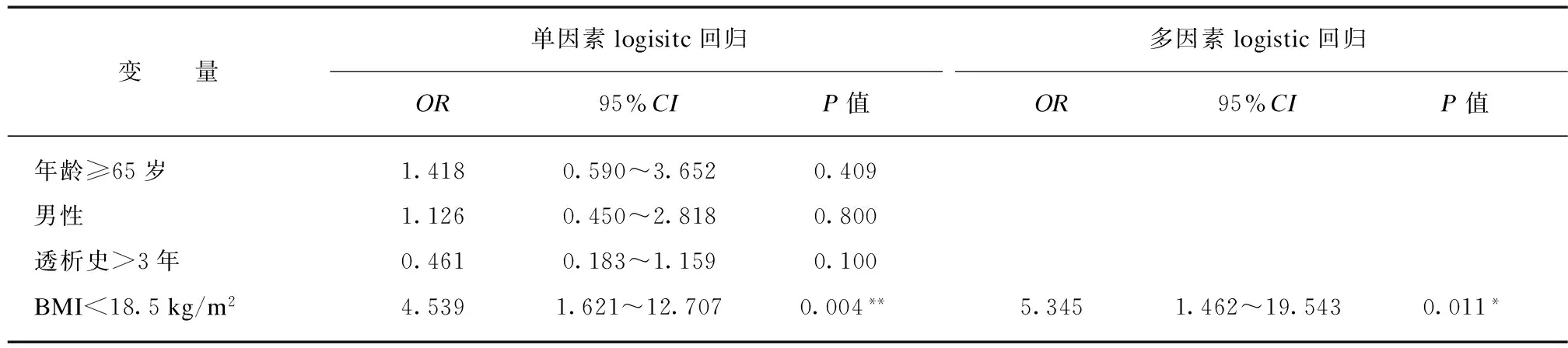
表4 OSND评价下的营养不良相关因素Tab.4 Factors related to malnutrition by OSND

(续表4)
*P<0.05,**P<0.01
3 讨 论
本研究98例血透患者中MIS、OSND营养不良筛查率分别为42例(42.9%)和54例(55.1%),其中大部分为轻、中度营养不良(MIS为81.0%、OSND为59.3%)。与Beberashvili等[2]、韩晓丽等[4]的调查结果一致,说明在血透患者中营养不良的发生率确实较高。目前,临床用于评估营养状态的评价方法与营养指标相关性越多,则该评价方法作为营养评估的能力就越强。在相关性分析中,本研究发现OSND与胆固醇、MAC、ALB、CRP这4个指标存在相关性,而MIS与BMI、TSF、CRP 3个指标存在相关性。两者比较,OSND相关指标多于MIS,相关强度也高于MIS,提示OSND对血透患者的营养评估能力较强。在与多个营养指标的复相关性分析中,发现MIS、OSND均有良好的复相关性(复相关系数分别为0.836和0.869)。以血清白蛋白<35g/L作为营养不良标准所作的有关MIS、OSND两种评价方法的灵敏性、特异性及ROC曲线下面积等综合评价分析,结果提示OSND也优于MIS。与以往营养评价方法不同,OSND评价标准全部来源于客观指标测定,避免了检查者的主观判断或评估误差,保证了重复评估时的一致性和准确性。在OSND评价方法中每一个评价指标都代表单一营养状态的特征,例如人体测量代表身体组成成分,血清白蛋白和转铁蛋白代表体内蛋白质的储存,胆固醇代表能量摄入情况。把这些评价指标集中在一起,成为评价血透患者整体营养状况的评价方法,尤其能防止主观误差。而MIS评价方法是建立在主观营养评分方法(SGA)的基础上,其中一些主观指标会影响到MIS评分,从而影响评定结果。综合分析,这两种营养评价方法都能评价血透患者的营养状态,但OSND更适合。
本研究还针对营养不良发生的影响因素进行分析,结果显示ALB、HB、CRP是MIS筛查营养不良发生的独立预测因素。ALB、BMI是OSND筛查营养不良发生的独立预测因素。两种营养评价方法的独立预测因素不完全相同,说明血透患者发生营养不良的原因和机制很复杂。但ALB作为MIS和OSND两种评价方法筛查营养不良发生的唯一、共同的预测因素,说明ALB是评价血透患者营养状况、评估临床疗效的一个重要客观检测指标。但本研究发现ALB与TIBC、Scar、BUN存在正相关。这与Stenvinkel等[5]发现的血液透析患者ALB与Scar、TF、TC、HB等血液生化指标呈正相关是一致的,提示ALB是反映疾病严重程度的一个重要指标。有资料显示ALB也是预测血液透析患者死亡率的独立危险因素,在与传统的危险因素(高血压、高胆固醇血症、糖尿病、肥胖)和非传统危险因素(贫血、氧化应急和透析模式)相比,低蛋白血症是透析患者并发心血管疾病和透析死亡的强烈的预测因子,血清白蛋白每下降10g/L,血液透析患者的死亡率会增加47%[6]。也有文献[7]报道血清白蛋白浓度每降低10g/L,死亡率就上升10%。美国肾病营养委员会建议血清蛋白作为客观数据之一帮助区别不同类型的营养不良[8]。国际肾病营养和代谢学会建议ALB<38g/L就作为蛋白质-能量消耗三个生化诊断标准之一[9]。目前已有大量文献[10]报道ALB与营养状况之间存在良好的相关性,并且此项检查价格便宜,操作简单。其他如TIBC、胆固醇、ALB也可作为反映血透患者营养状况的标志物,因受肾功能、炎症状态或感染等因素影响,不提倡将其作为营养评估的常规检测指标。
综上所述,本研究认为OSND比MIS更适用于血透患者的营养评价,不仅作为血透患者日常的营养状态评价,也可作为临床干预后的效果评价。但本研究只是单中心、横断面的研究,样本量较少;对血透患者远期的预测价值还需要进一步开展多中心、大样本、长期随访观察。
[1] 郑智化,马祖,张涤华,等.血液透析患者营养状态与生存质量关系研究[J].中国血液净化,2005,4(4): 187-190.
[2] Beberashvili I, Ada A, Sinuani I, et al. Objective Score of Nutrition on Dialysis(OSND) as an alternative for the malnutrition-inflammation score in assessment of nutritional risk of haemodialysis patients[J]. Nephrol Dial Transplant, 2010,25(4): 2662- 2671.
[3] Kalantar-Zadeh K, Kleiner M, Dunne E, et al. A modified quantitative subjective global assessment of nutrition for dialysis patients[J]. Nephrol Dial Transplant, 1999,14(7): 1732-1738.
[4] 韩晓丽,苏红,周志萍.维持性血液透析患者营养评定及营养不良膳食危险因素分析[J].新疆医科大学学报,2012,35(10): 1422-1424.
[5] Stenvinkel P, Heimburger O, Oaultre F, et al. Strong association between malnutrition, inflammation, and atherosclerosis in chronic renal failure[J].Kidney Int, 1999,55(5): 63-72.
[6] Kato A, Takita T, Furuhashi M, et al. Comparison of serum albumin, C-reactive protein and carotid atherosclerosis as predictors of 10-year mortality in hemodialysis patients[J]. Hemodial Int, 2010,22(14): 226-232.
[7] De MR, Grootendorst DC, Indemans F, et al. Association between serum albumin and mortality in dialysis patients is partly explained by inflammation, and not by malnutrition[J]. Ren Nutr, 2009,10(19): 127-135.
[8] Fouque D, Kalantar-Zadeh K, Kopple J, et al. A proposed nomenclature and diagnostic criteria for protein-energy wasting in acute and chronic kidney disease[J].Kidney Int, 2008,73: 391-398.
[9] Bossola M, Muscaritoli M, Tazza L, et al. Malnutrition in hemodialysis patients: what therapy? [J]. Am J Kidney Dis, 2005,46(3): 371-386.
[10] Friedman AN, Fadem SZ. Reassessment of albumin as a nutritional marker in kidney disease[J]. J Am Soc Nephrol, 2010,21(2): 223-230.
Evaluation of nutritional status for patients with maintenance hemodialysis and analysis of malnutrition-related factors
QIAODe-li1,LIMin2,ZHOURong3,WUHong-Yao1,FENGJing1,SHANLan1
(1. Dept. of Clinical Nutrition, Yangpu Hospital, Tongji University, Shanghai 200090, China;2.Dept.of Nutrition and Food Hygiene, The Second Military Medical University, Shanghai 200433, China;3. Dept. of Nephrology, Yangpu Hospital, Tongji University, Shanghai 200090, China)
Objective To evaluate the nutritional status of patients with maintenance hemodialysis and to analyze the related factors of malnutrition. Methods Ninety eight patients receiving maintenance hemodialysis in Yangpu District Hospital were enrolled in the study. The nutritional status of patients was evaluated with Objective Score of Nutrition on Dialysis(OSND) and malnutrition inflammation score(MIS), respectively; the blood biochemical indexes and body measurement index were determined. Serum albumin <30g/L was regarded as malnutrition criteria, and the receiver operating characteristic curve(ROC) of MIS or OSND for malnutrition was analyzed. The related factors of malnutrition were analyzed with logistic regression. Results According to OSND of 98 patients were classified as normal in nutritional status(44.8%), 54 cases were as malnutrition(55.1%); while according to MIS, 56 cases(57.1%) as normal nutritional status, and 42 cases(42.9%) as malnutrition. Correlation analysis revealed that MIS had negative correlation with triceps skin fold thickness(TSF) and body mass index(BMI), and had a positive correlation with C reactive protein(CRP). OSND had a positive correlation with upper arm circumference(MAC), serum albumin(ALB), and cholesterol(TC), but had a negative correlation with C reactive protein(CRP). Area of ROC curve of MIS was 0.732(95%CI0.625-0.838), and that of OSND was 0.844(95%CI0.762-0.926). Logistic regression analysis showed that ALB(OR=3.700,95%CI=1.258-10.886,P=0.017), HB(OR=6.346,95%CI=2.192-18.373,P=0.001), CRP(OR=4.693,95%CI=1.603-13.743,P=0.005) were independent predictors in MIS assessment of malnutrition. ALB(OR=24.781,95%CI=6.970-88.110,P=0.000), BMI(OR=5.345,95%CI=1.462-19.543,P=0.011) were independent predictors in OSND assessment of malnutrition. Conclusion MIS and OSND are both applicable to evaluation of nutritional status for maintenance hemodialysis patients; but OSND is more suitable. Malnutrition often occurs in hemodialysis patients and the related factors are numerous, so comprehensive intervention is necessary.
maintenance hemodialysis; malnutrition; objective score of nutrition on dialysis; malnutrition-inflammation score
10.16118/j.1008-0392.2015.04.014
2014-11-05
乔德丽(1970—),女,副主任医师,学士.E-mail: cici110110@126.com
李 敏.E-mail: linlimin115@hotmail.com
R 591
A
1008-0392(2015)04-0068-07
