体脂肪率评估心血管危险因素研究
2015-06-24董剩勇王曼柳孙晓楠冯大跃曾强
董剩勇,王曼柳,孙晓楠,冯大跃,曾强
·论著·
体脂肪率评估心血管危险因素研究
董剩勇,王曼柳,孙晓楠,冯大跃,曾强
目的探讨体质指数(BMI)和体脂肪率评估心血管危险因素(CVRFs)的差异,分析BMI和体脂肪率衡量肥胖程度发生矛盾时,哪个指标更能准确反映CVRFs风险。方法选择2013年2—9月在中国人民解放军总医院进行全面健康体检的人群共3 859例,进行横断面研究,测量身高、体质量,计算BMI,利用生物电阻抗法测定体脂肪率,常规方法测定血压、血糖和血脂水平。根据BMI和体脂肪率分为4组,第1组:BMI<25.0 kg/m2,且体脂肪率<25.0%(男性)或体脂肪率<30.0%(女性);第2组:BMI<25.0 kg/m2,且体脂肪率≥25.0%(男性)或体脂肪率≥30.0%(女性);第3组:BMI≥25.0 kg/m2,且体脂肪率<25.0%(男性)或体脂肪率<30.0%(女性);第4组:BMI≥25.0 kg/m2,且体脂肪率≥25.0%(男性)或体脂肪率≥30.0%(女性)。比较各组CVRFs情况的差异,采用偏相关分析、多因素Logistic回归分析CVRFs的影响因素。结果男性较女性身高、体质量、BMI、腰臀比、收缩压、舒张压、空腹血糖(FPG)、总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)水平升高,体脂肪率、高密度脂蛋白胆固醇(HDL-C)水平降低(P<0.05)。4组性别、年龄、身高、体质量、BMI、体脂肪率、腰臀比、收缩压、舒张压、FPG、TC、TG、HDL-C、LDL-C水平比较,差异均有统计学意义(P<0.05)。控制性别、年龄、身高、体质量和腰臀比后,BMI与收缩压、舒张压均呈正相关(r=0.071、0.054,P<0.05),与HDL-C水平呈负相关(r=-0.063,P<0.05),与FPG、TC、TG、LDL-C水平无直线相关关系(r=0.020、-0.019、-0.021、0.016,P>0.05);体脂肪率与FPG、TC、TG、LDL-C水平均呈正相关(r=0.038、0.078、0.051、0.079,P<0.05),与HDL-C水平呈负相关(r=-0.050,P<0.05),与收缩压、舒张压无直线相关关系(r=-0.006、0.008,P>0.05)。男性较女性高血压、糖尿病、血脂异常、两项及以上CVRFs发生率升高(P<0.05)。4组高血压、糖尿病、血脂异常、两项及以上CVRFs发生率比较,差异有统计学意义(P<0.05)。多因素Logistic回归分析结果显示,性别、年龄、腰臀比、体脂肪率与CVRFs有回归关系(P<0.05)。结论无论BMI如何,高体脂肪率与CVRFs风险相关;而无论体脂肪率水平如何,高BMI与CVRFs风险无关。在评估CVRFs风险时,体脂肪率优于BMI。
体脂肪率;人体质量指数;肥胖症;危险因素
董剩勇,王曼柳,孙晓楠,等.体脂肪率评估心血管危险因素研究[J].中国全科医学,2015,18(36):4416-4421.[www.chinagp.net]
Dong SY,Wang ML,Sun XN,et al.Body fat percentage in the evaluation of risk factors for cardiovascular risk factors[J].Chinese General Practice,2015,18(36):4416-4421.
肥胖指体内脂肪过度堆积引起的一种代谢障碍性疾病,与心血管疾病、2型糖尿病、高血压等代谢障碍性疾病关系密切[1]。在中国,约有1/3的成年人处于超重或肥胖状态,有10%~20%的成年人患有代谢障碍性疾病[2]。在过去的30年中,肥胖及肥胖的程度通常用体质指数(BMI)来衡量,但其并不能准确反映人体肥胖程度[3]。BMI常不能正确分类那些体脂肪含量高而瘦质素少的正常体质量个体以及那些体脂肪含量低而肌肉发达的超重个体。有研究认为,体脂肪率能更好地反映人体成分情况[4-5]。在临床实践中,BMI和体脂肪率均用于评估人体健康风险,BMI和/或体脂肪率升高常意味着较高的心血管危险因素(CVRFs)风险[6]。但遇到一些BMI升高但体脂肪率正常的患者,或一些BMI正常但体脂肪率升高的患者时,临床工作者常难以评估其CVRFs风险情况。目前国内外关于这些矛盾个体体脂肪率和BMI之间的对比研究较少。本研究目的在于通过对3 859例体检者人体成分进行测定,对比分析BMI和体脂肪率与CVRFs(包括高血压、糖尿病和血脂异常[7])的相关性,并按BMI和体脂肪率均正常、BMI正常但体脂肪率升高、BMI升高但体脂肪率正常、BMI和体脂肪率均升高进行分组,比较各组与CVRFs的相关性,并着重比较BMI和体脂肪率矛盾组与CVRFs的相关性差异,计算各组间CVRFs风险比值比(OR),为临床应用提供依据。
1资料与方法
1.1临床资料选择2013年2—9月在中国人民解放
本研究创新点:
体质指数为衡量肥胖最常用的指标,但越来越多的研究表明,体质指数不能良好地衡量肥胖程度。基于以上背景,本研究分析和比较了体质指数和体脂肪率与心血管危险因素(CVRFs)的相关性。本研究按照体质指数及体脂肪率是否正常将研究对象分为体质指数和体脂肪率均正常组、体质指数正常但体脂肪率升高组、体质指数升高但体脂肪率正常组以及体质指数和体脂肪率均升高组,采用单因素分析及多因素Logistic回归分析,发现体脂肪率升高者,无论体质指数是否正常,其CVRFs风险均增加;而体脂肪率正常者,体质指数升高时其CVRFs风险与体质指数正常时无差异。基于以上发现,本研究认为体脂肪率评估CVRFs风险优于体质指数。军总医院进行全面健康体检的人群共3 859例,其中男2 173例,女1 686例;年龄16~85岁,平均年龄(42.2±8.8)岁。排除标准:急性冠脉综合征、心肌梗死病史,各种原因造成的心功能不全、肾功能不全,6个月内有脑卒中病史、肿瘤病史、严重肝脏疾病、慢性消耗性疾病、贫血、严重营养不良、妊娠、甲状腺功能亢进或减退病史,曾诊断并治疗过的高血压、2型糖尿病、血脂异常者等。由相关工作人员向受试者阐述研究内容,获取同意后纳入研究。
1.2人体成分测定方法人体成分测定由中国人民解放军总医院医学健康查体中心工作人员经过统一培训后进行。使用相同的仪器,并经常性对仪器进行质量控制。所有受试者体检时统一穿轻便的衣服,不穿鞋。采用直立体位,身高、腰围、臀围测量精确到0.1 cm,体质量测量精确到0.1 kg。BMI=体质量/身高2(kg/m2),腰臀比=腰围/臀围(cm/cm)。体脂肪率采用VIVENTE人体成分分析仪(韩国ARTEMIS公司生产)进行测定,使用0.8 mA电流,采用5、50、250、500 kHz频率,利用8极触电阻抗尺对四肢进行测定:4只电极与双手的手掌、大拇指接触,4只电极与双脚掌的前、后部接触。受试者在生物电阻抗测试前均禁食1个晚上,并要求12 h内禁止剧烈活动。测量时严格遵循说明书操作,输入性别、身高、体质量后,通过设定的生物电阻抗分析方程,确定人体脂肪量。体脂肪率=人体脂肪量/体质量(kg/kg)。
1.3 CVRFs测定方法受试者坐位,休息10 min后,采用电子血压计测量右臂收缩压和舒张压。受试者清晨空腹抽取肘前静脉血,置于乙二胺四乙酸(EDTA)抗凝管中冷藏,送中国人民解放军总医院检验科进行分析。空腹血糖(FPG)、总胆固醇(TC)、三酰甘油(TG)和高密度脂蛋白胆固醇(HDL-C)均使用Architect Ci8200一体化系统(Abbott Laboratories,Abbott Park,IL,USA)进行测量,低密度脂蛋白胆固醇(LDL-C)通过Friedewald方程〔LDL-C (mmol/L)=TC-(HDL-C+TG/2.2)〕计算得到[8]。
1.4分组标准参照BMI亚洲标准[9],BMI≥25.0 kg/m2定义为肥胖,男性体脂肪率≥25.0%(女性体脂肪率≥30.0%)定义为肥胖。按照BMI和体脂肪率将患者分为4组:第1组,BMI<25.0 kg/m2,且体脂肪率<25.0%(男性)或体脂肪率<30.0%(女性);第2组,BMI<25.0 kg/m2,且体脂肪率≥25.0%(男性)或体脂肪率≥30.0%(女性);第3组,BMI≥25.0 kg/m2,且体脂肪率<25.0%(男性)或体脂肪率<30.0%(女性);第4组,BMI≥25.0 kg/m2,且体脂肪率≥25.0%(男性)或体脂肪率≥30.0%(女性)。依据美国心脏病协会代谢综合征标准[10]定义CVRFs临界异常值标准。高血压:收缩压≥130 mm Hg(1 mm Hg =0.133 kPa)和/或舒张压≥85 mm Hg。糖尿病:FPG≥5.6 mmol/L(100 mg/dl)。血脂异常:TC≥5.18 mmol/L(200 mg/dl),和/或TG≥1.70 mmol/L(150 mg/dl),和/或LDL-C≥3.37 mmol/L(130 mg/dl),和/或HDL-C<1.04 mmol/L(40 mg/dl)。
1.5统计学方法采用SPSS 17.0统计学软件进行数据处理。计量资料以(x±s)表示,两组间比较采用t检验,多组间比较采用单因素方差分析,组间两两比较采用q检验;计数资料比较采用χ2检验;相关性分析采用Pearson相关分析,多因素混杂时采用偏相关分析控制混杂因素;CVRFs影响因素分析采用多因素Logistic回归分析;采用Risk分析计算OR值。以P<0.05为差异有统计学意义。
2结果
2.1男性与女性一般资料比较男性与女性年龄比较,差异无统计学意义(P>0.05)。男性较女性身高、体质量、BMI、腰臀比、收缩压、舒张压、FPG、TC、TG、LDL-C水平升高,体脂肪率、HDL-C水平降低,差异均有统计学意义(P<0.05,见表1)。
2.2 4组一般资料比较第1组1 961例,其中男996例(50.79%)、女965例(49.21%);第2组381例,其中男62例(16.27%)、女319例(83.73%);第3组681例,其中男611例(89.72%)、女70例(10.28%);第4组836例,其中男504例(60.29%)、女332例(39.71%)。4组性别比较,差异有统计学意义(χ2=586.904,P<0.05);其中第1组、第3组、第4组男性率高于第2组,第3组、第4组男性率高于第1组,第3组男性率高于第4组,差异均有统计学意义(P<0.001)。4组年龄、身高、体质量、BMI、体脂肪率、腰臀比、收缩压、舒张压、FPG、TC、TG、HDL-C、LDL-C水平比较,差异均有统计学意义(P<0.05);其中,与第1组比较,第2组、第3组、第4组年龄、体质量、BMI、体脂肪率、腰臀比、收缩压、舒张压、FPG、TC、LDL-C水平升高,第2组身高降低、第3组和第4组身高升高,第3组、第4组TG水平升高、HDL-C水平降低,差异有统计学意义(P<0.05);与第2组比较,第3组、第4组年龄、体脂肪率、HDL-C水平降低,身高、体质量、BMI、腰臀比、收缩压、舒张压、FPG、TG、LDL-C水平升高,第4组TC水平升高,差异有统计学意义(P<0.05);与第3组比较,第4组年龄、体质量、BMI、体脂肪率、腰臀比、收缩压、TC、HDL-C、LDL-C水平升高,身高、TG水平降低,差异有统计学意义(P<0.05,见表2)。
2.3 BMI、体脂肪率与血压、血糖、血脂水平的相关性分析BMI与收缩压、舒张压、FPG、TC、TG、LDL-C水平均呈正相关(r=0.403、0.409、0.249、0.169、0.350、0.189,P<0.05),与HDL-C水平呈负相关(r=-0.432,P<0.05);控制性别、年龄、身高、体质量和腰臀比后,BMI与收缩压、舒张压均呈正相关(r=0.071、0.054,P<0.05),与HDL-C水平呈负相关(r=-0.063,P<0.05),与FPG、TC、TG、LDL-C水平无直线相关关系(r=0.020、-0.019、-0.021、0.016,P>0.05)。

表1男性与女性一般资料比较(x±s)Table 1 Comparison of baseline data between males and females
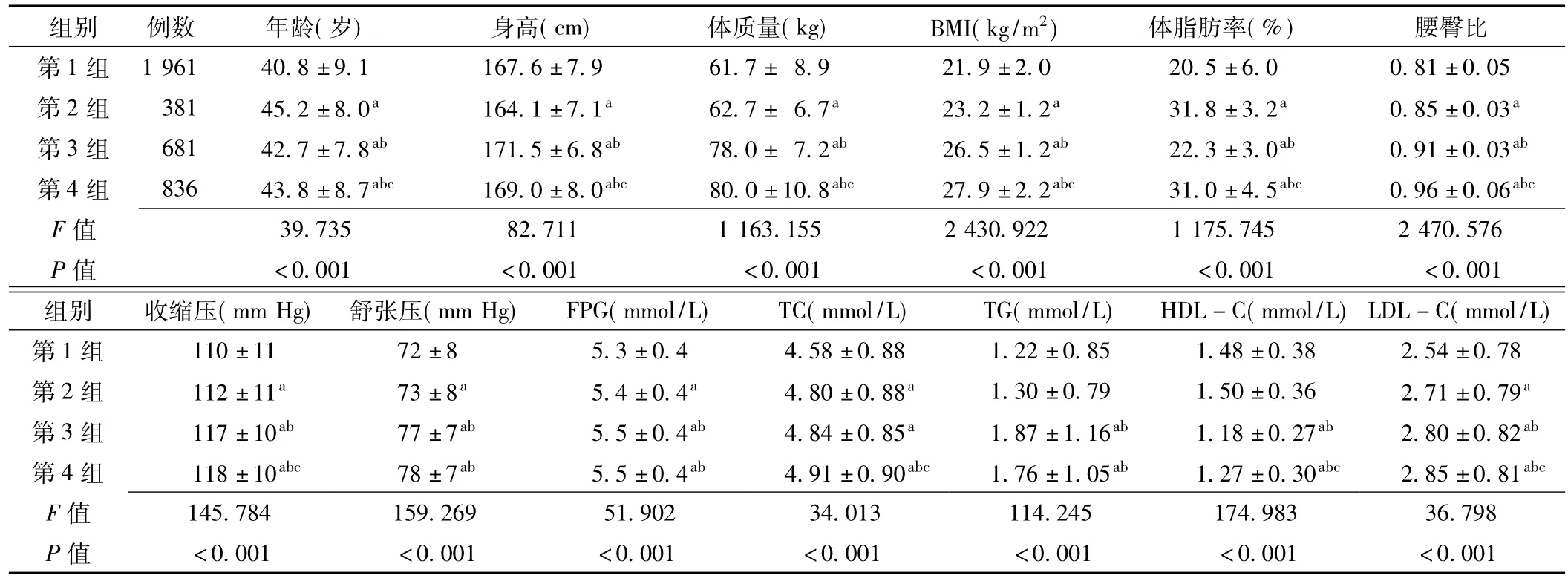
表2 4组一般资料比较(x±s)Table 2 Comparison of baseline data among the 4 groups
体脂肪率与收缩压、舒张压、FPG、TC、TG、LDL-C水平均呈正相关(r=0.098、0.075、0.088、0.112、0.049、0.097,P<0.05),与HDL-C水平无直线相关关系(r=-0.003,P>0.05);控制性别、年龄、身高、体质量和腰臀比后,体脂肪率与FPG、TC、TG、LDL-C水平均呈正相关(r=0.038、0.078、0.051、0.079,P<0.05),与HDL-C水平呈负相关(r =-0.050,P<0.05),与收缩压、舒张压无直线相关关系(r=-0.006、0.008,P>0.05)。
2.4男性与女性CVRFs情况比较男性与女性一项CVRFs发生率比较,差异无统计学意义(P>0.05)。男性与女性高血压、糖尿病、血脂异常、两项及以上CVRFs发生率比较,差异有统计学意义(P<0.05,见表3)。
2.5 4组CVRFs情况比较4组一项CVRFs发生率比较,差异无统计学意义(P>0.05)。4组高血压、糖尿病、血脂异常、两项及以上CVRFs发生率比较,差异有统计学意义(P<0.05);其中第3组和第4组高血压、两项及以上CVRFs发生率高于第1组和第2组,第4组高血压发生率高于第3组,差异有统计学意义(P<0.05);第2组、第3组和第4组糖尿病、血脂异常发生率高于第1组,第3组和第4组糖尿病、血脂异常发生率高于第2组,差异有统计学意义(P<0.05,见表4)。
2.6 CVRFs影响因素的多因素Logistic回归分析以是否存在CVRFs为因变量(不存在CVRFs为0,存在一项或多项CVRFs为1),以性别(女=1,男=2)、年龄、腰臀比、BMI、体脂肪率为自变量,代入多因素Logistic回归模型,采用LR向后逐步法,入选变量标准为0.05,剔除变量标准为0.10,结果显示,性别、年龄、腰臀比、体脂肪率与CVRFs有回归关系(P<0.05,见表5)。

表3男性与女性CVRFs情况比较〔n(%)〕Table 3 Comparison of the prevalence of CVRFs between males and females

表4 4组CVRFs情况比较〔n(%)〕Table 4 Comparison of the prevalence of CVRFs among the 4 groups

表5 CVRFs影响因素的多因素Logistic回归分析Table 5 Multivariate Logistic regression analysis on influencing factors for CVRFs
去除性别的混杂效应外,随着年龄的增加,存在CVRFs的风险越来越高。去除性别、年龄、身高、体质量、腰臀比的混杂效应外,第2组存在CVRFs的风险是第1组的1.88倍,第4组存在CVRFs的风险是第1组的2.06倍;第2组与第4组存在CVRFs的风险比较,差异无统计学意义(OR=1.25,P=0.368);第1组与第3组存在CVRFs的风险比较,差异无统计学意义(OR=1.32,P=0.128,见表6)。
3讨论
在临床实践中用BMI和体脂肪率诊断肥胖时,通常会遇到BMI正常但体脂肪率升高的个体以及BMI升高但体脂肪率正常的个体。本文3 859例研究对象中有27.52%(1 062/3 859)归类于这类矛盾个体(第2组和第3组)。本研究发现,BMI正常但体脂肪率升高的个体与BMI和体脂肪率均升高的个体之间的CVRFs风险相似,而BMI和体脂肪率均正常者与BMI升高但体脂肪率正常者之间的CVRFs风险相似。此外,偏相关分析显示,体脂肪率与血糖和血脂的相关性比BMI更密切,回归分析显示,CVRFs与体脂肪率有关,而与BMI无关。本研究结果提示,体脂肪率评估CVRFs风险优于BMI。
既往研究报道,男性BMI平均值更高,而女性体脂肪率平均值更高[5]。与既往研究相似,在本文研究对象中,BMI正常但体脂肪率升高者女性占绝大多数(83.73%),而BMI升高但体脂肪率正常者男性占绝大多数(89.72%)。尽管BMI升高但体脂肪率正常者的CVRFs发生率高于BMI正常但体脂肪率升高者,这与前者男性居多以及男性CVRFs发生率明显高于女性有关。
BMI并不能直接衡量人体脂肪含量,也不能准确反映CVRFs风险;而体脂肪率则能很好地反映人体成分,与CVRFs风险也具有良好的相关性[3,11-14]。一些个体尽管体质量正常,但存在着代谢异常,这些个体被认为是正常体质量下的代谢性肥胖(MONW)。Di Renzo等[15]报道,MONW女性与BMI升高的肥胖女性相比,体脂肪率等人体成分无差异。Bradshaw等[16]报道,MONW者CVRFs风险高于体质量正常且代谢正常者。本研究也发现,在控制年龄、性别、身高、体质量和腰臀比后,BMI正常但体脂肪率升高者存在CVRFs的风险是BMI和体脂肪率均正常者的1.88倍,而与BMI和体脂肪率均升高者CVRFs风险相似。MONW通常与能量摄入过多、运动缺乏、持续低水平炎性反应、胰岛素抵抗和体内激素环境的改变有关。MONW者体脂肪率高、肌肉含量少、普遍运动量小,导致机体对肌肉的营养供应变少,肌肉量进一步减少;同时由于能量摄入过多,机体通过正能量平衡增加脂肪的合成。肌肉组织的减少还可能会恶化胰岛素抵抗、代谢综合征。而人体脂肪含量的增加可能会促进肿瘤坏死因子α、白介素6和其他脂肪因子的生成,作用于肌肉组织,进一步恶化胰岛素抵抗。由此,体脂肪率的增加和肌肉组织的减少形成持续恶化的恶性循环,加大CVRFs风险[1,17]。

表6 CVRFs风险OR值Table 6 Odd ratios of cardiovascular risk factors
对于经常锻炼的个体(如运动员)按BMI衡量通常表现为体质量超重或肥胖,但其体脂肪率常处于参考范围,代谢指标也常正常。既往研究报道,BMI升高而代谢正常的个体CVRFs风险较低[18]。本研究也发现,BMI升高但体脂肪率正常者与BMI和体脂肪率均正常者相比,在排除年龄、性别、身高、体质量和腰臀比的混杂效应后,CVRFs风险无差异。这些肥胖者CVRFs风险低可能与其心血管适应性高有关[19]。
本研究局限性在于,采用生物电阻抗法测定体脂肪率,而没有采用水下称重法、双能X线吸收比色法和空气置换体积描记法等更为精确的方法。但是生物电阻抗法由于其有效性、可行性和安全经济性,可用于大规模人群健康体检时的人体成分测定。
总之,本研究发现不管BMI水平如何,高体脂肪率意味着个体CVRFs风险增加;而在未知体脂肪率的情况下,BMI升高并不能说明个体CVRFs风险会增加。在临床工作中,要更加重视人体成分的测定和体脂肪率对肥胖的衡量,特别是当遇到BMI与体脂肪率相矛盾的患者时,应考虑体脂肪率对CVRFs的影响。同时,在下一步的工作中,需要进一步研究体脂肪率升高与CVRFs风险增加的病理生理学联系机制。
[1]Lavie CJ,McAuley PA,Church TS,etal.Obesity and cardiovascular diseases:implications regarding fitness,fatness,and severity in the obesity paradox[J].J Am Coll Cardiol,2014,63(14):1345-1354.
[2]Jia WP,Wang C,Jiang S,et al.Characteristics of obesity and its related disorders in China[J].Biomed Environ Sci,2010,23 (1):4-11.
[3]De Lorenzo A,BianchiA,MaroniP,etal.Adiposity rather than BMI determinesmetabolic risk[J].Int JCardiol,2013,166(1):111-117.
[4]Van Gaal LF,Maggioni AP.Overweight,obesity,and outcomes:fat mass and beyond[J].Lancet,2014,383(9921):935-936.
[5]Lavie CJ,De Schutter A,Patel DA,et al.Body composition and survival in stable coronary heart disease:impact of lean mass index and body fat in the"obesity paradox"[J].J Am Coll Cardiol,2012,60(15):1374-1380.
[6]Müller MJ,Lagerpusch M,Enderle J,et al.Beyond the body mass index:tracking body composition in the pathogenesisofobesity and the metabolic syndrome[J].Obes Rev,2012,13(Suppl2):6-13.
[7]Mancia G,De Backer G,Dominiczak A,et al.2007 guidelines for the management of arterial hypertension:the task force for the management of arterial hypertension of the european society of hypertension(ESH)and of the european society of cardiology(ESC)[J].JHypertens,2007,25(6):1105-1187.
[8]Friedewald WT,Levy RI,Fredrickson DS.Estimation of the concentration of low-density lipoprotein cholesterol in plasma,without use of preparative ultracentrifuge[J].Clin Chem,1972,18(6):499-502.
[9]Wen CP,David Cheng TY,Tsai SP,et al.Are Asians at greater mortality risks for being overweight than Caucasians?Redefining obesity for Asians[J].Public Health Nutr,2009,12(4):497-506.
[10]Alberti KG,Eckel RH,Grundy SM,et al.Harmonizing the metabolic syndrome:a joint interim statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart,Lung,and Blood Institute;American Heart Association;World Heart Federation;International Atherosclerosis Society;and International Association for the Study of Obesity[J].Circulation,2009,120(16):1640-1645.
[11]Luna-Luna M,Medina-Urrutia A,Vargas-Alarcón G,et al.Adipose tissue in metabolic syndrome:onset and progression of atherosclerosis[J].Arch Med Res,2015,46(5):392-407.
[12]Brunner EJ,Shipley MJ,Ahmadi-Abhari S,et al.Adiposity,obesity,and arterial aging:longitudinal study of aortic stiffness in the whitehallⅡcohort[J].Hypertension,2015,66(2):294-300.
[13]Global Burden of Metabolic Risk Factors for Chronic Diseases Collaboration(BMI Mediated Effects),Lu Y,Hajifathalian K,et al.Metabolic mediators of the effects of body-mass index,overweight,and obesity on coronary heart disease and stroke:a pooled analysisof97 prospective cohortswith 1.8million participants[J].Lancet,2014,383(9921):970-983.
[14]Flegal KM,Kit BK,Orpana H,et al.Association of all-cause mortality with overweight and obesity using standard body mass index categories:a systematic review and meta-analysis[J].JAMA,2013,309(1):71-82.
[15]Di Renzo L,Del Gobbo V,Bigioni M,et al.Body composition analyses in normal weight obese women[J].Eur Rev Med Pharmacol Sci,2006,10(4):191-196.
[16]Bradshaw PT,Monda KL,Stevens J.Metabolic syndrome in healthy obese,overweight,and normal weight individuals:the Atherosclerosis Risk in Communities Study[J].Obesity(Silver Spring),2013,21(1):203-209.
[17]Paradis E,Kuper A,Reznick RK.Body fat as metaphor:from harmful to helpful[J].CMAJ,2013,185(2):152-153.
[18]Shah R,Gayat E,Januzzi JL Jr,et al.Body mass index and mortality in acutely decompensated heart failure across the world:a global obesity paradox[J].J Am Coll Cardiol,2014,63(8): 778-785.
[19]Ortega FB,Lee DC,Katzmarzyk PT,et al.The intriguing metabolically healthy but obese phenotype:cardiovascular prognosis and role of fitness[J].Eur Heart J,2013,34(5):389-397.
Body Fat Percentage in the Evaluation of Risk Factors for Cardiovascular Risk Factors
DONGSheng-yong,WANGMan-liu,SUN Xiao-nan,et al.Healthcare Department ofManagement and Logistic Support Department,General Staff Department of PLA,Beijing 100034,China
ObjectiveTo study the difference between BMIand body fat percentage in the evaluation of cardiovascular risk factors(CVRFs)and analyze which indicator can more accurately reflect CVRFs when the two indicators contradict each other in obese degree evaluation.M ethods A total of3 859 people who
comprehensive physical examination in Chinese PLA General Hospital from February to September in 2013 were enrolled in the study.Cross-sectional analysis was conducted.Height and bodymassweremeasured,and BMIwas calculated.Body fat percentage wasmeasured using bioelectrical impedance technique.Blood pressure,blood glucose and blood lipid levelweremeasured using conventionalmethod.According to BMIand body fat percentage,the subjects were divided into 4 groups:group 1(BMI<25.0 kg/m2,males with body fat percentage<25.0%or females with body fat percentage<30.0%),group 2(BMI<25.0 kg/m2,males with body fat percentage≥25.0%or females with body fat percentage≥30.0%);group 3(BMI≥25.0 kg/m2,males with body fatpercentage<25.0%or females with body fat percentage<30.0%)and group 4(BMI≥25.0 kg/m2,males with body fat percentage≥25.0%or females with body fat percentage≥30.0%).Comparison was made in CVRFs between the 4 groups.Partial correlation analysis and multivariate Logistic regression analysis were undertaken on the influencing factors for CVRFs.Results Compared with females,males were higher(P<0.05)in height,body weight,BMI,waist-hip ratio,systolic pressure,diastolic pressure,FPG,TC,TG,LDL-C and were lower(P<0.05)in body fat percentage and HDL-C.The 4 groups were significantly different(P<0.05)in gender,age,height,body mass,BMI,body fat percentage,waist-hip line,systolic pressure,diastolic pressure,PFG,TC,TG,HDL-C and LDL-C.With the control of gender,age,height,body mass and waist-hip ratio,BMI was positively correlated(r=0.071,0.054;P<0.05)with systolic pressure and diastolic pressure and negatively correlated with HDL-C(r=-0.063;P<0.05)and had no linear correlation with FPG,TC,TG and LDL-C(r=0.020,-0.019,-0.021,0.016;P>0.05);body fat percentage was positively correlated with FPG,TC,TG and LDL-C(r=0.038,0.078,0.051,0.079;P<0.05)and negatively correlated(r=-0.050,P<0.05)with HDL-C and had no correlation with systolic pressure and diastolic pressure(r =-0.006,0.008;P>0.05).Compared with females,males were higher(P<0.05)in the incidence rates of hypertention,diabetes,dyslipidemia and havingmore than two CVRFs.The 4 groups were significantly different(P<0.05)in the incidence rates of hypertention,diabetes,dyslipidemia and havingmore than two CVRFs.Multivariate Logistic regression analysis showed that gender,age,waist-hip ratio and body fat percentage had regression relation with CVRFs(P<0.05).Conclusion
Despite BMI,body fat percentage has correlation with CVRFs;despite body fat percentage,high BMI has no correlation with CVRFs.In the evaluation of CVRFs,body fat percentage is superior to BMI.
Adiposity;Bodymass index;Obesity;Risk factors
R 589.25
A
10.3969/j.issn.1007-9572.2015.36.004
2014-12-23;
2015-08-01)
(本文编辑:陈素芳)
国家科技支撑计划课题(2012BAI37B04);全军“十一五”计划保健专项(10BJZ18)
100034北京市,中国人民解放军总参管理保障部保健处(董剩勇,冯大跃);清华大学生物医学测试中心(王曼柳);中国人民解放军总医院健康管理研究院(孙晓楠,曾强)
曾强,100853北京市,中国人民解放军总医院健康管理研究院;E-mail:zq301@126.com
