犬急性胰腺炎并发急性肾衰竭临床分析
2015-06-11李泽盛郭亚楠陈柏良师福山
李泽盛,郭亚楠,陈柏良,师福山,3,朱 国,3*
(1.泰山职业技术学院,山东泰安271000;2.浙江大学附属动物医院,浙江杭州310058;3.浙江大学动物科学学院,浙江杭州310058)
犬急性胰腺炎(Acute pancreatitis,AP)是因为胰腺酶消化胰腺自身以及胰腺周围组织所引起的一种炎症性疾病[1],该病发病急,临床上以突发性腹部剧痛、休克和腹膜炎为特征,往往伴有其他器官功能的改变,常发展导致急性肾功能衰竭(acute renal failure,ARF),从而增加了患犬的病死率。笔者对浙江大学附属动物医院近2年门诊发现的41例犬急性胰腺炎并发急性肾衰竭病例进行研究,试图了解该病临床特点、发病原因等情况,为临床诊断和防治该病提供基础资料。
1 材料与方法
1.1 材料
1.1.1 病例来源 浙江大学附属动物医院2012年9月-2014年10月门诊诊断的41例AP并发ARF的患犬作为治疗组;同期诊断的43例AP的患犬作为治疗参考组。
1.1.2 主要仪器设备 ProCyte Dx全自动血细胞分析仪,VetTest生化分析仪,犬胰脂肪酶免疫反应性检测试剂盒,美国爱德仕(Idexx)公司产品。
1.2 方法
1.2.1 纳入方法 AP诊断标准[2]:突发剧烈呕吐、饮食欲废绝、腹痛等症状,经Idexx公司的犬胰脂肪酶免疫反应性(CPLI)试剂盒检测结果>102.1μg/L(CPLI参考值为2.2μg/L~102.1μg/L);ARF诊断标准[2]:呕吐、饮食欲废绝、少尿或无尿等症状,B超检查为肾脏肿大,经Idexx 血液生化仪检测血肌酐(CREA)、血尿素氮(BUN)和血磷(PHOS)均超出正常值(CREA参考值为0.5mg/dL~1.8mg/dL,BUN参 考 值 为7mg/dL~27 mg/dL,PHOS 参 考 值 为2.5mg/dL~6.8mg/dL)。
1.2.2 治疗方法 患犬经诊断后立即给予纠正水电解质紊乱、抑制胰腺分泌和胰酶活性、预防感染、维持内环境稳定、营养支持和对症处理等基础治疗。
1.2.3 治疗好转标准 呕吐、腹泻和腹痛等症状消失,饮 食 欲 恢 复,精 神 明 显 好 转,CPLI、BUN、CREA、PHOS检测结果正常。
1.2.4 统计学方法 采用采用SPSS18.0统计学软件处理,计量资料采用t检验,组间对比采用χ2检验,P<0.05 为差异具有统计学意义。
2 结果
2.1 犬AP并发ARF的情况
调查的84 例犬AP 病例中,有41 例并发犬ARF,占48.81%。
2.2 性别、年龄和品种等因素与发病的关系
41例犬AP并发ARF病例中,雄性犬占68.3%(28/41),雌性犬占31.7%(13/41);发病年龄从5月龄~13 岁之间,其中4 岁以内犬发病率占24.4%(10/41),4岁~7岁犬发病率占53.6%(22/41),7岁以上犬发病率占22.0%(9/41)(表1)。发病犬品种:贵宾犬占36.6%(15/41)、杂交犬占12.3%(5/41)、博美犬占9.8%(4/41)、雪纳瑞犬占7.3%(3/41),德国牧羊犬、拉布拉多犬、比熊犬和阿拉斯加犬各占4.9%(2/41),西施犬、京巴犬、萨摩耶犬、卡斯罗犬、比特犬和金毛猎犬各占2.4%(1/41)(图1)。

表1 年龄因素分布情况Table 1 Age distribution in dogs
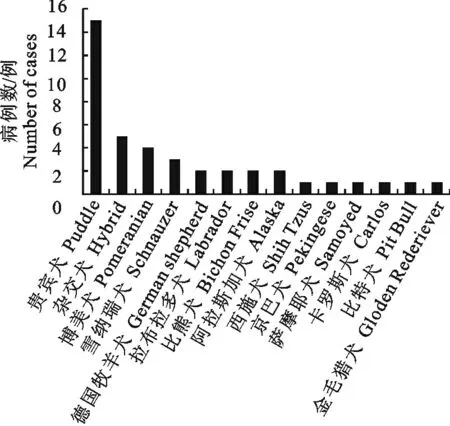
图1 品种趋势Fig.1 Species distribution in dogs
2.3 临床表现及相关指标
患病犬中都出现了呕吐、不食和寡尿的症状,表现腹泻症状的占26.8%(11/41),表现黄疸症状的占31.7%(13/41)。其他相关指标见表2。

表2 血液异常指标Table 2 The abnormal indexes of blood
2.4 治疗及两组预后情况对照
2.4.1 治疗 两组患犬经诊断后立即予以纠正水电解质紊乱、抑制胰腺分泌和胰酶活性、预防感染、维持内环境稳定、营养支持和对症处理等基础治疗。
2.4.1.1 纠正水电解质紊乱和酸碱平衡 及时采取静脉输液,防止因呕吐、腹泻等原因引起的脱水、电解质紊乱和酸碱平衡失调,补充的液体种类主要有生理盐水、50g/L 葡萄糖、乳酸林格氏液,根据血气分析来调整各种电解质的比例,补充液体的量包括纠正脱水量、日常维持量(排尿、呼吸等丢失的量)和进行性丢失量(腹泻、呕吐等丢失的量)。如果出现严重的代谢性酸中毒,静脉输液碳酸氢钠纠正酸中毒。
2.4.1.2 抑制胰腺分泌和胰酶活性 醋酸奥曲肽2μg/kg肌肉注射,2次/d,能有效的抑制胰腺的分泌,保护胰腺细胞,阻止急性胰腺炎的进展[3]。加贝酯2 mg/kg 加 入50 g/L 葡 萄 糖 中 静 脉 滴 注,1次/d,能抑制胰蛋白酶、血管舒缓素、磷脂酶A2的作用[4]。两种药联合使用,复查CPLI正常后停药。
2.4.1.3 对症处理及营养支持 头孢噻呋钠5mg/kg加入生理盐水中静脉滴注,1 次/d,控制感染;呕吐剧烈时,使用山莨菪碱(654-2)0.2 mg/kg肌肉注射,2 次/d,该药有止吐解痉作用,并可扩张血管、改善微循环[5]。发病初期需禁食24h~48h;静脉滴注复方氨基酸(9AA)作为肠外营养支持,之后需给予米糊等易消化食物作为肠内营养支持,维持肠道屏障功能,防止肠道衰竭。
2.4.2 两组预后情况对照 两组患犬经治疗后,治疗组与治疗参考组的病死率分别为51.2%和30.2%,治疗组病死率显著高于参考组(P<0.05)(表3)。
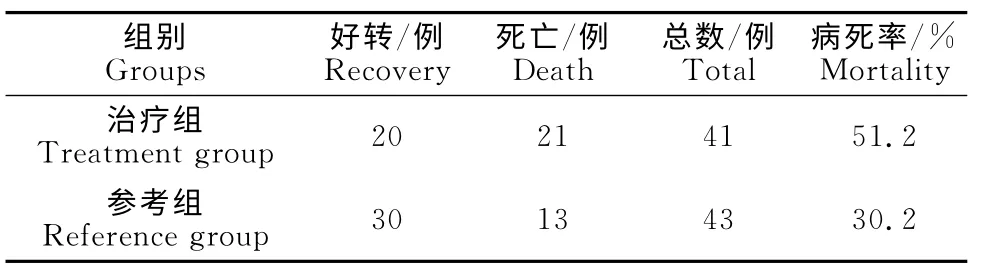
表3 预后情况Table 3 Prognosis
3 讨论
AP并发ARF的过程比较复杂,发病机制尚未完全明确,大量文献报道认为多种炎性介质、细胞因子、血小板活化因子、磷脂酶A2、氧自由基、内毒素、胰源性肾毒素、微循环障碍等在重症胰腺炎肾损害的发生、发展中起非常重要的作用[6-9],从实验动物模型也发现,AP引起肾损伤主要以肾间质、肾小管为主[10]。
本次调查结果显示,患病犬中雄性犬占68.3%,雌性犬占31.7%,性别上存在着很大差异,但是该病是否多发于雄性犬,还需要进一步的试验证实。从年龄来看,患犬发病主要在5月龄~13岁之间,其中4岁~7 岁年龄组发病率最高,提示该病在青年犬中高发。由于动物到了中年后免疫力下降,整体代谢降低,组织修复能力下降,随着年龄的增长伴随心、肺、骨骼等疾病的增多,中老年犬活动减少,这些都有可能促使该病的发生。从品种来看,贵宾犬、博美犬和雪纳瑞犬相对发病率较高,这可能是由于近年来贵宾犬的养殖密度在杭州比较高的缘故,但是有报道称迷你雪纳瑞是AP的特发品种[2]。
从调查中发现,患病犬中都出现了呕吐、不食和寡尿的症状,这些症状都是非特异性的,常见的消化道疾病都有这些症状。患犬出现黄疸症状的占31.7%(13/41),这是由于患犬在发生AP 后,胰腺和肝脏会有不同程度的肿大,从而导致胆管阻塞,胆汁排泄受阻,使患犬表现出黄疸和肝功能不全。患犬在发生AP 并发ARF 后,会引起体液、电解质以及酸碱平衡的紊乱。本次调查结果显示,犬AP 并发ARF的发病率为48.81%,通过纠正水电解质紊乱、抑制胰腺分泌和胰酶活性、预防感染、维持内环境稳定、营养支持和对症处理等基础治疗,治疗组与参考组的病死率分别为51.2%和30.2%,治疗组的病死率明显升高,两组病死率差异显著(P<0.05)。根据人类急性胰腺炎的统计,20%的重症急性胰腺炎可出现肾衰竭,并发后的病死率可达80%[11]。
为减少患犬AP并发ARF的发生及死亡,笔者认为在治疗及护理时需要重视以下几点:早发现、确诊及治疗,加强对胰腺周围感染的预防与治疗,当发现合并ARF时,加强对其原发病的治疗,同时纠正酸碱及水电解质平衡失调;密切监测患犬的有效血容量,给予对症处理及补液扩充血容量,寡尿的患犬可给予利尿等处理,给予利尿药后仍出现少尿时,可给予透析治疗。在治疗的同时,加强对其他脏器功能的监护,观测呼吸、脉搏和可视黏膜颜色等,对于合并呼吸困难的患犬及早给予吸氧辅助。
[1] Stewart A F.Pancreatitis in dogs and cats:cause,pathogenesis,diagnosis,and treatment[J].Compend Contin Educ Pract Vet,1994,16(11):1423-1431.
[2] 夏兆飞,张海彬,袁占奎.小动物内科学[M].3版.北京:中国农业大学出版社,2012:537.
[3] 洪 亮,饶 芳.奥曲肽联合大黄治疗急性胰腺炎的疗效研究[J].药物与临床,2013,51(13):62-64.
[4] 沈永华,陈 敏,朱 浩,等.甲磺酸加贝酯治疗急性胰腺炎的系统评价[J].循证医学,2014,14(1):52-56.
[5] 陈 旭,丁展华.奥曲肽联合山莨菪碱治疗急性胰腺炎的临床观察[J].医学综述,2013,19(17):3226-3228.
[6] 王云帆,陈瑞芬.急性胰腺炎肾损害的发生机制[J].首都医科大学学报,2004,25(2):276.
[7] Poitzik T,Eibl G,Hotz B,et al.Persistent multiple organ microcirculatory disorder in severe acute pancreatitis[J].Dig Dis Sci,2002,47(1):130-138.
[8] Lee Y D,Lee S T.Acute pancreatitis and acute renal failure complicating doxylamine succinate intoxication[J].Vet Hum Toxicol,2002,44(3):165-166.
[9] 张喜平,王 蕾.重症急性胰腺炎并发肾损害的发病机制[J].世界华人消化杂志,2005,13(19):2364-2370.
[10] 张建新,瞿建国,李 龙,等.急性坏死性胰腺炎并发肾损害的机制及对丹参的效应[J].中华急诊医学杂志,2003,12(2):97-100.
[11] 陈灏珠,林果为,王吉耀.实用内科学[M].14版.北京:人民卫生出版社,2013:2053.
