子宫内膜和卵巢原发性双癌1例并83例文献复习
2015-06-10倪琴米鑫张风格苏雅洁
倪琴 米鑫 张风格 苏雅洁
子宫内膜和卵巢原发性双癌在临床中比较少见,常被诊断为卵巢癌Ⅱ期(卵巢癌合并子宫内膜转移)或子宫内膜癌Ⅲ期(子宫内膜癌合并卵巢转移),为探讨该病的临床特点及诊治经验,现就本院收治的1例并结合文献报道的83例进行分析、总结如下。
1 资料与方法
1.1 病例报告 患者50岁,孕2产1,围绝经期,糖尿病史1年,Lmp:2014年6月13日,因“发现子宫内膜癌2月,PA化疗2程”于2014年7月7日入本院。患者平素月经规律,5/30 d,经量中等,痛经(+)。因“月经量增多1年余,阴道大量出血1次”于2014年4月22日入外院,查HGB 65 g/L,彩超示:宫内膜不均质增厚,输红细胞4 U,行分段诊刮术,术后病理:(内膜、颈管)中分化子宫内膜腺癌。2014年5月8日复查彩超示:子宫7.4 cm×7.0 cm×7.0 cm,宫腔内可见大小约2.6 cm×1.8 cm强回声团,左附件区可见7.5 cm×7.3 cm×5.2 cm低回声包块,欠规则,边界清,内见少量血流信号,右附件区未见明显包块,行MRI示:子宫宫底占位6.3×3.2×3.0 cm,侵犯宫壁肌层约1/2,左附件区可见约7.0×5.0×6.7 cm肿物,右侧盆壁可见多发肿大淋巴结影。诊刮术后1周,患者左下肢肿痛,双下肢彩超提示:左小腿胫后静脉及肌间静脉血栓,给予抗凝治疗。外院诊断为子宫内膜癌Ⅲ期,合并血栓,PA方案化疗2程,化疗前Ca125:360.6 U/mL,化疗2程复查Ca125:96.3 U/mL。妇科检查:阴道分泌物不多;宫颈光滑;子宫前位,增大如孕8周大小,质中,无明显压痛;左侧附件区扪及一直径约6 cm大小包块,边界清楚,活动欠佳,无压痛,右侧附件区未扪及明显异常。于2014年7月11日行腹腔镜下全子宫切除术+双附件切除术+双侧骨盆漏斗韧带高位结扎术+盆腔淋巴结清扫术+腹主动脉旁淋巴结清扫术,术中见:子宫饱满,表面光滑无粘连,左卵巢6×7 cm实性肿物,与左侧盆壁粘连,右侧卵巢外生型赘生物2×2 cm,术中考虑为转移病灶未送冰冻病理检查,双侧输卵管未见异常,探查膀胱、肠管、肠系膜、阑尾、肝、胆、脾、胃、横膈表面均光滑,腹主动脉旁及右侧髂总、髂外、闭孔有多个肿大淋巴结。考虑患者为子宫内膜腺癌,非特殊类型子宫内膜癌,行子宫内膜癌全面分期术,无残留病灶。术后病理会诊为:中分化子宫内膜腺癌,肿物大小范围2.5 cm×2.0 cm,侵及肌层<1/2;左卵巢低级别浆液性腺癌,肿物大小约5 cm×1.5 cm;右卵巢表面浆液性交界性肿瘤,大小1.5 cm×1.0 cm,双侧输卵管未见黏膜内癌;淋巴结可见癌转移,盆腔淋巴结(4/19),腹主动脉旁淋巴结(1/3),2枚盆腔转移淋巴结直径为1.3 cm及1.5 cm,其余转移淋巴结直径均小于1.0 cm;免疫组化:内膜部位ER(+),PR(+),CA125(灶状+),EMA(+),P53(-),卵巢及淋巴结部位 ER(+),PR(+),CA125(+),EMA(+),P53(灶状 +)。结合术中所见及病理结果,术后诊断:(1)左卵巢低级别浆液性腺癌ⅢA1(ii)期;(2)子宫内膜样腺癌Ⅰa期G2;(3)PA化疗2程;(4)糖尿病;(5)下肢静脉血栓形成史。建议术后TC方案化疗6~8程,目前定期化疗及随访中。
1.2 文献资料 在万方数据库及维普数据库中检索,收集国内近10年正式发表的6篇有关此病的报道共83例[1-6],其中患者年龄27~75岁,已绝经者28例。
2 结果
2.1 临床表现 本组共84例,83例均记载有详细的临床表现,主要为盆腔包块(70.2%),阴道出血(61.9%),腹痛、腹胀(34.5%),无症状经体检发现卵巢肿物1例,详见表1。
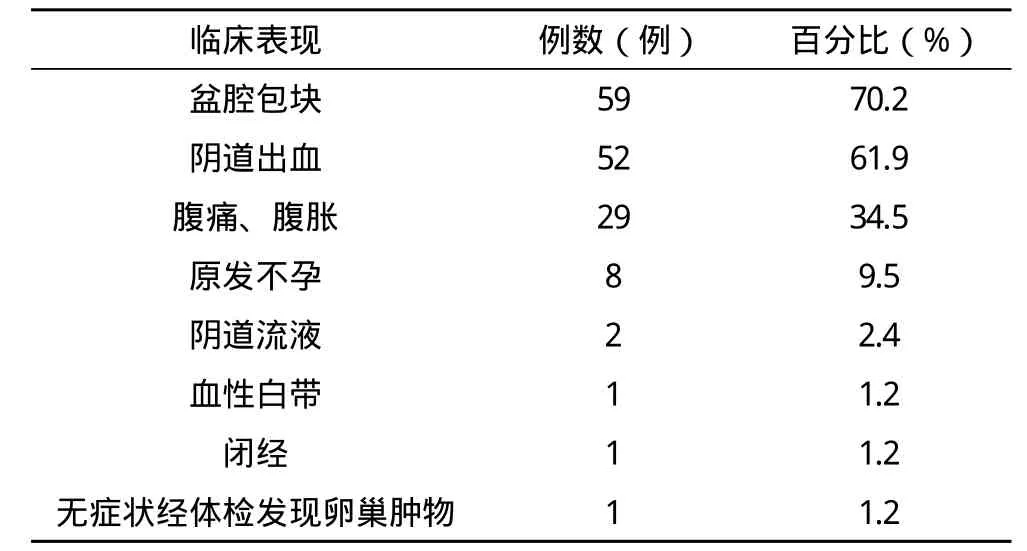
表1 84例子宫内膜和卵巢原发性双癌的临床表现
2.2 术前诊断 84例患者术前诊断均未考虑子宫内膜和卵巢原发性双癌,术前诊断为子宫内膜癌、卵巢肿物的22例(26.2%),术前诊断为子宫内膜癌的19例(22.6%),术前诊断为卵巢癌的5例(6.0%),术前诊断为卵巢肿物的9例(10.7%),术前诊断为盆腔包块的28例(33.3%),1例(1.2%)因“月经量增多,经期腹痛”术前诊断为子宫肌瘤、子宫腺肌病。
2.3 治疗方法 84例患者均接受手术治疗,主要手术方式为子宫全切+双附件切除+大网膜切除+盆腔淋巴结清扫43例(51.2%)、子宫全切+双附件切除+大网膜切除19例(22.6%),具体手术方式见表2。

表2 84例子宫内膜和卵巢原发性双癌的手术方式
84例患者中72例术后接受化疗,紫杉醇+卡铂/顺铂方案者29例(40.3%),PAC(顺铂+表阿霉素+环磷酰胺)或PC(顺铂+环磷酰胺)方案者23例(31.9%),14例术后行放疗。
2.4 病理及分期情况 84例患者病理中子宫内膜和卵巢均为子宫内膜样癌的52例(61.9%),子宫内膜和卵巢均为混合性上皮癌的1例(1.2%),子宫内膜癌和卵巢癌是两个完全不同的组织学类型的31例(36.9%)。两种癌分期均为Ⅰ期者50例(59.5%)。
2.5 随访及预后 84例中有3例失访,81例随访1~168个月,73例有详细的随访时间,随访5年以上者55例,其中死亡13例,死亡率为23.6%(13/55),6例死于肿瘤进展,7例死于复发。1、3、5年生存率分别为89.1%(49/55)、81.8%(45/55)、76.4%(42/55)。
3 讨论
3.1 子宫内膜和卵巢原发性双癌的发生率 妇科生殖道肿瘤患者中原发性双癌十分少见,而其中以子宫内膜和卵巢同时发生癌变最为常见[7]。最早在1989年Robin等[8]报道的子宫内膜和卵巢原发性双癌的发生率仅为0.3%。随着对双癌的逐渐认识,Chiang等[9]回顾性分析了1997-2005年台湾大学附属医院子宫内膜和卵巢原发性双癌的发生率为2.7%(27/1004),与 2009年 Williams等[10]总结的 1973-2005年子宫内膜和卵巢原发性双癌的发生率2.4%接近。
3.2 子宫内膜和卵巢原发性双癌的病因 目前原发性双癌的病因与发病机理尚不清楚,但可能与以下几方面有关,(1)延伸的苗勒氏管系统:卵巢的表面、输卵管、子宫内膜和宫颈有共同的胚胎起源[11];(2)子宫内膜异位症恶变学说:在相同致癌或促癌因素作用下,在位内膜和异位内膜可同时癌变,据报道,双癌患者中有30%的人有卵巢子宫内膜异位症[8];(3)癌基因突变学说:子宫内膜和卵巢具有相同的对癌基因的易感区域;(4)性激素的作用:子宫内膜和卵巢均含有较高的雌激素受体,在雌激素长期的作用下,子宫和卵巢可能同时发生癌变。
3.3 子宫内膜和卵巢原发性双癌的诊断标准 1985年,Ulbright和Roth[12]提出区别子宫内膜和卵巢原发性双癌与子宫内膜癌伴卵巢转移的5项标准:(1)小卵巢(直径<5 cm);(2)双卵巢受累,卵巢呈多结节状;(3)子宫深肌层浸润;(4)血管受累;(5)输卵管受累。如在病理标本中发现以上标准中的两项或两项以上应诊断为原发子宫内膜癌伴卵巢转移,如上述指标在病理切片中均未发现,则应诊断为子宫内膜和卵巢原发性双癌。
1987年,Scully和Young[13]在前人研究基础上,总结出了一个比较完整的,现已被广泛接受并采用的子宫内膜和卵巢原发性双癌的诊断标准:(1)两个癌灶无直接的联系;(2)通常没有子宫肌层浸润或仅有浅表的肌层浸润;(3)没有淋巴和血管内的浸润;(4)肿瘤主要存在于卵巢和子宫内膜;(5)两肿瘤常局限于原发灶或仅伴有微小转移;(6)常伴有子宫内膜不典型增生;(7)卵巢内有时伴有子宫内膜异位症;(8)两肿瘤的组织学类型可以是相同的,也可以是不同的。其中前5项为主要诊断标准。
3.4 子宫内膜和卵巢原发性双癌的临床病理特点 根据不同的组织类型,2001年Zaino等[14]将子宫内膜和卵巢原发性双癌分为3组,A组:子宫内膜和卵巢均为子宫内膜样癌;B组:子宫内膜和卵巢均为非子宫内膜样癌,但两者的组织学类型相同(如透明细胞癌、浆液性乳头状腺癌等);C组:子宫内膜癌和卵巢癌是两个完全不同的组织学类型。83例文献复习显示,子宫内膜和卵巢原发行双癌的病理以两者均为子宫内膜样癌多见(52/84,61.9%),且发现时多为Ⅰ期(50/84,59.5%)。
3.5 子宫内膜和卵巢原发性双癌的辅助诊断方法 随着肿瘤诊断技术的不断进步,目前双癌的辅助诊断新方法有:(1)组织病理学免疫表型检查;(2)DNA流式细胞仪检测法;(3)聚合酶链式反应克隆分析法。这些新的诊断方法为子宫内膜和卵巢原发性双癌与转移性癌的鉴别诊断提供了新的手段[15],但是哪种方法是最准确和快捷的,仍在进一步研究中。当然,单纯以上任何一种方法均不能对原发性双癌作出准确的诊断,子宫内膜和卵巢原发性双癌的最终诊断必须依靠临床表现、病理学检查及分子生物学技术的结合。
3.6 子宫内膜和卵巢原发性双癌的治疗 多年来由于缺乏大样本的临床研究,国内外没有明确的指南来指导子宫内膜和卵巢原发性双癌的治疗。由于缺乏诊治经验,本院1例子宫内膜和卵巢原发性双癌患者术中未切除大网膜。目前国内外的主要治疗方案仍是手术治疗及术后的辅助治疗[16-17]。北京协和医院的治疗原则是手术方式为全子宫双附件(卵巢动静脉高位结扎)大网膜及阑尾切除加盆腹腔淋巴结切除[17]。术后的辅助治疗包括卵巢癌的化疗和子宫内膜癌的放疗等,化疗和放疗的先后以组织学分级和肿瘤浸润程度为依据。一般以卵巢癌的治疗为先,低度危险的早期卵巢癌(ⅠA期,高分化)无需辅助化疗;高度危险的早期卵巢癌(ⅠB、ⅠC和Ⅱ期,低分化,透明细胞癌)和晚期卵巢癌首选联合药物化疗(铂类+紫杉醇)。术后放疗的指征为:深肌层浸润,盆腔淋巴结阳性,2~3级的内膜癌,Ⅱ~Ⅲ期的内膜癌,浆液性乳头状癌,透明细胞癌,放疗应全盆腔放射。本研究中所有患者均接受手术治疗,72例术后接受化疗,14例接受放疗。
3.7 子宫内膜和卵巢原发性双癌的预后 一些研究表明,双癌患者的总体预后良好[9,18],美国妇科肿瘤学组(gynecologic oncology group,GOG)统计报导,子宫内膜与卵巢原发性双癌的5年和10年生存率分别可达86%和80%[7]。然而,就组织学类型来说,两个部位均为子宫内膜样腺癌的患者,其预后好于两个部位为不同病理类型的双癌[16]。目前研究显示,年龄、卵巢癌的分期、子宫内膜癌的分级和肌层浸润深度是原发性双癌的重要预后因素[19]。
[1]何帆,甘晓玲,胡丽娜.子宫内膜和卵巢原发性双癌10例临床分析[J].实用妇产科杂志,2012,28(9):736-738.
[2]万安霞,杨咏梅.子宫内膜和卵巢原发性双癌8例报道[J].中国医刊,2011,46(9):40-42.
[3]姚心雨,胡小青,罗兵.子宫内膜和卵巢原发性双癌11例临床分析[J].现代肿瘤医学,2010,18(1):135-137.
[4]尚青鸟,黄学惠,廖秦平.子宫内膜和卵巢原发性双癌的诊治和预后[J].中国实用妇科与产科杂志,2007,23(11):846-849.
[5]楼寒梅,楼洪坤,吴梅娟.子宫内膜与卵巢双原发癌临床病理分析[J].中华肿瘤杂志,2006,28(8):617-620.
[6]陈飞,沈铿,郎景和,等.子宫内膜和卵巢原发性双癌的临床特点及预后因素分析[J].中华医学杂志,2005,85(18):1257-1260.
[7] Zaino R,Whitney C,Brady M F,et al.Simultaneously detected endometrial and ovarian carcinomas-a prospective clinicopathologic study of 74 cases:a gynecologic oncology group study[J].Gynecol Oncol,2001,83(2):355-362.
[8] Robin F E,Roberta K N,Jonathan T B.Synchronous primary neoplasms of the female reproductive tract[J].Gynecologic Oncology,1989,33(3):335-339.
[9] Chiang Y C,Chen C A,Huang C Y,et al.Synchronous primary cancers of the endometrium and ovary[J].International Journal of Gynecological Cancer,2008,18(1):159-164.
[10] Williams M G,Bandera E V,Demissie K,et al.Synchronous primary ovarian and endometrial cancers:a population-based assessment of survival[J].Obstetrics and Gynecology,2009,113(4):783-789.
[11] van Niekerk C C,Bulten J,Vooijs G P,et al.The association between primary endometrioid carcinoma of the ovary and synchronous malignancy of the endometrium[J].Obstet Gynecol Int,2010,1(2010):465 162.
[12] Ulbright T M,Roth L M.Metastatic and independent cancers of the endometrium and ovary:a clinicopathologic study of 34 cases[J].Hum Pathol,1985,16(1):28-34.
[13] Scully R E,Young R H.Metastatic tumor of the ovary.In:Kurman R J,eds.Blaustein’s gynecologic pathology of the female genital tract[M].3rd ed.New York:Springer,1991:742.
[14] Zaino R,Whitney C,Brady M F,et al.Simultaneously detected endometrial and ovarian carcinomas-a prospective clinicopathologic study of 74 cases:a gynecologic oncology group study[J].Gynecol Oncol,2001,83(2):355-362.
[15] Kaneki E,Oda Y,Ohishi Y,et al.Frequent microsatellite instability in synchronous ovarian and endometrial adenocarcinoma and its usefulness for differential diagnosis[J].Hum Pathol,2004,35(12):1484-1493.
[16] Lim Y K,Padma R,Foo L,et al.Survival outcome of women with synchronous cancers of endometrium and ovary:a 10 year retrospective cohort study[J].J Gynecol Oncol,2011,22(4):239-243.
[17] Chen F,Shen K,Lang J H,et al.Clinical features and prognostic of double primary carcinoma of uterine corpus and the ovary[J].Zhonghua Yi Xue Za Zhi,2005,85(18):1257-1260.
[18] Caldarella A,Crocetti E,Taddei G L,et al.Coexisting endometrial and ovarian carcinomas:a retrospective clinicopathological study[J].Pathol Res Pract,2008,204(9):643-648.
[19] Liu Y,Li J,Jin H,et al.Clinicopathological characteristics of patients with synchronous primary endometrial and ovarian cancers:a review of 43 cases[J].Oncol Lett,2013,5(1):267-270.
