237例子痫前期患者临床资料的回顾性分析
2015-05-30张俊平等
张俊平等
[摘要] 目的 通过分析子痫前期患者的临床资料,比较母婴妊娠结局。 方法 回顾性分析我院产科2013年3月~2014年3月237例子痫前期病例的临床资料,将237例子痫前期患者按照孕周不同分为两组,A组(孕周<34周)及B组(孕周≥34周)。比较各组并发症及围产儿结局的发生率。 结果 不同孕周的子痫前期患者并发症以及围产儿妊娠结局的发生情况均不同。两组患者并发症的发生率分别为64.2%、38.8%;新生儿窒息率分别为13.4%、6.5%;围产儿死亡率分别为37.3%、3.6%。 结论 早发型子痫前期患者病情严重,围产儿预后不佳,应严格选择病例进行规范化治疗,密切观察母婴情况,有效控制病情发展,适时终止妊娠。
[关键词] 早发型子痫前期;并发症;分娩方式;围产儿结局
[中图分类号] R714.2 [文献标识码] B [文章编号] 1673-9701(2015)16-0044-03
[Abstract] Objective To compare the pregnancy outcome of mother and infant through the analysis of clinical data of patients with preeclampsia. Methods Clinical data of 237 cases with preeclampsia from March 2013 to March 2014 in the department of obstetrics were analyzed retrospectively. 237 patients with preeclampsia were assigned to two groups according to different gestational weeks, group A (gestational weeks <34 weeks) and group B (gestational weeks ≥34 weeks). Complications as well as the incidence of outcome of perinatal fetus were compared between groups. Results Complications of patients with preeclampsia and incidence of the pregnancy outcome of perinatal fetus in different gestational weeks were different. Incidence rate of complications in the two groups was 64.2% and 38.8% respectively; neonatal asphyxia rate was 13.4% and 6.5% respectively; mortality rate of perinatal fetus was 37.3% and 3.6%. Conclusion Patients with early-onset of preeclampsia have severe conditions, and the prognosis of perinatal fetus is unfavorable. Cases of disease should be strictly selected and standardized treatment should be carried out. Conditions of mother and infants should be closely monitored, so as to control disease progression effectively and terminate the pregnancy at appropriate times.
[Key words] Early onset of preeclampsia; Complications; Delivery mode; Outcome of perinatal fetus
妊娠期高血压疾病是妊娠与血压升高并存的一组疾病,发生率约5%~12%。该疾病严重影响母婴健康,是孕产妇和围产儿病死率升高的主要原因。近年来,许多学者提出了早发型重度子痫前期(early onset severe preeclampsia)的概念,而国内外部分学者将发生于34周前的重度子痫前期定义为早发型[1]。国外报道早发型子痫前期占所有妊娠高血压疾病的20.4%,而国内报道为11.09%[2-4]。早发型子痫前期的临床特点是妊娠20周即可发生高血压、蛋白尿,随妊娠的进展,血压升高幅度大,尿蛋白出现早且含量较高,常>5 g/24 h,易出现各种严重并发症,且围产儿结局差,再次妊娠时再发风险高,其子代患心血管疾病和子痫前期的风险增高。据流行病学调查显示[5],目前子痫前期发病率高达3%~8%,由于该病的发病机制尚不明确,为其预防和治疗带来了较多困扰。本研究通过收集我院产科2013年3月~2014年3月237例子痫前期患者的临床资料,并进行回顾性分析,比较其并发症及围产儿不良结局的发生情况,指导进一步的临床工作,提早预防、早期鉴别及适时干预,从而降低孕产妇并发症的发生率及围产儿窒息率和病死率,现报道如下。
1 资料与方法
1.1 一般资料
将我院产科2013年3月~2014年3月期间收治的237例子痫前期患者作为研究对象,初产妇154例,经产妇83例,根据其发病孕周分为两组,即A组(孕周<34周)67例(其中双胎2例),B组(孕周≥34周)170例(其中双胎12例)。
1.2 方法
1.2.1 诊断标准 重度子痫前期和子痫、血小板减少(hemolysis,elevated liver enzymes and low platelets syndrome,HELLP)综合征等病例均符合乐杰主编的第7版《妇产科学》[6]中制定的诊断标准。
1.2.2 观察指标 包括孕产妇发生产后出血、子痫、HELLP综合征、胎盘早剥、心力衰竭及肝肾功能损害等并发症的情况;围产儿出现死胎、死产、胎儿生长受限及新生儿窒息等并发症。比较各组患者并发症的发生率及围产儿不良结局的发生率。
1.3 统计学方法
采用SPSS18.0统计学软件进行数据处理,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 不同孕周患者并发症的发生率
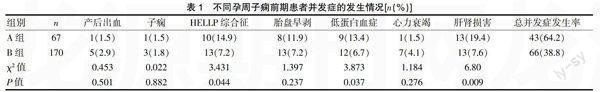
本研究中将237例子痫前期患者按发病孕周分为A、B两组,两组患者并发症的发生率在不同孕周时发生情况不同。见表1。
2.2 不同孕周围产儿妊娠结局的发生率
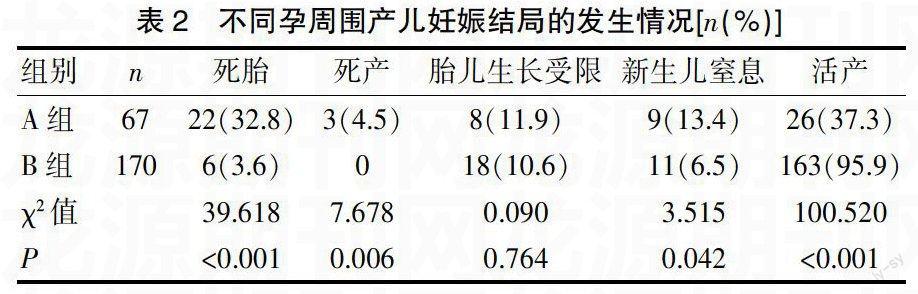
两组围产儿的妊娠结局受孕周的影响,新生儿窒息率和围产儿死亡率均不同。见表2。
3讨论
3.1 子痫前期对孕产妇的危害
子痫前期作为造成孕产妇和围产儿病死率最高的主要因素,其病因及发病机制目前研究颇多,但尚未完全明了,多数学者认为该病的发生主要是由于绒毛缺氧再灌注损伤及其造成的绒毛侵袭过浅和血管重铸异常所致[7]。重度子痫前期可造成孕产妇全身组织及各重要脏器的缺血缺氧,从而引起各脏器包括心脏、脑、肾脏、肝脏、凝血功能及胎盘的损伤、衰竭,严重危及母体生命,易出现子痫、HELLP综合征、产后出血、胎盘早剥、低蛋白血症、肝功能损害、肾脏衰竭及心脑血管意外等各种严重并发症。本研究中,两组患者并发症的发生率分别为64.2%、38.8%;通过分析比较两组患者并发症的发生情况,发现B组中HELLP综合征、低蛋白血症及肝肾功能损害的发生率明显低于A组,差异有统计学意义(P<0.05)。而B组中产后出血、子痫、胎盘早剥及心力衰竭的发生率高于A组,差异无统计学意义(P>0.05)。有文献报道,重度子痫前期发病越早,预后越差[8]。近年来的研究显示,发病孕周及终止妊娠孕周在孕34周前与34周后的患者并发症差异有统计学意义(P>0.05)。对于妊娠<32周、病情稳定、胎肺不成熟及胎儿情况较好者,可给予对症处理、尽量延长孕周;对于妊娠≥32周或胎肺成熟、出现胎儿窘迫及病情恶化者,应立即终止妊娠。有学者认为,孕34周后如果胎肺成熟,过长的期待治疗对改善母儿结局意义不大,反而会增加母体并发症的发生率。因此,适时终止妊娠是对母体最佳的治疗手段。
3.2子痫前期对围产儿的影响
重度子痫前期患者于不同孕周终止妊娠对围产儿的结局有一定影响。本资料中新生儿窒息率分别为13.4%、6.5%;围产儿死亡率分别为32.8%、3.6%。研究表明B组新生儿窒息率及围产儿死亡率明显低于A组,比较差异有统计学意义(P<0.05);B组胎儿生长受限的发生率高于A组,比较差异无统计学意义(P>0.05)。本文采用34周作为早发型重度子痫前期与晚发型重度子痫前期的界定标准,早发型重度子痫前期由于发病孕周较早,子宫胎盘阻力增加,胎盘灌注不足,导致胎盘功能减退,供血供氧不足,影响胎儿宫内发育,引起胎儿宫内窘迫,甚至胎死宫内,因此,孕34周前的子痫前期患者发生围产儿窒息及死亡的机率较高。对于孕龄<28周的患者,大多数学者主张尽早终止妊娠,是由于胎儿孕龄小,期待治疗时间长,容易出现母儿严重并发症,胎儿出生后由于其生存能力低下,病死率极高。孕龄28~34周的患者,首先应考虑保守治疗,给予促胎肺成熟处理,胎儿存活的可能性大,但新生儿窒息的发生率较高。孕龄>34周的患者,新生儿窒息率及病死率明显减少,可能与妊娠期高血压疾病患者的胎肺早熟有关。有文献报道,此类患者孕23周前胎儿出生后死亡率100%,孕26周前超过75%,孕30周时小于10%,以后每增加1周下降1%,直至孕34周才有所改善[9]。因此,子痫前期患者在孕34周后终止妊娠能够有效降低并发症的发生率和围产儿的病死率。
因此,对子痫前期患者适时终止妊娠不仅可以有效提高孕妇的安全,同时也能够降低围生儿病死率[10]。这就要求在临床工作中,医生应根据患者及胎儿的具体情况进行不同处理,选择好终止妊娠时机,尽可能达到母儿双赢。
由于子痫前期对母婴健康存在非常不利的影响,其治疗仍存在一些难度,因此预防和减少子痫前期的发生变得尤为重要。可采取以下几项措施:①加强围产期的健康教育,积极参与围产期保健,如参加孕妇学校的产前教育课程;②定期产检,及时发现异常,尽早诊断治疗;③对于具有高危因素的孕产妇,如高龄产妇、子痫前期病史、抗心磷脂抗体阳性、糖尿病、高血压家族史等,均应引起高度重视,严格进行个性化治疗;④孕期增加营养,补充足量的维生素、钙、锌等营养素,可预防子痫前期的发生;⑤适当锻炼,合理饮食,安排好休息时间,保持妊娠期身体处于健康状态。
总之,引起子痫前期的原因并非独立发生作用,就某一病例来说,可能多个因素同时存在。产科医护人员应根据孕妇病史及各项检查进行综合分析,对有子痫前期高危因素的孕妇,进行重点监护,并及时采取适当措施,以预防或减少子痫前期的发生。
[参考文献]
[1] Withagen M,W allenburg H,Steegers E,et al. Morbidityand development in childhood of infants born after temporizing treatment of early onset preeclampsia[J]. BIOG,2005,112(7):910-914.
[2] Reis ZS,Lage EM,Teixeira PG,et al. Early onset preeclamsia:Is it a better classification for maternal and pefinal outcomes[J]. RevBras Gynecol Obstet,2010,32(12):584.
[3] Murphy DJ,Stirrat GM. Mortality and morbidity associated with early onset preeclampsia[J]. Hypertens Pregnancy,2000,19(2):221.
[4] 田巧花. 早发型重度子痫前期保守治疗的临床分析[J].现代妇产科进展,2006,15(4):317.
[5] 唐丽. 重度子痫前期的临床分析[J]. 医学信息,2011,24(5):3135.
[6] 乐杰. 妇产科学[M]. 第7版. 北京:人民卫生出版社,2008:92-100.
[7] 高玉凤. 重度子痫前期的临床研究进展(综述)[J]. 中国城乡企业卫生,2008,10(5):88-90.
[8] 马晓燕. 早发型重度子痫前期终止妊娠的时机选择及母婴结局的临床分析[J]. 河北医学,2011,17(11):1480.
[9] Stevenson DK,Wright LL,Lemons JA,et al. Very low birth weight outcomes of National Institute of Child Health and Human Development Neonatal Research NetwOrk,January 1993 through December 1994[J]. Am J Obstet Gynecol,1998,179(6):1632.
[10] 杨鹏,石光,潘春旭. 早发型重度子痫前期的临床特点及围生期结局[J]. 中国妇产科临床杂志,2008,13(9):118-110.
(收稿日期:2015-03-05)
