早期NIPPV在AECOPD中的临床应用
2015-05-30王培真仲琳
王培真 仲琳
【中图分类号】R4 【文献标识码】A 【文章编号】1672-8602(2015)06-0139-01
COPD是一种具有气流受限的疾病,其气流受限不完全可逆,呈进行性发展。COPD急性加重时氧耗量和呼吸负荷显著增加,超过呼吸肌自身的代偿能力使其不能维持有效的肺泡通气,从而引起缺氧及CO2潴留,严重者发生呼吸衰竭。呼吸衰竭的发生与呼吸肌疲劳和痰液引流不畅两方面因素有关。在AECO-PE的早期,患者神志清楚,咳嗽能力尚可,痰液引流问题并不十分突出,而呼吸机疲劳是导致呼吸衰竭的主要原因。无创性机械通气所采用的BiPAP呼吸机为一种压力支持通气方式,其始动因素源于患者的自主呼吸,在患者自发呼吸较稳定的前提下,每次吸气均受到一定程度的压力支持,以增强吸气,达到适当通气量,减少呼吸频率,克服患者自主呼吸及机械通气相对抗的缺点,从而降低病人自发呼吸做功和氧耗量,对患者疲乏呼吸肌的修复起到重要作用。
1 临床资料 本组160例,女性92例,男性68例,年龄56~78岁,平均65岁。选用病人均符合以下条件:①既往有COPD病史10-15年,均符合全国慢性阻塞性肺疾病会议标准【1】。患者入院时血气分析PaCO256-98mmHg,PaO2<60mmHg;其中4例嗜睡。依从性好。②气道分泌物少,咳痰能力较强。③血流动力学稳定。
呼吸机情况:采用美国伟康公司BiPAPvision呼吸机
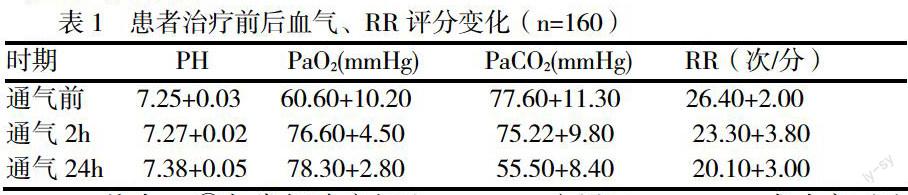
2 治疗方法 患者按照《慢性阻塞性肺疾病诊治指南》 【2】推荐的方法给予抗感染、止咳祛痰、解痉平喘、肾上腺皮质激素等常规药物治疗,采用口鼻面罩,设定参数S/T模式,备用呼吸频率12-20次;吸氣压力(IPAP)自5cmH2O始逐渐增加,如患者无不适,每10分钟上调2cmH2O,逐步升至14-24cmH2O,一般维持在15cmH2O,使患者耐受并无不适感;呼气压(EPAP)2-6cmH2O,氧流量3-5L/min,SaO2维持在90%以上。使用加热装置进行湿化,无牙齿者患者在戴面罩时戴义齿以防漏气。通气时间每次2-4小时,每日2-4次。患者均予持续心电、血压、血氧监护,监测SaO2情况,分别于2h、24h查血气分析,了解PaO2、PaCO2情况,若2h血气分析无改善,患者病情加重,及时行气管插管。
3 治疗结果: 本组160例中,140例使用NIPPV后2h、24h与治疗前比较,动脉血pH值及PaO2均有所提高,PaO2及RR均明显下降,差异有显著性(P<0.01),结果见表1;无创通气时间3-18天,平均6.5天;18例患者治疗失败后改予气管插管有创通气,占11%(18/160);8例死亡,死亡原因:4例因合并心力衰竭及上消化道出血等多脏器功能衰竭死亡,4例感染加重,合并真菌感染,呼吸困难加重,家属放弃治疗,撤机后死亡;2例因不能耐受NIPPV在治疗当天行气管插管。
4 体会 ①与常规治疗相比,NIPPV应用于AECOPD成功率可达80%-90%。有效的NIPPV治疗,可在短时间内(通常为1-6h)使其PH增高,PaCO2降低,呼吸困难程度下降,长时间应用可降低气管插管率,缩短住院时间。因此,NIPPV可作为AECOPD的一项常规治疗手段。而早期NIPPV成功率明显高于延迟NIPPV,且早期NIPPV的干预明显减少了IPPV的使用,降低AECOPD的气管插管率、住院时间以及院内病死率。②血气分析指标及意识障碍不应作为放弃无创通气的指征,如果患者的意识改变与CO2潴留有关,通过NIPPV治疗,CO2呼出,神志也会逐渐好转,更易配合无创通气。③对AECOPD接受有创通气的患者,当呼吸衰竭得到一定程度的缓解但尚未达到传统的撤机标准时,予早期撤机并代以NIPPV,从而减少有创通气时间,即有创-无创序贯通气。
参考文献
[1] 顾俭勇,黄培志,童朝阳,等,无创通气治疗慢性阻塞性肺疾病急性发作呼吸衰竭的临床研究[J].上海医学,2002;25(12):742-743。
[2] 中华医学会呼吸病学分会.慢性阻塞性肺疾病学组. 慢性阻塞性肺疾病诊治指南[J].中华结核和呼吸杂志,2002;25(8):453-460。
