不同产程剖宫产术对母婴的影响分析
2015-04-28双艳平
双艳平
剖宫产是产科中用于解决异常分娩的重要手段。随着剖宫产率的不断上升,不同产程剖宫产术对母婴临床结局的影响已受到临床医生的广泛关注,尤其是第二产程剖宫产存在着诸多对母婴不利的因素,手术难度及术后母婴并发症明显增多,这引起了越来越多产科工作者的重视[1]。为进一步探讨不同产程剖宫产术对母婴结局的影响,本文将我院2010 年1 月至2013 年6 月不同产程剖宫产的临床资料进行回顾性分析,报道如下。
1 资料与方法
1.1 一般资料 选择我院2010 年1 月至2013 年6月收治的第二产程剖宫产76 例产妇临床病例资料(观察组)进行分析,年龄20 ~35 岁,平均(25.6 ±3.8)岁;妊娠37 ~41 周,平均(39.9 ±2.4)周。另选择同期76 例第一产程剖宫产的产妇作为对照组,年龄19 ~36 岁,平均(26.8 ±3.7)岁;妊娠37 ~42 周,平均(38.6 ±2.9)周。2 组孕妇均无产科合并症和并发症,手术指征为下列之一:胎儿窘迫、相对头盆不称、持续性枕后位、胎头下降停滞、先兆子宫破裂。第二产程组(观察组)指子宫口开全后进行剖宫产术,对照组为子宫口未开全前进行剖宫产术。2 组孕妇年龄、孕周差异无统计学意义(P >0.05)。
1.2 方法 手术方法均为持续硬膜外麻醉或蛛网膜下腔阻滞麻醉下腹膜内子宫下段横切口、腹壁横切口。比较2 组产妇的产程特点、术中术后并发症和新生儿窒息率。产程曲线异常、术中术后并发症、新生儿窒息的诊断标准[2]:潜伏期超过16 h 为潜伏期延长;在宫颈扩张减速期及第二产程时,胎头下降速度初产妇小于1 cm/h、经产妇小于2 cm/h 为胎头下降延缓;减速期后胎头下降停止大于1 h 为胎头下降停滞;活跃期超过8 h 为活跃期延长。胎儿娩出后24 h 内出血超过1 000 ml 为产后出血;分娩24 h 以后的10 d 内,每日测量体温4 次,间隔时间4 h,有2 次体温≥38℃(口表)为产后病率。新生儿窒息是以新生儿出生后1 min内的心率、呼吸、肌张力、喉反射、及皮肤颜色为依据,进行阿普加评分,每项为0 ~2 分,满分为10 分。8 ~10 分属正常新生儿,4 ~7 分为轻度窒息,0 ~3 分为重度窒息。
1.3 统计学分析 计数资料采用χ2检验,P <0.05为差异有统计学意义。
2 结果
2.1 不同产程剖宫产产程特点比较 观察组胎头下降延缓、胎头下降停滞、活跃期延长与对照组比较差异有统计学意义(P <0.05)。见表1。

表1 2 组剖宫产产程特点比较 n =76,例(%)
2.2 不同产程剖宫产并发症比较 观察组产妇的胎头娩出困难、子宫切口撕伤、子宫收缩乏力、产后出血率、术后病率、腹部切口感染率等并发症发生高于对照组,差异有统计学意义(P <0.05)。见表2。

表2 不同产程剖宫产并发症发生率比较 n =76,例(%)
2.3 2组新生儿窒息率比较 观察组新生儿的的窒息率明显高于对照组,差异有统计学意义(P <0.05)。见表3。
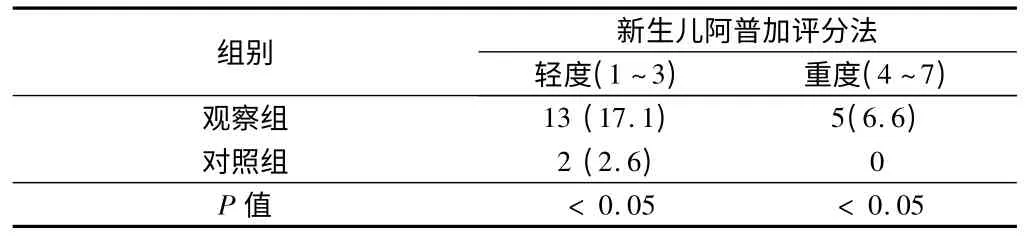
表3 2 组新生儿窒息率比较 n =76,例(%)
3 讨论
3.1 第二产程剖宫产母婴并发症增加的因素 近年来随着医疗技术的进步,为避免母婴损伤,剖宫产率在不断上升,术中术后母婴各种并发症也随之相应增多。研究表明,第二产程剖宫产术对母体损伤的危险与第一产程剖宫产明显增加[3]。观察组母婴并发症明显高于对照组,分析并发症增加的因素如下:第二产程剖宫产胎头位置低、胎头深定,导致胎头娩出困难。第二产程剖宫产因术中取头困难、子宫切口位置偏低、手术过迟子宫下段过度延伸及胎头长时间压迫至肌壁变薄水肿缺乏弹性,均可导致子宫切口撕伤,严重者可伤及输尿管和膀胱。因产程时间长,体力不支,产妇全身衰竭,且胎头长时间压迫子宫下段使子宫下段过度菲薄、充血水肿、缺乏弹性,均可导致子宫收缩乏力。第二产程剖宫产因容易发生子宫收缩乏力,加之子宫切口撕伤均导致产后出血发生率增高。第二产程剖宫产时,胎膜已破,阴道内的病原微生物容易引起上行感染,加之试产时间长经过反复多次内诊检查,导致术后病率和腹部切口感染率增加。第二产程剖宫产因宫缩较强,可导致胎儿代谢性酸中毒,且因术中胎头娩出困难,胎儿所需娩出时间较长,再加之第二产程羊水粪染率大,造成观察组的新生儿窒息率明显增高,甚至重度窒息[4]。
3.2 第二产程剖宫产母婴并发症的预防及对策Garrett 等[5]认为第二产程的异常多源自第一产程的异常,80%第二产程剖宫产的病例,在第一产程中较早的时候表现为胎头下降异常,因此需正确掌握剖宫产指征。产科医生应加强对产妇的评估和产程观察,在决定试产前行头盆两项评分[6],如果评分在6 分以上,可以阴道试产,待进入活跃期后再次评分,小于等于10 分者考虑剖宫产,大于10 分者可继续阴道试产。试产过程中一定要严密观察产程进展情况,充分利用产程图尽早识别头位难产,掌握手术时机,若不能经阴道分娩,争取在第一产程行剖宫产术。
若进入第二产程时出现难产信号,产科医生应根据产妇的病情和具体情况,在保证母婴安全的前提下,选择合适的分娩方式,能阴道助产的尽量创造条件阴道助产,如胎头下降于骨盆出口时可应用出口产钳、低位产钳、胎头吸引器进行助产,不能完全以剖宫产取代阴道助产。
若第二产程剖宫产术不可避免,一定要引起高度重视,术前尽可能做好各种准备,将母婴损害降到最低。第二产程剖宫产一定由有经验的高年资产科医生来完成,在手术操作过程中将预防产伤、产后出血,新生儿窒息放在首位。
术中注意子宫切口的选择,切口高度一般选择在子宫膀胱腹膜反折下2 ~3 cm,可将切口两侧角部向上做近似于“U”字形切口,以增加切口可扩张面积,有利于胎儿的娩出及防止子宫切口向两侧延伸[7],避免子宫切口撕伤。取胎头时一定要慢而稳,要曲肘而不能曲腕关节,因弯曲腕关节时杠杆支撑点为子宫切口下缘,易使宫颈裂伤。术者娩胎头时,可以将手术床调整为头低臀高位,抬高产妇的臀部后可以使胎头松动,术者应将右手伸入宫腔至胎头最低处,托住胎头后用力向上提起,同时用左手上推胎肩,台下助手可经阴道上推胎头以利于胎头娩出。胎头确实娩出困难者,也可采用改良手取胎头法[8]。
预防产后出血,促进子宫收缩。胎儿娩出后,立即静脉点滴和子宫肌壁注射缩宫素各20 U,如果无米索前列醇的禁忌症,胎儿娩出后可立即注射卡前列醇氨丁三醇250 μg,术后可直肠置米索前列醇400 μg,同时按摩子宫是阻挡大出血的关键一步[9],若处理后子宫收缩不佳或胎盘剥离面渗血达到1 000 ml 以上,迅速行宫腔纱条填塞可以进行有效止血。
第二产程剖宫产因产程长和多次检查,且进入第二产程时胎膜已破,故感染机会就相应增加。术前一定要用碘伏充分消毒外阴阴道,术前30 min 或新生儿断脐后静脉点滴青霉素类或头孢类抗生素预防感染,术中使用稀释的碘伏和0.9%氯化钠溶液冲洗宫腔,术后继续应用抗生素24 ~48 h,均可降低术后病率和腹部切口感染率。
综上所述,作为产科医生要充分评估产妇的综合情况,正确掌握剖宫产指征,具备阴道分娩条件的孕妇,应积极试产,试产过程中一定严密观察产程进展,如发现异常要积极处理,如处理后仍不能经阴道分娩者尽量在第一产程剖宫产,既要减少无指征剖宫产,又要减少第二产程剖宫产。第二产程剖宫产术要引起重视,一定要加强围手术期处理,尽量减少母婴的各种并发症,提高产科质量。
1 赵晓蕾,王新.第二产程剖官产88 例临床分析.长治医学院学报,2010,24:279-280.
2 谢幸,苟文丽主编.妇产科学.第8 版.北京:人民人民卫生出版社,2013.208-209,211,226.
3 Victoria MA,Colleen TF,Malemal and perinatal morbidity of caesarean delivery at full cervical dilatation compared with sarean delivery in the firststage of labour.BJOC,2005,112:986
4 华金莲,冯敏,胡建敏.185 例新生儿窒息产科原因临床分析.现代妇产科进展,2009,18:477-478.
5 Garrett K,Butler A,Cohen WR.Cesarean delivery during second-stage Labor.characteristics and diagnostic accuracy.J Matem Fetal Neonatal Med,2005,17:49-53.
6 王静,白桦.第二产程剖宫产术母婴结局临床分析.河北医药,2014,36:1532-1533.
7 刘学容.第二产程剖宫产并发症分析.四川医学,2014,35:690-691.
8 邹慧清,丁慧青,何春妮,等.第二产程剖宫产时胎头深嵌取胎方法探讨.全科医学临床与教育,2014,12:197-198.
9 李英,裴洁松,王雪梅.第二产程剖宫产术中出血152 例临床分析.现代中西医结合杂志,2012,21:2876-2877.
