2型糖尿病胰岛素强化治疗患者的低血糖原因分析及护理
2015-04-17马玉青高丽潘丽娜
马玉青,高丽,潘丽娜
河南科技大学第一附属医院血液科,河南洛阳 471003
最近几年,糖尿病的发病人数持续增加,而2型糖尿病的患者数量增加特别明显。临床治疗2型糖尿病的时候,习惯采用强化治疗的方法,该种方法在临床中具有明显效果。但是在此过程中,患者发生低血糖的概率大大增加[1]。强化治疗2型糖尿病的过程中,实时监测器血糖变化,可以预防并发症的发生。临床研究表明,2型糖尿病患者强化治疗产生低血糖请况与个体性因素具有一定的联系。本文将该院2014年3月—2015年3月收治的初次使用胰岛素强化治疗的2型糖尿病患者126例为研究对象。研究探讨2型糖尿病胰岛素强化治疗患者的低血糖原因,并提出与防护理措施,现报道如下。
1 资料与方法
1.1 一般资料
将该院2014年3月—2015年3月收治的初次使用胰岛素强化治疗的2型糖尿病患者126例为研究对象。所有患者均出现不同程度的饥饿感、乏力、出汗、心悸、交感神经兴奋等症状。经诊断,所有患者均符合2型糖尿病诊断标准。所有患者中男76例,女50例,患者年龄为39~81岁,平均年龄为(55.3±6.7)岁。
1.2 方法
1.2.1 治疗方法 所有患者均接受胰岛素强化治疗。所有患者均在餐前皮下注射诺和灵R,同时在睡觉之前注射诺和灵N或者是早餐前皮下注射诺和灵30R。患者胰岛素强化治疗的使用量应当控制在30-60 U/d。
1.2.2 分组方法 首先,需要根据患者所具有的并发症数量进行分组。A组患者无并发症,B、C、D三组患者并发症的数目分别1、2、3以上个。诊断并发症分组的标准需要根据内科学进行判断,即糖尿病合并周围神经、糖尿病合并视网膜病变、糖尿病合并脑血管病变、糖尿病合并心血管病变以及糖尿病合并肾病。其次,根据患者的年龄进行分组,即40~49岁一组,50~59岁为一组,60~69岁为一组,70岁以上为一组。
1.3 判断标准
在患者治疗半个月后,观察患者餐前后血糖变化以及凌晨、睡觉前、3点手指血糖变化。
1.4 统计方法
本次实验操作中所产生的数据都经过SPSS 17.0的统计学处理。并且在处理数据的过程中采用t检验原理来对资料比进行分析,而资料比中所产生的数据都统一的应用χ2来检验,检验结果的数据P<0.05,就充分说明数据具有统计学意义。
2 结果
研究结果表明,糖尿病并发症患者血糖高于于无并发症的患者,数据符合差异具有统计学意义(P<0.05),并且无并发症的患者发生低血糖的情况并不具有差异性,数据不符合差异无统计学意义(P>0.05);在年龄比较中发现,40~49岁糖尿病患者发生低血糖的频率最低,数据符合差异具有统计学意义(P<0.05),且50~59,60~69岁两组患者发生低血糖的频率无明显差异,数据不符合差异无统计学意义(P>0.05),年纪超过70岁的患者发生低血糖的频率最多,数据符合差异具有统计学意义(P<0.05),详情见表1。
表1 2型糖尿病发生低血糖症状情况比较(±s)
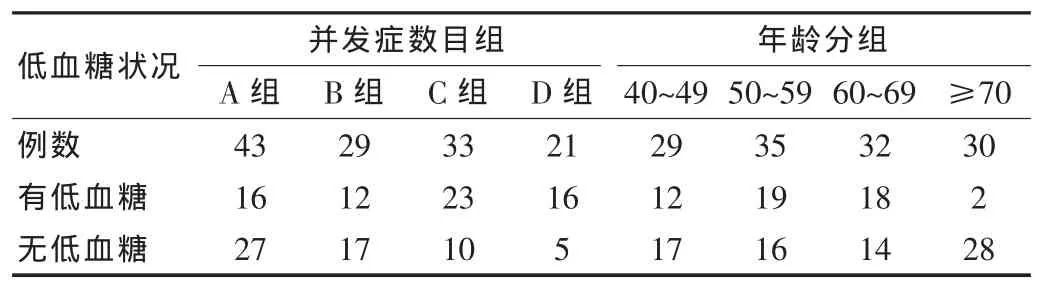
表1 2型糖尿病发生低血糖症状情况比较(±s)
低血糖状况 并发症数目组A组 B组 C组 D组年龄分组40~49 50~59 60~69 ≥70例数有低血糖无低血糖43 16 27 29 12 17 33 23 10 21 16 5 29 12 17 35 19 16 32 18 14 30 2 28
3 讨论
在糖尿病发病概率逐渐上升的情况下,患者为了控制血糖升高,通常都会采用胰岛素强化治疗。胰岛素强化治疗对缓解患者病情具有非常重要的意义。但是容易引发患者低血糖的情况。
3.1 2型糖尿病患者强化治疗产生低血糖的原因 糖尿病患者治疗期间,血糖症状会变得越来越明显。主要表现集中在肾上腺素能症状,患者会表现出无力、心慌、饥饿、颤抖、出汗等症状;同时患者还会出现多种形式的意识障碍,但是部分患者有的时候并不会出现任何显性症状[2]。患者治疗期间,形成低血糖的原因主要有这么几种。首先,患者病程长,并发症的种类较多,肝肾功能会受到一定影响,药物所产生的半衰期较长。患者使用胰岛素进行治疗,但是同样会减少肝脏糖的储存量。其次,患者器官功能衰退比较明显。患者治疗期间的生长激素与胰升糖素对患者的低血糖反应较弱,在糖异生功能下降的时候,胰岛素的消除能力也会减退。再次,患者对低血糖的感知能力变差。最后,患者对糖尿病的认识不够深入,对胰岛素强化治疗产生低血糖的危害性认识不够充分。2型糖尿病患者胰岛素强化治疗的过程中,了解产生低血糖的原因,就能够在临床上予以具有针对性地治疗与护理,对提高患者临床治疗效果具有促进性的作用。
3.2 护理预防措施
为预防2型糖尿病患者胰岛素强化治疗低血糖的发生,需要予以患者相应的护理预防措施。首先,药物护理。根据患者的实际情况,为患者选用合适的剂量与药物的种类。在患者饮食、运动发生改变的情况,护理人员应当及时调整胰岛素的使用量。如患者适量减少或者运动量增加的时候,可以适当减少胰岛素的注射量。反之亦然。患者需要在餐前的0.5 h左右注射药物,并且需要在皮下组织选择不同的部位注射,避免注入肌肉或者血管。其次,血糖监测护理。对于胰岛素强化治疗患者,需要时刻监测患者的血糖含量。针对并发症数目较多和老年患者需要时刻注意监测血糖,同时还需要监测血糖反应不明显的患者。再次,健康教育护理。在患者接受治疗的过程中,护理人员应当向患者加强健康教育宣传,让患者对糖尿病的知识有更深入地了解[3]。同时还应当为患者讲解低血糖反应发生的具体表现与应对处理措施,促使患者能够及时发现并予以自救。护理人员还应当告知治疗糖尿病药物的种类、使用剂量、服用时间与注意事项,增强糖尿病药物治疗效果。最后,饮食与运动护理。根据患者的实际情况,护理人员应当为患者制定合理且可行的饮食计划,促使患者的饮食量与药物的使用剂量保持平衡,告知患者不可盲目的节食,避免引起不良反应,产生多种并发症。护理人员还应当告知患者注射混合胰岛素的时候,在睡觉之前可以适量进食。同时,在使用降糖药物的时候应当禁忌酒。患者运动的最佳时间应当是餐后的1h,但是患者注射胰岛素后短时间内不可运动,避免对降糖效果产生影响。在此过程中,如果患者合并存在酮症、发热、严重感染以及心、脑、肾并发症或者是高血压的情况,则不宜运动。另外,护理人员应当告知患者随身携带急救卡、水与甜食,避免患者发生低血糖昏迷的时候得不到及时救治[4]。急救卡上应当注明患者的个人详细信息、低血糖反应与护理措施。给予患者有效的护理措施,可以避免患者低血糖的发生。低血糖的发生不仅会影响患者治理效果,还会对患者产生潜在性的危害,护理预防措施作用不言而喻。
综上所述,2型糖尿病患者胰岛素强化治疗后出现低血糖的原因与患者患者并发症、年龄等相关因素具有一定的联系,对患者展开健康教育、血糖监测、临床护理,能够及时发现低血糖情况,可以给予患者有效的治疗,提高治疗效率。
[1]杨玲.护理干预对胰岛素强化治疗糖尿病患者低血糖反应的影响[J].实用临床医学,2012,10(11):56.
[2]张金慧.新型饮食疗法对2型糖尿病患者的干预效果[J].中华护理杂志,2011,12(9):124-125.
[3]任金梅.糖尿病并发低血糖昏迷原因分析及预防[J].现代中西医结合杂志,2015,13(12):78-79.
[4]张金慧,吕阳梅,马燕,等.新型饮食疗法对2型糖尿病患者的干预效果[J].中华护理杂志,2011,14(11):182
