MSCT及结肠镜对肠结核的诊断价值分析
2015-04-01湖南省长沙市中心医院放射科湖南长沙410004
1.湖南省长沙市中心医院放射科(湖南 长沙 410004)
2.湖南省衡阳市南华大学(湖南 衡阳 421001)
代 艳1 任 露2 王丽英1 张亚林1
MSCT及结肠镜对肠结核的诊断价值分析
1.湖南省长沙市中心医院放射科(湖南 长沙 410004)
2.湖南省衡阳市南华大学(湖南 衡阳 421001)
代 艳1任 露2王丽英1张亚林1
目的通过对多排螺旋CT(multislice spiral computed tomography,MSCT)与结肠镜对肠结核的诊断对比研究,评价MSCT及结肠镜对肠结核的诊断价值。方法回顾性的分析本院27例经手术或病理诊断为肠结核的患者的腹部MSCT及结肠镜检查结果,比较二者对肠结核的诊断准确率。结果经手术或病理诊断为肠结核的27例患者中, MSCT准确诊断26例(96.3%),结肠镜准确诊断23例(85.2%)。二者对肠结核的诊断准确率无明显差异(P>0.05)。结论MSCT结合结肠镜能够有效的提高肠结核的诊断率,有利于指导临床治疗。
多排螺旋CT;结肠镜;肠结核;诊断
肠结核是结核杆菌(MTB)侵犯肠道引起的慢性特异性感染,是常见的肺外结核病。近年来,全球结核发病率不断增高。肺外结核占所有结核病的5%~20%,腹部结核大约占肺外结核的12%,占所有结核病的3%,但死于腹部结核的患者却占死于所有结核病的5%[1-2]。严重的肠结核可导致肠穿孔、肠梗阻、腹腔脓肿、瘘管及消化道出血等。临床上不但要了解患者有无肠结核,还要对肠结核的发病部位及严重程度做出准确判断,这对指导临床治疗至关重要。但肠结核的临床表现不典型,无显著特异性,因此不易早期诊断。MSCT因其快速、无创及高分辨率等优势,逐渐广泛应用于临床诊断肠结核。结肠镜检查加病变处组织活检被认为是诊断肠结核的一种重要而有效的方法。本文通过回顾性分析本院2012年8月至2014年3月期间经手术或病理诊断为肠结核的患者的MSCT及结肠镜检查结果,比较二者对肠结核的诊断率,评价MSCT及结肠镜对肠结核的诊断价值。
1 资料与方法
1.1 一般资料回顾性分析本院27例经手术或病理诊断为肠结核的患者的MSCT及结肠镜检查结果,其中男12例,女15例,年龄14岁~72岁,平均34岁。27例患者的临床表现中腹痛23例(85.2%),腹胀19例(70.4%),腹泻12例(44.4%),腹泻与便秘交替12例(44.4%),低热、盗汗、乏力、消瘦等结核中毒症状11例(40.7%),便秘4例(14.8%)。
1.2 检查方法采用GE LightSpeed VCT 64排螺旋CT机,矩阵512×512。患者取仰卧位, 扫描范围:从膈面连续扫描至耻骨联合水平,扫描层厚为5mm,层间距为5mm。27例均采用高压注射器注射碘海醇,注射流速3ml/s,总量80ml,扫描延迟时间65s。采用Olympus CF电子结肠镜,检查前先进行肠道准备,在明显病变部位取4~8块组织标本,进行病理学检测。
1.3 诊断标准肠结核的手术或病理诊断标准为[3]:①手术发现病变,肠系膜淋巴结活检证实有结核病变;②病变组织病理检查证实有结核结节及干酪样变化;③病变组织中找到结核菌;④病变组织经细菌培养或动物接种证实有结核菌生长。符合上述四者之一即可诊断为肠结核。CT的诊断标准为[4]:①可见肠结核病变段肠管壁增厚,增强扫描后病变段肠壁明显强化;②如并发腹腔淋巴结结核,可见肿大淋巴结呈环状强化;③肠结核可侵犯肠管周围组织,平扫可表现为周围脂肪间隙模糊,密度增高,伴有干酪样坏死组织时密度不均匀,周边明显强化,干酪样坏死组织不强化或强化较差,肠系膜淋巴结肿大、钙化。结肠镜的诊断标准为[5]:回盲部变形,结肠变形、狭窄,以及4~8cm的节段性结节或溃疡、伴或不伴假性息肉样粘膜皱襞的结节。
1.4 统计学方法应用PASS 15.0软件分析,计量资料采用χ2检验的四格表法,P<0.05为差异有统计学意义。
2 结 果
2.1在27例经手术或病理诊断为肠结核的患者中,MSCT及结肠镜对肠结核的定位诊断均具有较高的准确率,MSCT可达60.0%以上,结肠镜可达62.5%以上,如表1。
2.2在27例经手术或病理诊断为肠结核的患者中,MSCT准确诊断26例(96.3%),结肠镜准确诊断23例(85.2%),二者比较得出的χ2值为0.882,P>0.500,虽然二者对肠结核的诊断准确率无统计学意义,MSCT对肠结核的诊断准确率接近于结肠镜。
3 讨 论
肠结核是较为常见的肺外结核,其感染途径可分为:①肠源性,由吞食含有结核分支杆菌的痰液等引起;②血源性,主要是肺结核的血行播散;③直接蔓延,由邻近脏器结核蔓延引起。肠结核最好发于回盲部,因为结核分支杆菌侵入肠道后主要累及肠壁的淋巴组织,而回盲部的淋巴组织很丰富[6]。有研究显示[7]:肠结核主要发生于回盲部,然后依次为升结肠、空肠、横结肠、降结肠、阑尾、十二指肠、乙状结肠及直肠等处。本组27例患者中经手术或病理确诊24例发病部位为回盲部,MSCT发现22例,结肠镜发现20例,二者的诊断准确率分别为91.7%、83.3%;其次分别为升结肠、横结肠、降结肠、乙状结肠及直肠。二者研究结果一致。
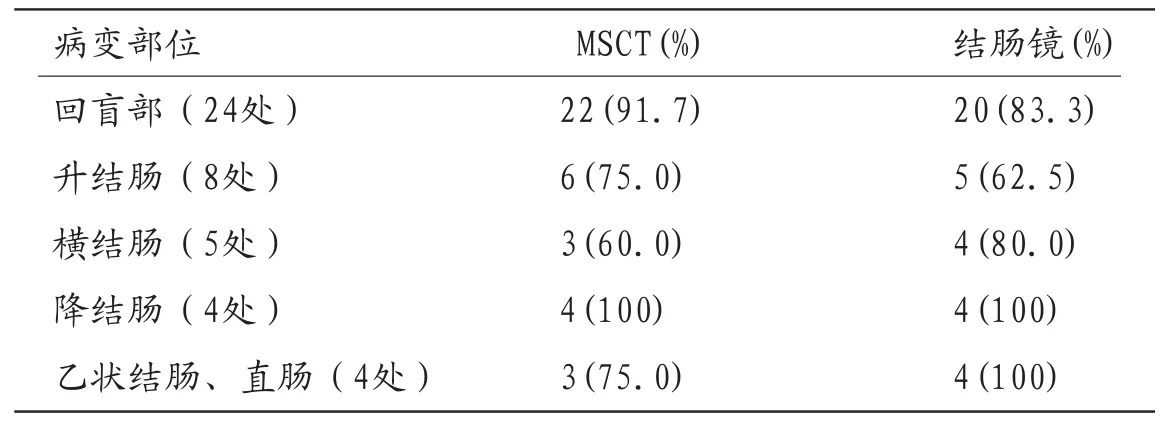
表1 27例患者MSCT及结肠镜对肠结核病变部位检出率的比较
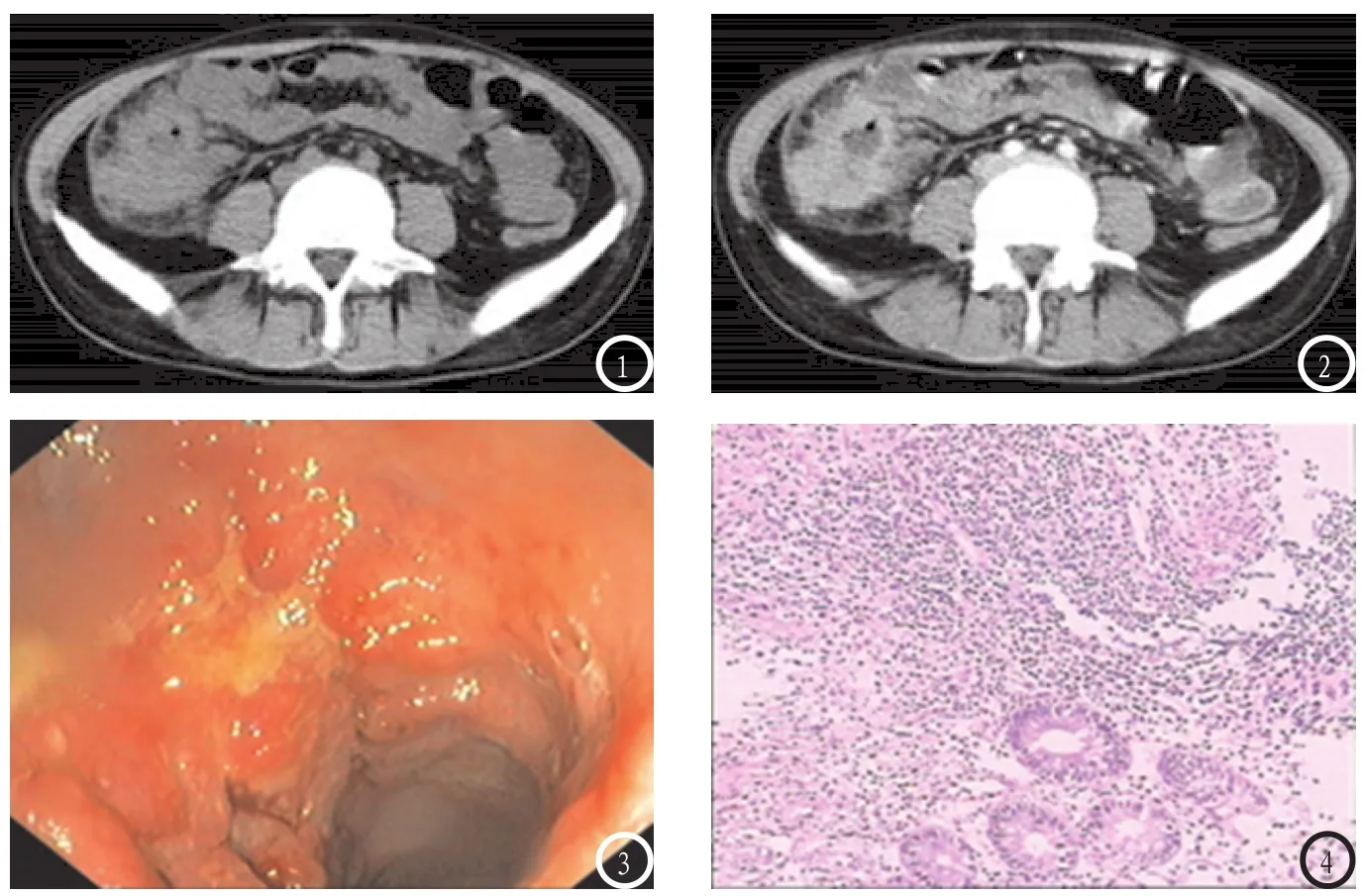
图1 MSCT平扫。图2 MSCT增强。图3 结肠镜。图4 病理图像。图1-4为同一病人。图1MSCT平扫可见回盲部肠管管壁不均匀增厚,周围系膜稍模糊;图2MSCT增强可见肠管管壁及其周围系膜明显强化;图3结肠镜可见黏膜充血肿胀,结节息肉样增生及不规则溃疡;图4病理图像可见黏膜重度慢性炎症伴溃疡,灶区内见肉芽组织及干酪样坏死。
由于MSCT扫描速度快,图像分辨率高,无痛无创,能同时观察患者肠腔内外等优点,是目前临床诊断肠结核非常有效的影像学检查方法。CT平扫结合MPR和CT增强可较清晰地显示肠管管壁增厚以及管腔狭窄程度[8-9]。该组患者MSCT平扫时可见病变处肠壁增厚,周围脂肪间隙稍模糊,腹腔内可见钙化或肿大淋巴结;MSCT增强后病变处肠壁明显强化,肿大淋巴结多呈环形强化。有研究显示[10]:CT对肠结核确诊率较高,临床上可以作为首选检查方法。本组27例患者中,与手术或病理结果对照,26例(96.3%)诊断为肠结核,诊断符合率稍高于汤孝成报道的95.0%[10]。另外1例患者经手术或病理确诊结肠癌,主要因为该患者的腹部MSCT表现为肠壁均匀性增厚,未见确切软组织肿块及肿大淋巴结形成,增强后肠壁强化较均匀,病变位于肠结核好发的回盲部,且患者具有年龄小、有肺结核病史及相似临床表现等特点,导致误诊。有学者认为[11]:结肠镜加病变处组织活检是诊断肠结核的一种非常重要而有效的方法。但结肠镜属于有创检查,临床有相关禁忌症,需要提前进行肠道准备,不能观察肠腔外的病变,当肠腔局部狭窄时结肠镜无法通过,不能到达病变部位进行观察和活检,容易造成漏诊、误诊,因此临床上结肠镜难以成为诊断肠结核的首选检查方法。近年来,由于结肠镜技术的发展以及深凿活检、抗酸染色等技术的运用,结肠镜对肠结核的诊断准确率提高至63.8%[12]。本组27例患者中,23例(85.2%)在结肠镜下诊断为肠结核,诊断准确率稍高于上述研究。3例诊断为慢性肠炎是因为该患者结肠镜下仅见肠黏膜稍充血水肿,未见明确溃疡及干酪样肉芽肿等改变。1例诊断为克罗恩病是因为该患者结肠镜下见节段性铺路石样改变导致误诊。根据患者肠结核的病理改变,可将其分为溃疡型肠结核、增殖型肠结核和混合型肠结核。溃疡型患者结肠镜下病变部位可见直径约为0.5~2.0cm大小不等的溃疡,黏膜充血、水肿或糜烂等炎性改变;增殖型病变部位可见黏膜呈结节状增生、隆起,严重者可致肠腔局部狭窄,结肠镜不能顺利通过;同时具有溃疡型与增殖型肠结核的病变的即为混合型。本组患者中,经手术或病理证实12例为溃疡型;6例为增殖型;9例为混合型;结肠镜下诊断为溃疡型肠结核11例;增殖型肠结核5例;混合型肠结核7例,诊断准确率依次为91.7%、83.3%、77.8%。
综上所述,虽然MSCT及结肠镜对肠结核的诊断准确率统计学结果无明显差异(P>0.05),但本组患者MSCT对肠结核的定位及定性诊断准确率稍高于结肠镜检查,而结肠镜在定位及定性诊断的基础上可以进行实时活检,因此,临床上二者应相互补充、联合运用以提高肠结核的诊断率,指导临床治疗。
1. Sharma SK,Mohan A. Extrapulmonary tuberculosis[J]. India J Med Res, 2004, 120(4): 316-353.
2. Frieden TR, Sterling TR, Munsiff SS, et al.Tuberculosis[J]. Lancet,2003,362(9387):887-899.
3. 吴孟超,吴在得,黄家驷.外科学[M].7版.北京:人民卫生出版社, 2008: 1513-1515.
4. 梁矿立,袁吉欣.肠结核的影像学诊断分析[J].中国现代医药杂志, 2011, 13(8): 90-91.
5. Bhargava DK, Kushwaha AKS, Dasarathy S, et al. Endoscopic diagnosis of segmental colonic tuberculosis [J]. Gastrointes Endose, 1992, 38(5): 571-574.
6. 邓长辉,程光辉,杨学抗,等.肠结核38例手术治疗分析[J].中国误诊学杂志,2007, 17(19): 4631-4632.
7. 郑琴芳,覃江,农兵.克罗恩病与肠结核临床及内镜表现的比较[J].内科杂志,2007,18(4): 519-520.
8. 张树生,陈国栋,孟建超,等.十二指肠降部螺旋CT表现在壶腹周围癌诊断中的价值[J].中国CT和MRI杂志, 2005, 3(3): 46-48.
9. 侯中华,谢明国,赵一蓉,等.十二指肠乳头恶性肿瘤的CT诊断[J].中国CT和MRI杂志, 2010, 8(2): 41-43.
10.汤孝成.比较CT及普通X线检查在肠结核中的效果[J].中国医药指南, 2013, 11(9): 219-220.
11.许朝中,李兆勇,陈琳,等.48例肠结核临床分析[J].武警后勤学院学报, 2012, 21(8): 636-638.
12.曾小明,刘建国.内镜及病理学检查在克罗恩病和肠结核鉴别诊断中的价值[J].中外医疗,2013,1(1): 107-108.
(本文编辑: 刘龙平)
The Role of MSCT and Colonoscope to Diagnosis Intestinal Tuberculosis
DAI Yan1, REN Lu2, WANG Li-ying1, ZHANG Ya-lin1. 1 Department of Radiology, Changsha Central Hospital, Changsha, Hunan Province 410004, China; 2 University of South China, Hengyang, Hunan Province 421001, China
ObjectiveThe purpose of this study is to explore the diagnostic accuracy of the intestinal tuberculosis using MSCT and colonoscope.Methods27 patients with intestinal tuberculosis were enrolled in the study and who have undergone MSCT and colonoscope.The point of the study is to analysis the diagnostic accuracy of the intestinal tuberculosis among the methods of MSCT and colonoscope.ResultsIn all the patients, 26 cases (96.3%) were diagnosed intestinal tuberculosis by using MSCT, 23 cases (85.2%) were diagnosed intestinal tuberculosis by using colonoscope. There are no significant differences between MSCT and colonoscope (P>0.05).ConclusionMSCT and colonoscope could significantly improve the diagnostic accuracy of intestinal tuberculosis. Therefore, MSCT and colonoscope may play a crucial role for diagnosing intestinal tuberculosis.
MSCT; Colonoscope; Intestinal Tuberculosis; Diagnosis
R524;R445.3
A
10.3969/j.issn.1672-5131.2015.05.029
2015-03-18
代 艳