膀胱肾源性腺瘤合并苗勒管发育畸形及孤立肾一例
2015-03-29胡杉梁长虹谢淑飞刘于宝
胡杉, 梁长虹, 谢淑飞, 刘于宝
·病例报道·
膀胱肾源性腺瘤合并苗勒管发育畸形及孤立肾一例
胡杉, 梁长虹, 谢淑飞, 刘于宝
腺瘤; 苗勒管; 磁共振成像
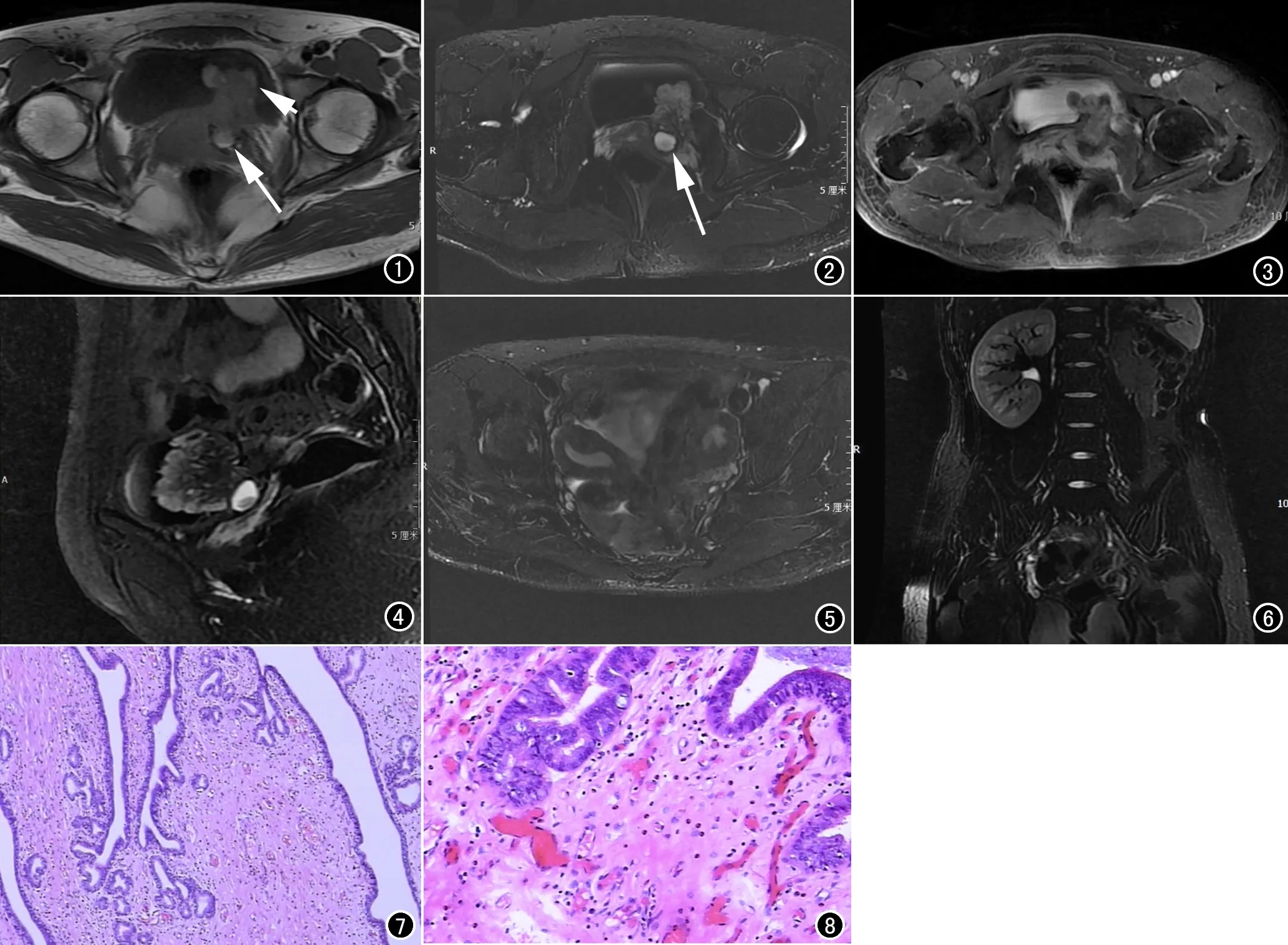
图1 MR T1WI示膀胱后壁一菜花状肿块向腔内、外凸起(箭)。 图2 MR T2WI膀胱后壁肿块呈长T2信号,其后见类圆形短T1长T2出血信号,为左侧闭锁宫颈内血液,与膀胱后壁肿块关系密切(箭)。 图3 MR T1WI增强示肿块均匀明显强化。 图4 MR T2WI矢状面示膀胱后壁肿块大小约3.5cm×2.5cm×2.5cm。 图5 MR T2WI扫及子宫见双宫体、双宫颈结构,两侧独立结构,未相通。 图6 MR T2WI 冠状面示左侧肾脏缺如。 图7 膀胱肿块镜(低倍镜)见表面部分被覆尿路上皮,其内部分见子宫内膜样腺上皮。 图8 膀胱肿块镜下(高倍镜)见肿瘤细胞异型性不明显,间质高度水肿伴平滑肌增生、排列紊乱。
病例资料 患者,女,19岁。既往痛经史,体检发现膀胱肿瘤1个月入院。查体未见异常,实验室检查:血小板压积增高,平均红细胞含量及浓度均降低。性激素6项中除睾酮均增高。肿瘤标记物中CA-125增高,尿检中白细胞增高。MR增强检查:膀胱后壁三角区内见一菜花样向腔内、外突起肿块,边界欠清,最大断面 3.5 cm×2.5 cm×2.5 cm,病灶呈等T1等T2信号。增强肿块呈中度均匀强化。扫及子宫见双子宫体及双宫颈结构,未见相连。左侧宫颈内可见类圆形短T1长T2出血灶,与膀胱后壁肿瘤关系密切。左侧肾脏缺如。诊断为膀胱肿瘤、双子宫及独肾(图1~6)。行膀胱部分切除及左侧子宫切术、左侧卵巢囊肿剔除术。术中见膀胱肿瘤向膀胱外生长,大小约3.0 cm×3.0 cm×2.5 cm,质硬边界欠清,呈菜花样,距肿瘤边缘1 cm切除。患者呈双子宫、双宫颈畸形,左侧子宫颈与膀胱肿瘤粘连明显,与阴道无明显相通。经患者家属同意后行经阴道妇检,确定阴道连接为右侧子宫,左侧子宫闭锁,宫颈内大量巧克力样物,左侧卵巢囊肿。行左侧子宫切除、左侧卵巢囊肿剔除。术后病理报告:膀胱肿块呈灰红色,大小6 cm×5 cm×4 cm,表面息肉样隆起,大小5.8 cm×3 cm×2 cm,切面灰红,质中。左侧子宫组织,大小8 cm×5 cm×3 cm,内膜厚0.5 cm,宫体肌层切面灰白、质软。左侧卵巢囊肿呈灰红组织一块2.5 cm×1.6 cm×1 cm。膀胱肿块镜下所见:被覆尿路上皮组织呈息肉样增生,灶性被覆子宫内膜样腺上皮,大部分区域细胞异型性不明显,部分腺体囊性扩张,个别腺体内可见沙砾体形成;间质高度水肿伴平滑肌增生,排列紊乱,灶性可见陈旧性出血(图7~8)。左侧子宫镜下所见:子宫灶性肌层纤维排列紊乱,其间散在、多灶性子宫内膜腺体及间质细胞,子宫内膜呈增殖期改变。左侧卵巢囊壁灶性内衬子宫内膜样腺上皮,间质广泛陈旧性出血,周边卵巢间质可见不同阶段卵泡存在。免疫组化:CK7(+),ER(+),PR(+),PAX8(+),Ki67阳性率1%,CK20(-)。病理诊断:膀胱肾源性腺瘤合并子宫内膜异位症、子宫腺肌症及卵巢子宫内膜异位症。术后恢复顺利,痊愈出院。
讨论 肾源性腺瘤是一种罕见的泌尿系良性肿瘤。于1949年Davis首次报道并命名为错构瘤。随后,Friedman 和Kuhlenbeck因其与肾小管组织学特征类似,故将提名为“肾源性腺瘤”。肿瘤好发于年轻成年人,包括儿童。>60%的病例报道好发于<50岁年龄群。男∶女发病比例约5∶1,而儿童以女性居多,男∶女比例约1∶5[1]。 肾源性腺瘤可发生输尿管(15%)和尿道(5%),发生于膀胱多见(80%)。有文献报道约40%的膀胱肾源性腺瘤发生在膀胱三角区[2]。与成年人可在泌尿道任何解剖水平发病不同,迄今该病儿童只发生在膀胱,未见其他部位发病[3]。
肾源性腺瘤发病机制仍不明,目前存在两种学说。一种认为与膀胱外伤、膀胱结石或膀胱手术所致的尿道上皮的损伤和慢性炎症相关,肾源性腺瘤发生的潜伏期约在组织损伤后的1~6年内;另一种学说认为,由于近来免疫化学研究发现肾源性腺瘤和胚胎中肾、后肾均分布有花生凝集素受体,提示了胚胎学因素可能为该疾病的发病机制[4]。
临床表现可多种多样,症状可表现为膀胱炎或大量血尿,大半患者出现膀胱刺激征。影像学表现缺乏特异性,表现为膀胱内的充盈缺损或膀胱壁的增厚,增强表现为中度均匀强化。肾源性腺瘤的影像学征象难以与膀胱腺癌鉴别,其确诊需依靠组织病理学。组织学形态为管状、囊状、乳头状结构,以管状最常见,与肾小管或中肾样小管结构类似。肿瘤一般不侵犯膀胱肌层。免疫组化为上皮标记CK7、HCK、EMA等阳性,Ki-67增值指数一般<5%,而膀胱腺癌Ki-67增值指数显著增高。除此之外,PAX2和PAX8在肾源性腺瘤内特异表达,为其诊断及鉴别诊断提供有力依据[5]。
由于泌尿生殖系统发生于间介中胚层,肾脏在胚胎发育中先后形成前肾、中肾和后肾,在胚胎4周末,中肾发生横向的中肾小管,与前肾管相通,形成中肾管。中肾管和中肾旁管(Müllerian duct,苗勒氏管)分别发育成男性或女性生殖管。后肾发育成泌尿系统。本病例肾源性腺瘤合并双子宫双宫颈畸形及先天性孤立肾,双子宫、双宫颈畸形属于苗勒氏管发育过程中融合障碍引起,1988年美国生殖学会根据子宫形态学和对胎儿生存率的影响对子宫先天性异常畸形分类[6],本例属于苗勒氏管发育不良Ⅲ类。本例患者并无膀胱外伤及手术史,且无膀胱结石史证据,根据肾源性腺瘤病因学说及苗勒氏管与泌尿系统具有同源性,考虑肾源性腺瘤可能与胚胎学因素相关。且本例中的肾源性腺瘤发生于膀胱后壁三角区,膀胱三角区组织学来源于中肾管。文献指出这一理论无法解释发生于泌尿系其他解剖部位的肾源性腺瘤[1]。
膀胱肾源性腺瘤常用治疗手段是经尿道膀胱肿瘤电切术,但60%的病例术后可复发,需要长期密切随访。少数伴有长期泌尿系统感染和长期使用免疫抑制剂的肾源性腺瘤患者可发生恶变。文献报道肾源性腺瘤合并恶性变仅在成年人中有报道,儿童病例中目前并无此类报道[4,7]。
虽然膀胱肾源性腺瘤影像学表现缺乏特异性,但本文提高并加强对本病的认识,并提示其可能的发病机制。对于伴有泌尿生殖道畸形或有膀胱结石、外伤和手术史的膀胱肿瘤患者,其诊断需要考虑此病。除此之外,影像学检查发现此类患者建议行盆腔和中腹部联合扫描,除此之外,CT建议薄层扫描、MR建议行3D T2WI序列扫描并三维重建,对肿瘤与周围解剖结构关系及泌尿生殖道畸形状态更全面的评价,从而及时确诊,积极治疗及长期密切随访,以减少其复发与恶变。
[1] Zingas AP,Kling GA,Crotte E,et al.Computed tomography of nephrogenic adenoma of the urinary bladder[J].J Computer Assisted Tomography,1986,10(6):979-982.
[2] Ritchey ML,Novicki DE,Schultenover SJ.Nephrogenic adenoma of bladder:a report of 8 cases[J].J Urology,1984,131(3):537-539.
[3] 孔繁辉,徐勇,乔宝民.膀胱肾源性腺瘤11例[J].实用医学杂志,2012,28(8):1326-1328.
[4] Heidenreich A,Zirbes TK,Wolter S,et al.Nephrogenic adenoma:a rare bladder tumor in children[J].Eur Urology,1999,36(4):348-353.
[5] 刘玲玲,李丽,胡丽娜,等.膀胱肾源性腺瘤临床病理观察[J].诊断病理学杂志,2013,20(9):564-566.
[6] Epelman M,Dinan D,Gee MS,et al.Mullerian duct and related anomalies in children and adolescents[J].Magnetic Resonance Imaging Clinics of North Am,2013,21(4):773-789.
[7] 黄英,张晓忠,邬绍文,等.膀胱肾源性腺瘤1例报告[J].中国医学文摘(检验与临床),2010,2(1):49-50.
510000 广州,广东省人民医院/广东省医学科学院
胡杉(1985-),女,武汉人,硕士,住院医师,主要从事CT及MR影像学诊断工作。
R321.4; R730.261; R445.2
D
1000-0313(2015)10-1064-02
10.13609/j.cnki.1000-0313.2015.10.024
2015-03-25
2015-04-13)
