高血压脑出血神经内镜手术与传统开颅手术疗效比较
2015-03-21徐兴华陈晓雷许百男
徐兴华,陈晓雷,刘 磊,武 琛,张 军,许百男
解放军总医院 神经外科,北京 100853
高血压脑出血神经内镜手术与传统开颅手术疗效比较
徐兴华,陈晓雷,刘 磊,武 琛,张 军,许百男
解放军总医院 神经外科,北京 100853
目的比较高血压脑出血神经内镜血肿清除与开颅手术血肿清除的疗效和预后。方法总结我院神经外科2009年6月- 2013年12月收治的164例幕上高血压脑出血患者,分别采用神经内镜清除血肿(89例)和开颅手术清除血肿(75例),比较两组患者血肿清除率、手术时间、手术失血量、术后1周格拉斯哥评分(glasgow coma scale,GCS)、住院天数和术后6个月改良Rankins(modified rankin scale,mRS)评分的差异。结果内镜组与开颅组术前资料差异无统计学意义(P均>0.05)。血肿清除率:内镜组90.3%±5.6%,开颅组82.1%±8.3% (P<0.01);手术时间:内镜组(1.7±0.8) h,开颅组(5.1±1.6) h (P<0.01);手术失血量:内镜组(94.4±99.1) ml,开颅组(610.7±612.7) ml (P<0.01);术后1周GCS评分:内镜组11.6±3.3,开颅组8.4±4.5 (P<0.01);住院时间:内镜组(11.9±7.2) d,开颅组(13.3±8.7) d (P<0.05);术后6个月mRS评分:内镜组3.2±1.8,开颅组4.1±1.6,内镜组患者预后显著优于开颅组患者(P<0.01)。结论高血压脑出血神经内镜手术技术可行、微创高效,能够改善病人的手术疗效和预后。
高血压脑出血;神经内镜;微侵袭神经外科
高血压脑出血是神经外科常见急症,全世界每年有超过100万人死于高血压脑出血[1-2],中国高血压脑出血发病率高达60/100 000 ~ 80/100 000[3]。随着微侵袭神经外科与神经内镜技术的发展,神经内镜下脑内血肿清除手术成为高血压脑出血治疗的重要手段[4]。为进一步认识和评价神经内镜血肿清除手术在脑出血治疗中的意义,本文对我院神经外科两种手术方法疗效总结报告如下。
对象和方法
1研究对象 2009年6月- 2013年12月手术治疗的高血压脑出血患者,入选标准:1)发病后48 h内入院;2)有明确高血压病史;3)经脑CT证实幕上脑出血,血肿量>20 ml。排除标准:1)脑干出血及脑干功能衰竭者;2)颅内动脉瘤或动静脉畸形引起的出血;3)继发于脑梗死的出血;4)血肿主要在脑室,仅行脑室外引流者。共收集164例患者,根据手术方法分为内镜组(89例)和开颅组(75例)。
2术前血肿体积计算 所有患者术前及术后24 h常规行头颅CT扫描。血肿体积利用免费图像分析软件3D-Slicer进行计算[5],通过医院PACS系统获得符合医学数字成像和通信(digital imaging and communications in medicine,DICOM)标准的CT数据,导入3D-Slicer软件自动描绘血肿并三维重建计算血肿体积(图1)。患者术前资料见表1。
3神经内镜血肿清除手术 利用3D-Slicer三维重建血肿(图1),选择血肿距颅骨内板最近和(或)血肿最厚处作为内镜导引器穿刺位置,同时尽量避开皮质功能区。以设计穿刺点为中心,做长3 ~4 cm直切口,切开头皮各层,颅骨钻孔后铣刀形成直径2 ~ 3 cm骨窗。放射状剪开硬脑膜,双极电凝局部皮层脑组织并稍做切开,采用自主设计的新型内镜导引器(专利号:201210066281.1),先以较细穿刺棒穿刺,到达理想穿刺深度后拔出内芯,接注射器抽吸血肿使颅内压下降,置入导引器,退出穿刺棒,蛇形拉钩连接固定导引器。通过透明的导引器,在内镜直视下清除血肿,术中的小出血,采用金属吸引器吸住出血部位,单极电刀紧贴金属吸引器管进行电凝止血。血肿清除完毕后,血肿腔壁覆盖止血纱布,还纳固定骨瓣,逐层缝合切口(图2)。术后患者入神经外科监护室,多功能监护及积极内科治疗,一般不注射尿激酶。

图 1 血肿体积计算 A:术前CT; B:3D-Slicer软件三维重建并计算血肿体积; C:术后CTFig. 1 Volumetric measurement of hematomaA: Preoperative brain CT scan; B: 3-dimentional reconstruction and volumetry of hematoma; C: Postoperative brain CT scan
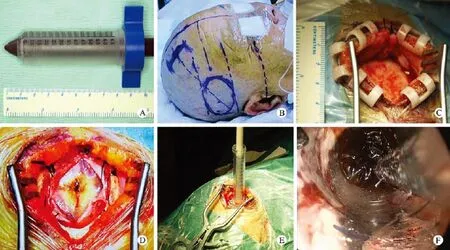
图 2 神经内镜脑内血肿清除 A:自制新型内镜导引器; B:模拟手术切口和穿刺方向; C:皮肤切开; D:小骨窗开颅; E:内镜导引器穿刺、抽吸血肿; F:神经内镜下清除血肿Fig. 2 Endoscopic hematoma evacuationA: Endoscopic guidance device; B: Simulated incision and puncture direction; C: Operative incision; D: Small bone window craniotomy; E: Hematoma puncture and drainage; F: Hematoma evacuation
4开颅显微血肿清除手术 手术尽量采取显微镜下小骨窗开颅,选择切口时尽量避开重要脑功能区,选择血肿距头皮最近处,做马蹄形或直形切口,放射状剪开硬膜,切开皮质到达血肿腔,在显微镜下清除血肿,血肿清除完毕彻底止血后缝合硬脑膜。血肿清除后脑组织仍明显肿胀或术前已怀疑脑疝者同期行去骨瓣减压术,血肿腔一般常规放置引流管,术后2 ~ 3 d拔除。血肿破入脑室者同时行一侧或双侧脑室外引流。严密缝合肌肉层和头皮各层。术后处理同内镜组。
5疗效及预后评价 患者手术前后血肿体积均由3D-Slicer软件精确测量得到,血肿清除率=(术前血肿量-术后血肿量)/术前血肿量×100%。比较两组手术时间、术中失血量、术后1周GCS评分和平均住院时间。患者术后6个月采用mRS评分随访作为预后指标。0分:完全没有症状;1分:尽管有症状,但无明显功能障碍;2分:轻度残疾,能照顾自己的事物;3分:中度残疾,但行走不需帮助;4分:重度残疾,不能独立行走;5分:严重残疾,卧床,大小便失禁;6分:死亡。
6统计学方法 全部数据采用SPSS21.0软件进行统计处理,计量资料比较采用成组t检验,等级资料和方差不齐的计量资料比较采用秩和检验,计数资料采用χ2检验;所有检验均为双侧假设检验,取检验水准α=0.05。
结 果
1一般资料比较 两组术前资料均无统计学差异。见表1。
表 1 高血压脑出血患者术前资料Tab. 1 Preoperative characteristics of hypertensive intracerebral hemorrhage patients ()
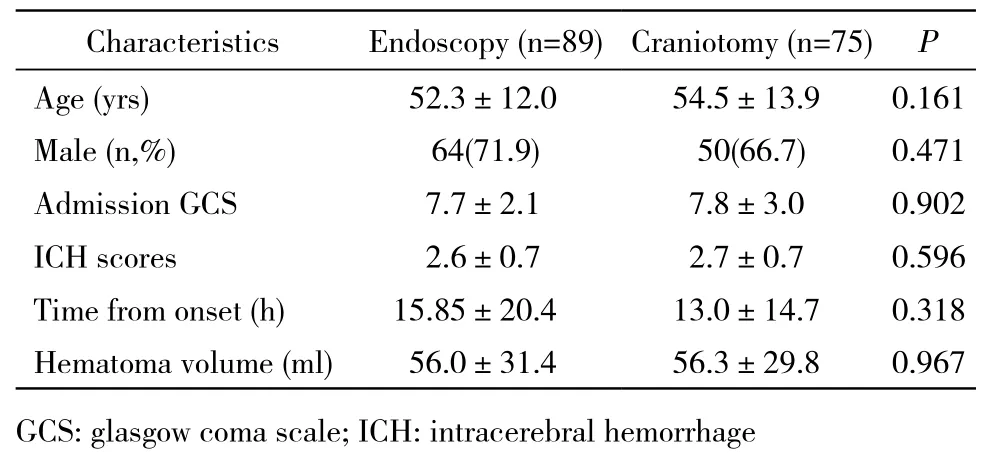
表 1 高血压脑出血患者术前资料Tab. 1 Preoperative characteristics of hypertensive intracerebral hemorrhage patients ()
2围术期指标比较 神经内镜手术血肿清除率明显高于传统开颅手术(Zc=4.622,P<0.01);内镜组手术时间短于开颅组(t=17.174,P<0.01);手术失血量,内镜组显著少于开颅组(t=7.218,P<0.01);术后1周GCS评分,内镜组明显高于开颅组(Zc=2.896,P<0.01);平均住院时间,内镜组住院时间(11.9±7.2) d,开颅组住院时间(13.3± 8.7) d,差异有统计学意义(Zc=2.301,P<0.05)。住院期间死亡情况,内镜组死亡6例,死亡率6.74%(6/89);开颅组死亡11例,死亡率14.67% (11/75),差异无统计学意义(χ2=2.751,P>0.05)。内镜组患者均无需同期行去骨瓣减压,开颅组有65.3%(49/75)患者同期行去骨瓣减压,差异有统计学意义(χ2=82.922,P<0.01)。见表2。
表 2 内镜组与开颅组围术期指标比较Tab. 2 Comparison of perioperative index between endoscopy group and craniotomy group ()
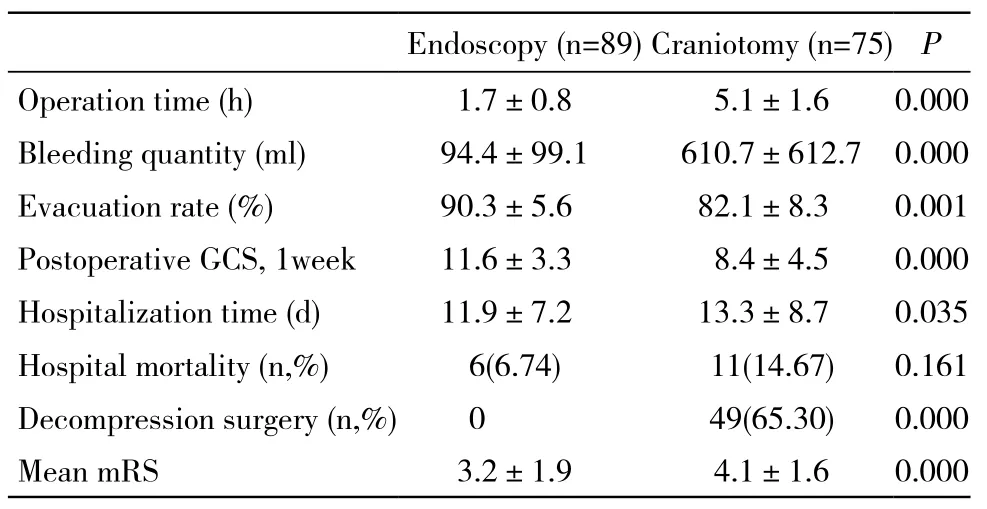
表 2 内镜组与开颅组围术期指标比较Tab. 2 Comparison of perioperative index between endoscopy group and craniotomy group ()
3随访结果 患者术后6个月随访,内镜组失访4例,开颅组失访6例。获得随访资料患者中,内镜组完全无症状5例,轻度症状12例,轻度残疾15例,中度残疾22例,重度残疾8例,植物状态8例,死亡15例;开颅组完全无症状2例,轻度症状2例,轻度残疾7例,中度残疾11例,重度残疾20例,植物状态9例,死亡18例。内镜组平均mRS评分3.2±1.9,开颅组平均mRS评分4.1±1.6,差异有统计学意义(Zc=3.366,P<0.01),内镜组患者预后优于开颅组。
讨 论
高血压脑出血是临床最常见的脑血管病之一,占我国急性脑血管病的20% ~ 30%[3],该病致残率、致死率高,给家庭和社会造成沉重经济负担。脑出血的治疗方法主要包括外科手术和内科保守治疗,目前尚缺乏一致性意见[6]。理论上,通过外科手术清除血肿不仅可以减轻血肿的占位效应、改善局部缺血,还可以减少血肿分解释放的各种毒性物质造成的间接伤害,进而可能提高患者的生存率和生存质量,改善患者的预后[7-8]。Auer等[9]的完全随机对照研究表明,采用神经内镜微创手术清除脑内血肿可以明显改善高血压脑出血患者的预后。美国心脏病协会指南也推荐脑出血发生后12 h内通过手术清除血肿,尤其是通过微创手段[10]。
目前,脑出血的手术治疗主要包括传统骨瓣开颅血肿清除术、钻孔血肿引流术、显微外科血肿清除术和神经内镜微创血肿清除术。经典骨瓣开颅血肿清除术对正常脑组织的暴露和牵拉程度重,损伤较大,脑压板长时间牵拉易导致脑组织局部缺血缺氧,手术时间长、失血多、创伤大,术后水肿反应重,加重神经功能缺失,影响患者预后;钻孔血肿引流术虽然损伤小,但血肿清除率低,术后需要反复向脑内注射尿激酶,一方面增加了颅内感染的风险,另一方面尿激酶本身对神经元和血管有损害作用,且手术不能在直视下彻底止血,增加了再出血的风险[11]。显微手术为了显露残余血肿往往需要对脑组织进行过度牵拉,增加了脑水肿、脑缺血等继发损害的风险[12]。
采用神经内镜微创手术清除血肿,皮肤切口仅3 ~ 4 cm,通过直径1 cm透明导引器迅速建立微创手术通道,在内镜直视下快速、彻底清除脑内血肿。透明内镜导引器便于术中随时确认导引器在血肿腔的位置,辨认血肿清除程度。本研究结果显示,神经内镜组血肿清除率明显高于开颅手术组,与国内外相关文献报道类似[13-16]。这主要得益于神经内镜宽阔的手术视野,通过0°和30°内镜,可获得深部血肿腔良好的照明与暴露,便于在直视下进行手术操作。通过单极电刀结合金属吸引器电传递,可以对深部的小出血灶进行止血,减少术后再出血发生,阻断血肿的多种继发性病理生理损害[17]。本研究应用医学图像分析软件3DSlicer计算血肿体积,避免了多田公式法产生的较大计算误差[18],血肿清除率结果准确可靠。
与传统开颅血肿清除手术相比,神经内镜血肿清除手术创伤小,对正常脑组织骚扰小,手术操作步骤简洁,大大缩短了手术时间,减少了手术中失血,无需输血,使神经内镜手术患者预后显著优于开颅手术患者。作为新近发展的手术技术,神经内镜操作相对较复杂,内镜手术病例数目仍较少,尚缺少多中心随机对照研究,对于已发生脑疝或预期发生脑疝的患者,仍建议开颅手术清除血肿并去骨瓣减压。相信随着神经内镜技术的不断完善和手术器械的不断发展,神经内镜微创手术会在脑出血治疗中发挥越来越大的作用。
1 Sacco S, Marini C, Toni D, et al. Incidence and 10-year survival of intracerebral hemorrhage in a population-based registry[J]. Stroke, 2009, 40(2): 394-399.
2 Feigin VL, Forouzanfar MH, Krishnamurthi R, et al. Global and regional burden of stroke during 1990-2010: findings from the Global Burden of Disease Study 2010[J]. Lancet, 2014, 383(9913):245-254.
3 Liu M, Wu B, Wang WZ, et al. Stroke in China: epidemiology,prevention, and management strategies[J]. Lancet Neurol, 2007,6(5): 456-464.
4 段继新,袁贤瑞.高血压脑出血的手术治疗进展[J].国际神经病学神经外科学杂志,2008,35(4):364-368.
5 Fedorov A, Beichel R, Kalpathy-Cramer J, et al. 3D slicer as an image computing platform for the quantitative imaging network[J]. Magn Reson Imaging, 2012, 30(9): 1323-1341.
6 Vespa PM, Martin N, Zuccarello M, et al. Surgical trials in intracerebral hemorrhage[J]. Stroke, 2013, 44(6, 1): S79-S82.
7 Jüttler E, Steiner T. Treatment and prevention of spontaneous intracerebral hemorrhage: comparison of EUSI and AHA/ASA recommendations[J]. Expert Rev Neurother, 2007, 7(10):1401-1416.
8 Li Y, Zhang H, Wang X, et al. Neuroendoscopic surgery versus external ventricular drainage alone or with intraventricular fibrinolysis for intraventricular hemorrhage secondary to spontaneous supratentorial hemorrhage: a systematic review and meta-analysis[J]. PLoS One, 2013, 8(11): e80599.
9 Auer LM, Deinsberger W, Niederkorn K, et al. Endoscopic surgery versus medical treatment for spontaneous intracerebral hematoma: a randomized study[J]. J Neurosurg, 1989, 70(4): 530-535.
10 Broderick J, Connolly S, Feldmann E, et al. Guidelines for the management of spontaneous intracerebral hemorrhage in adults:2007 update: a guideline from the American Heart Association/ American Stroke Association Stroke Council, High Blood Pressure Research Council, and the Quality of Care and Outcomes in Research Interdisciplinary Working Group[J]. Stroke, 2007, 38(6):2001-2023.
11 康湧,范益民.立体定向引导下的前额锁孔入路神经内镜血肿清除术治疗高血压脑出血[J].中西医结合心脑血管病杂志,2014,12(7):852-853.
12 朱广通, 黄辉, 胡志强, 等. 经外侧裂-岛叶入路神经内镜手术治疗基底节区脑出血[J]. 中华医学杂志, 2012, 92(47):3361-3363.
13 易明琪,张志钢.神经内镜手术治疗高血压脑出血[J].中国内镜杂志,2011,17(8):856-858.
14 黄毅,陈晓雷,黄建荣,等.幕上高血压脑出血神经内镜微创手术与开颅血肿清除术的疗效比较[J] .中国实用神经疾病杂志,2014,17(10):1-4.
15 Nagasaka T, Tsugeno M, Ikeda H, et al. Early recovery and better evacuation rate in neuroendoscopic surgery for spontaneous intracerebral hemorrhage using a multifunctional cannula:preliminary study in comparison with craniotomy[J]. J Stroke Cerebrovasc Dis, 2011, 20(3): 208-213.
16 Kuo LT, Chen CM, Li CH, et al. Early endoscope-assisted hematoma evacuation in patients with supratentorial intracerebral hemorrhage:case selection, surgical technique, and long-term results[J]. Neurosurg Focus, 2011, 30(4): E9.
17 陈祎招,徐如祥,赛力克,等.高血压脑出血神经内镜微创手术与开颅血肿清除术的临床比较分析[J].中国神经精神疾病杂志,2010,36(10):616-619.
18 Xu X, Chen X, Zhang J, et al. Comparison of the tada formula with software slicer: precise and low-cost method for volume assessment of intracerebral hematoma[J]. Stroke, 2014, 45(11): 3433-3435.
Endoscopic surgery with traditional craniotomy in management of hypertensive intracerebral hemorrhage: A comparative study
XU Xinghua, CHEN Xiaolei, LIU Lei, WU Chen, ZHANG Jun, XU Bainan
Department of Neurosurgery, Chinese PLA General Hospital, Beijing 100853, China
XU Bainan. Email: txiner@vip.sina.com
ObjectiveTo compare the effectiveness and prognosis of endoscopic evacuation with traditional craniotomy in patients with hypertensive intracerebral hemorrhage (HICH).MethodsA total of 164 consecutive patients with supratentorial hypertensive intracerebral hemorrhage admitted to the department of neurosurgery in our hospital from June 2009 to December 2013 were recruited into this study, and they were divided into endoscopy group (n=89) and craniotomy group (n=75) according to the surgical method. Clinical data about these patients were collected and comparisons of clinical outcome and long-term prognosis between these 2 groups were made.ResultsThere were no significant differences of preoperative data between these two groups (P>0.05). The evacuation rate of hematoma in endoscopy group (90.3%±5.6%) was significantly higher than that in craniotomy group (82.1%±8.3%) (P<0.01). The operation time was 1.7±0.8 h for endoscopy group and 5.1±1.6 h for craniotomy group (P<0.01). The average blood loss during operation was 94.4±99.1 ml for endoscopy group and 610.7±612.7 ml for craniotomy group (P<0.01). Mean GCS score a week after surgery was 11.6±3.3 for endoscopy group and 8.4±4.5 for craniotomy group (P<0.01). The average hospitalization time was 11.6±3.3 d for endoscopy group and 8.4±4.5 d for craniotomy group (P<0.05). The mean Modified Rankin Scales (mRS) of 6-month follow-up was 3.2±1.8 for endoscopy group and 4.1±1.6 for craniotomy group (P<0.05). Patients in endoscopy group got a better prognosis than patients in craniotomy group.ConclusionEndoscopic evacuation is a technically feasible, minimally invasive and highly efficient technique for the management of hypertensive intracerebral hemorrhage. Endoscopic surgery can improve the outcome and prognosis of patients with supratentorial hypertensive intracerebral hemorrhage.
hypertensive intracerebral hemorrhage; neuroendoscopy; minimally invasive neurosurgery
R 651.1
A
2095-5227(2015)04-0309-04
10.3969/j.issn.2095-5227.2015.04.003
时间:2015-01-08 10:33
http://www.cnki.net/kcms/detail/11.3275.R.20150108.1033.001.html
2014-11-13
国家自然科学基金项目(81171109)
Supported by the National Natural Science Foundation of China(81171109)
徐兴华,男,在读硕士。Email: Dr_xxh@126.com
许百男,男,主任,教授,博士生导师。Email: txiner@ vip.sina.com
