妊娠合并血小板减少症83例临床分析
2015-03-21肖西峰赵宏喜王晓红
肖西峰 姜 锋 赵宏喜 王晓红
第四军医大学唐都医院妇产科(西安710038)
妊娠合并血小板减少症83例临床分析
肖西峰 姜 锋 赵宏喜 王晓红
第四军医大学唐都医院妇产科(西安710038)
目的:探讨妊娠合并血小板减少症( PT) 的病因及临床特点、处理方法。方法:对83例PT患者的临床资料进行回顾性分析,比较不同水平血小板减少与剖宫产和产后出血的关系。结果:导致PT的主要原因是妊娠相关性血小板减少症(GT)61例(73.49%),其次子痫前期(PE)10例(12.05%),特发性血小板减少性紫癜(ITP) 7例(8.43%)。轻度和重度PT以妊娠相关性血小板减少症最为多见,重度主要见于特发性血小板减少性紫癜。结论:妊娠合并血小板减少症可导致产后出血,出血原因与患者自身血小板减少相关;临床应结合产妇的血小板计数水平和产科指征综合判断以决定分娩方式。
妊娠合并血小板减少症(Thrombocytopenia in pregnancy,PT) (定义为血小板<100×109/L)是目前产科较为常见的妊娠合并血液系统疾病[1],容易导致产妇产后出血,甚至是产妇脑出血及其他脏器出血;同时,新生儿颅内出血几率也有所增加。麻醉风险和手术风险都明显增大,对于孕产妇及新生儿具有潜在危害。因此,应针对妊娠合并血小板减少症及时对孕产妇进行诊断和治疗。该研究对我院83例妊娠合并血小板减少症患者的临床资料进行了回顾性分析,探讨了妊娠合并血小板减少症的发病相关因素以及临床诊治经验。
资料与方法
1 一般资料 选择2001年1月至2011年1月我院83例妊娠合并血小板减少症患者的临床资料进行回顾性分析。年龄18~39岁,平均年龄:27.54±1.6岁,孕周为30~41.3周,平均为36.6±4.3周。其中初产妇51例,经产妇32例。
2 方 法 患者既往无血小板减少病史,在妊娠中首次发现血小板计数<100×109/L,无临床症状,抗血小板抗体阴性,诊断为妊娠相关血小板减少症(GT )。入院后采患者静脉血利用血细胞自动分析仪对患者的血小板进行测定。当血小板计数<100×109/L,除外白血病、再生障碍性贫血、骨髓异常增生综合征等,定义为血小板减少。其中血小板计数≥50×109/L为轻度PT,(20~50)×109/L为中度PT,≤20×109/L为重度PT。产后出血为胎儿娩出后24h内阴道出血量超过500ml,或剖宫产术后24h内阴道出血量超过1000ml。
3 统计学方法 采用SPSS16.0统计学软件,计数资料采用x行列表×2检验,等级计数资料采用趋势χ2检验,检验水准α= 0.05。
结 果
1 血小板减少发生相关因素与血小板计数的关系 主要原因为妊娠相关性血小板减少症(Gestational thrombocytopenia,GT)61例(73.49%),其次子痫前期(Preeclampsia,PE) 10例(12.05%),特发性血小板减少性紫癜(Idiopathic thmmhocytopenia purpuya,ITP)7例(8.43%)。另外3例患者分别诊断为妊娠合并肝脏疾病(2例)、系统性红斑狼疮合并妊娠(1例),不明原因(2例)。轻度和重度以妊娠相关性血小板减少症最为多见,重度PT主要见于特发性血小板减少。妊娠合并血小板减少症发病原因与血小板计数的关系见表1。

表1 妊娠合并血小板减少症发病原因
2 血小板计数对妊娠结局的影响根据 血小板计数水平分层分析。83例妊娠合并血小板减少的患者中,阴道分娩26例 ,剖宫产57例(表2),共7例发生产后出血(8.43%),其中轻度PT 1例,出血量为630 ml;中度PT 2例,出血量分别为670、710ml; 重度PT 4例,出血量分别为970、1100、1170ml。重度PT患者的出血程度明显高于轻中度PT患者,见表2。
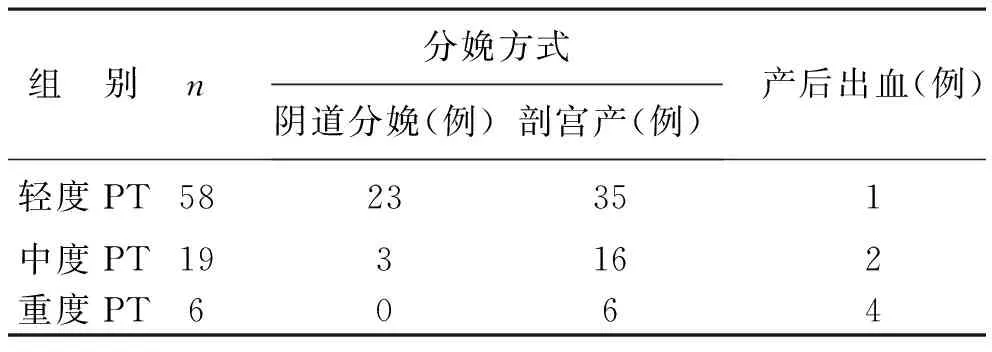
表2 83例妊娠合并血小板减少患者
讨 论
1 妊娠合并血小板减少症的相关因素分析 PT在临床上较常见,发生率约为6%左右[1]。引起PT的原因较多,最常见的包括GT、PE、ITP,少见的有再生障碍性贫血,系统性红斑狼疮,抗心磷脂抗体综合征,妊娠胆汁淤积症并发血小板减少,妊娠合并脂肪肝等[2]。本文病例中GT占73.49%,与文献报道相似。GT是一种高发病率的妊娠期特有的良性自限性病变,常见于孕晚期,抗血小板抗体阴性,可能原因为妊娠期间叶酸消耗增加导致血清中含量下降,影响血小板生长,其特点是补充叶酸可以纠正,临床表现为仅在妊娠期间出现血小板减少,分娩后血小板逐渐升高,大多在分娩后1月内血小板恢复正常水平。ITP是一种免疫性疾病,由于免疫因素引起血小板破坏增加,经常引起较严重的血小板减少。本文病例中ITP所致血小板减少占8.43%,高于文献报道。PE是导致血小板减少的另一常见原因,其机理可能为子痫前期血管痉挛引起血管内皮损伤,激活凝血,消耗过多血小板。大部分患者的血小板只是轻至中度减少,本文病例中PE致血小板减少占12.05%,低于文献报道。
2 妊娠合并血小板减少症的危害及分娩期管理 对于此类孕产妇,其主要危害产后出血风险,甚至危及产妇生命;对于围产儿,其危害性在于患儿易患同源性的免疫性血小板减少症,导致颅内出血等严重并发症,严重者可导致死亡。正常产妇产后出血发生率占分娩总数2%~3%,本研究中,妊娠合并血小板减少产后出血平均发生率为8.43%,与文献报道相近[3],明显高于正常分娩产后出血发生率。
本组资料及相关文献均提示,血小板计数与产后出血有明显相关性。血小板越低,产后出血风险越大。因此,做好围产期出血防控对于孕产妇及胎儿的安全具有重要意义。妊娠期血小板减少的妊娠期与分娩期管理要点包括[4]:①血小板减少孕妇在妊娠的任何时期,只要有出血倾向均需进行治疗;②综合文献报道以及我们的经验,血小板计数≥50×109/L为分娩的安全水平,如不足,可用包括皮质类固醇、静注人免疫球蛋白及血小板等方案进行综合治疗;③血小板计数<50×109/L者,分娩、手术或出血时应根据临床需要输注血小板;④关于分娩方式的选择:血小板计数≥50×109/L、凝血功能正常者,分娩方式首选阴道分娩;血小板<50×109/L并有出血倾向、或胎儿血小板<20×109/L、或有脾切除史者,临床推荐以剖宫产为宜。⑤多数文献认为阴道分娩及剖宫产新生儿出血并发症并无差别,可完全由产科因素决定合适的分娩方式[5,6]。
综上所述, 妊娠合并血小板减少症患者产后出血发病率以及出血量与血小板减少的病因和减少程度有关。临床应结合产妇的血小板计数水平和产科指征进行综合判断以决定适宜的分娩方式。
[1] Mc-Crae KR.Thrombocytopenia in pregnancy[J].Hematology Am Soc Hematol Educ Program,2010:397-402.
[2] British Committee for Standards in Haematology General Haematology Task Force.Guide lines for the investigation and management of idiopathic thrombocytopenic purpura in adults,children and in pregnancy[J].Br J Haematol,2003,120(4):574-596.
[3] 季 冰,李 芳,崔咏怡.妊娠合并血小板减少56例病因分析及围产期处理[J].广东医学,2009,30(8):1103-1104.
[4] 刘兴会,王晓东,邢爱耘.产科临床诊疗流程[M].北京:人民军医出版社,2010:l91-194.
[5] Myers B.Diagnosis and management of maternal thrombocytopenia In pregnancy[J].Br J Haematol,2012,158(1):3-15.
[6] Eunert C,Lim W,Crowther M,etal.The American Society of Hematology 2011 evidence-based practice guideline for immune thrombocytopenia[J].Blood,2011,117(16):4190-4207.
(收稿:2014-09-19)
妊娠/并发症 血小板减少
R714.25
A
10.3969/j.issn.1000-7377.2015.04.023
