前庭阵发症*
2015-03-17卢伟范凯慧孙淑萍
卢伟范凯慧孙淑萍
·继续教育园地·
前庭阵发症*
卢伟1范凯慧1孙淑萍1
前庭阵发症(vestibular paroxysmia,VP)又名致残性位置性眩晕(disabling positional vertigo,DPV),是引起眩晕的疾病之一,主要表现为短暂性的眩晕发作,可能是桥小脑角池段第Ⅷ颅神经根受到血管压迫所致,致病机制类似三叉神经痛(trigeminal neuralgia,TN)[1]。VP在头晕门诊中占3.2%~4%[2,3],发病率较良性阵发性位置性眩晕(benign paroxysmal positional vertigo,BPPV)、偏头痛性眩晕、梅尼埃病、前庭神经炎等常见眩晕疾病低,但因其临床症状与以上疾病较为相似,容易误诊误治,有报道经治疗有效而确诊的VP患者中73%曾被诊断为梅尼埃病[4]。国外早在1975年就有VP相关报告[1],而国内相关研究较少[5~12]。目前,对VP的发病机制、临床表现、辅助检查及治疗仍有较多争议,正确认识VP对于眩晕的诊断、鉴别诊断及治疗有重要意义。
1 VP的流行病学
目前,国内尚无VP的流行病学资料。有报道显示,在18~79岁的成年人中,眩晕的终生患病率约为7%[13];Brandt等[2]报道VP在头晕专病门诊中占3.2%;Hufner等[3]报道VP约占头晕门诊的4%。上述报道既包括确定的VP、可能的VP,还包括可疑的VP。
2 VP的发病机制
2.1 外周假说 Jannetta[14]推测VP的发病机制与TN类似,系血管压迫神经(neurovascular compression,NVC)后,使局部神经脱髓鞘,产生异位冲动,相邻神经纤维间产生短路或假突触形成,致使动作电位在相邻神经间过度传递,神经冲动过度释放,引起眩晕症状。Sirikci[15]认为血管压迫颅神经可能是由于随着年龄的增长,动脉硬化使血管壁变得越来越厚,逐渐变僵硬,或是由于年龄的增长,脑脊液总量增加以及脑萎缩使得颅神经更加伸展,导致先前分离的血管与神经发生接触。Jannetta[16]发现许多年轻人无大脑沉降或动脉延长的迹象却有TN和偏侧半面痉挛(hemifacial spasm,HFS)的典型症状,通过受累神经的血管减压,症状也可以完全缓解;但Moller[17]认为NVC非常常见,很多正常人既无症状也无体征,检查时也发现有NVC,提示这可能是桥小脑角正常解剖的一部分,不能仅凭NVC来诊断前庭阵发症。
2.2 中枢假说 有学者[18]认为血管神经之间的接触只有发生在颅神经根进入脑干区才会引起显著的临床症状,但很多学者[19,20]发现,在三叉神经和面神经与血管走行密切的个体中,大约70%的人无任何症状。研究提示,以结构性能稳定性差为特点的中枢段颅神经的血管压迫与临床症状有关[21],只有极少数颅神经的颅外段受压后能引起症状[22];这些学者认为,病变部位在颅神经核内,因为病损的存在,导致兴奋性增加或者丘脑-皮质投射水平或皮质水平功能障碍使传出抑制减弱,从而引起了临床症状。不同个体的颅神经的中枢段长度不同[23],其中枢段的长度与相关的微血管压迫综合征的发病率相关[21],由于前庭耳蜗神经的中枢段是所有颅神经中最长的,所以前庭耳蜗神经压迫综合征的发病率应该是所有NVC综合征中最高的,估计在8/10万~9/10万之间[21]。
关于VP的病理生理机制,“外周假说”和“中枢假说”孰对孰错,仍有争议。Adams[24]甚至推断NVC与患者的症状毫无关联。总体来说,“双重病理学说”可能是对各种概念、争论最好的解答。外周的NVC似乎是定义NVC综合征各种症状的必要因素,中枢病理改变造成中枢神经核内兴奋性过高或对颅神经核抑制投射的减少似乎对发病也必不可少。此外,单纯的血管神经接触并不足以诱发疾病,
一些未知的因素可能改变了膜电位或隐藏了神经的损伤[17]。动物实验已经表明,长时间神经直接压迫或血管神经压迫造成的缺血,均可导致神经轴突去极化及传导受阻[25];短时间机械压迫造成的局部神经缺血去极化可以诱发异位放电[26];这两种机制均很好地解释了发生在同一根神经内的兴奋性过高和兴奋性过低的现象[27]。
3 临床表现
患者的症状主要与受累神经有关。第Ⅷ颅神经分为前庭上、前庭下及蜗神经,第Ⅶ颅神经在内听道及桥小脑角池段与其伴行,血管压迫累及前庭神经时,临床表现主要为眩晕发作;累及耳蜗神经时可引起耳鸣、听力下降、听觉过敏等;两者均受累时,可同时出现前庭和耳蜗症状[3,14];面神经受压时,可伴发同侧面肌抽搐。
Moller等[28]研究发现,DPV患者最常见的症状是旋转性眩晕或头晕,在特定头位时加重,增加体力活动后加重,卧床休息后症状减轻或消失。常用的前庭抑制剂(如美克洛嗪、茶苯海明、东莨菪碱等)效果轻微或无效。除此之外,许多患者还有听神经和/或相邻颅神经受累症状,如搏动性耳鸣、间断耳部锐痛及一侧眼周轻度抽搐。Hufner等[3]研究发现,VP的主要表现为反复眩晕发作,常伴有平衡障碍及恶心、呕吐,眩晕常于静息时发作,亦可于转头、转身时发作,发作频率不等,最多每天可达数百次,每次发作持续数秒至数分钟;随着病程的延长,眩晕发作的持续时间趋于延长,而且听力亦趋于受累,表现为耳鸣及听力下降,少数仅压迫蜗神经时,甚至仅表现为发作性耳鸣或听力下降而无眩晕症状;亦有患者由于听神经血管交叉压迫导致类似打字机工作样耳鸣[29]。
4 辅助检查
纯音听阈测试、前庭双温试验对于VP既不敏感也无特异性。在发作间歇期,常规神经系统检查(动眼及第Ⅶ颅神经)往往无阳性发现[3],随着病情的发展,渐渐出现患侧感音神经性聋及水平半规管功能减退。
脑干听觉诱发电位(brainstem auditory evoked potential,BAEP)是一项听觉传导通路受损较为敏感的客观指标,能反映外周听觉通路及脑干的功能状态,任何直接、间接影响脑干听觉传导通路功能的因素都可使BAEP发生相应的改变,往往在听觉通路轻微受损而临床无症状和体征时,BAEP已有改变。Moller[30]发现大部分DPV患者会出现患侧Ⅰ-Ⅲ波间期延长;Moller[31]和Schwaber[32]指出,由于神经压迫导致听力下降的血管通常发生在听神经的脑池段,它会造成波Ⅱ潜伏期的延长和所有后续波潜伏期的延长;李艳成等[8]对51例VP患者的BAEP结果进行回顾性分析,发现异常者40例,异常表现以Ⅰ-Ⅲ波间期延长为主,且以男性更多见;病程越长,蜗神经越易受累。Hatayama[33]认为,Ⅰ-Ⅲ波间期延长越明显,越提示蜗神经损害的不可逆性。
3分钟过度换气试验(hyperventilation,HV)可在70%的患者中诱发一过性眼震[3],HV所诱发的眼震并不是VP发作的表现,而是提示受压前庭神经易激惹,并非VP所特有,亦可见于其它破坏前庭神经髓鞘的疾病,如前庭神经鞘瘤[3]。在正常人中,HV不诱发眼震[34]。
CT对于VP的诊断既不敏感也不特异,Ryu[35]对43例可疑NVC的患者行统计学分析指出,后颅窝气脑池摄影术(air CT)对观察内听道周围的血管袢有帮助,但是不能确诊NVC,因为手术中发现,有些患者内听道周围有血管袢,但这些血管袢并不压迫第Ⅷ颅神经。
MRI检查对于VP的敏感性较高,通常采用三维稳态干扰序列(constructive interference in steady state,CISS)。NVC定义为在MRI上血管与神经之间无脑脊液影像(图1)[36];Peker等[36]研究指出高磁场MRI较低磁场MRI显示NVC效果更佳,MRI扫描不但能明确血管神经之间有无压迫,还能明确受累神经及致病血管。Best等[37]分别对20例VP患者和20例TN患者行1.5 T MRI(CISS+ MRA),结果发现20例有临床症状的VP患者中NVC敏感性为100%,特异性65%;但是因TN组患者未行耳蜗前庭功能检查,不能确定在TN组中,一些有颅神经NVC“假阳性”的患者是否有前庭耳蜗功能的相应改变,因此其特异度应该略高于65%。此外还发现,VP可以由任何类型、大小的血管压迫脑池段长度超过10 mm的第Ⅷ颅神经造成的NVC而引起,这些压迫75%为小脑前下动脉,椎动脉占10%,小脑后下动脉占5%,另外10%为静脉。李艳成等[5]对51例VP患者行1.5T MRI三维稳态进动快速成像序列(3D-FIESTA)检查,发现VP患者血管神经交互压迫(neurovascular cross -compression,NVCC)的发生率较高,最常见的为单侧NVCC型的前庭蜗神经与小脑前下动脉交互压迫;但VP组中17.6%患者无NVCC,考虑可能为3D-FIESTA序列在软组织间缺乏对比,不能显示周围无脑脊液存在的神经,对于某些较窄的内听道神经轮廓显示不够清晰准确[38],不能排除其他软组织压迫前庭蜗神经。值得注意的是,不能仅依据
NVCC即诊断VP,因为血管神经相互接触是常见的,正常人亦可以有NVCC[39]。对于怀疑VP的患者,MRI可以排除没有NVC的病例;还能排除其他需要鉴别的疾病;对于神经生理学与临床结果相矛盾的病例,可以帮助确定患病侧别[37]。
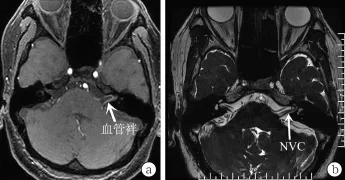
图1 轴位MRI中NVC
5 诊断标准
Brandt等[40](1994年)提出VP的诊断标准:①短暂或反复出现的眩晕,持续几秒至几分钟;②特殊的头部位置或头位改变可诱发眩晕;③可伴有持续性或发作间期的耳鸣或听觉过敏;④神经生理学检查可发现听觉或前庭功能减退;⑤抗癫痫药治疗(如卡马西平)有效。Hufner等[3](2008年)在Brandt提出的诊断标准的基础上做了修订,确定VP的诊断标准:至少5次眩晕发作,且患者满足以下A~E:A.持续数秒至数分钟的短暂眩晕发作;单次发作可自行缓解。B.以下一种或几种情况下能诱发眩晕发作:①静息状态;②特定头位/体位(非BPPV体位);③头位/体位改变(非BPPV体位)。C.发作时有以下一种或几种特征:①无伴随症状;②站姿不稳;③步态不稳;④单侧耳鸣;⑤单侧耳内或耳周闷压/麻木;⑥单侧听力下降。D.符合以下一种或几种附加标准:①MRI提示NVCC(CISS序列);②过度换气试验诱发ENG可记录的眼震;③ENG随访发现前庭功能障碍逐渐加重;④抗癫痫药物治疗有效。E.排除其他疾病或上述症状不能用其他疾病解释。可能的VP的诊断标准:至少5次发作;满足标准A;符合B~E中至少3条。
6 鉴别诊断
VP须与其它引起眩晕的疾病鉴别。BPPV通常在一定头位下才会出现短暂的眩晕发作,通常持续15~60秒,眩晕发作间期通常无症状,且无其它耳部症状,体位诱发试验阳性。梅尼埃病表现为发作性眩晕、波动性听力下降,伴患侧耳鸣、耳闷,眩晕持续数小时至24小时。偏头痛性眩晕多表现为不同于BPPV的位置性眩晕,由运动的视觉场景引发的视觉性眩晕是偏头痛性眩晕的典型表现;眩晕持续数秒至数小时,甚至数天;发作时常伴有眼前闪光、暗点、视野缺损、恐声、畏光、偏侧头痛等[41]。前庭神经炎多为超过24小时的持续性眩晕,患侧前庭功能丧失或严重下降。后循环缺血引起的头晕通常伴随有其它颅神经症状,多见于伴随有糖尿病、高血压、吸烟、高胆固醇血症和外周血管病的老年患者[]。
7 治疗
首选药物为卡马西平[3,40,43,44],初始剂量为每次100~200 mg,每天三次[40],或者200~600 mg/d[44]。对于卡马西平不耐受的患者可以选用奥卡西平,也可选用加巴喷汀、丙戊酸或苯妥英钠[44]。卡马西平和奥卡西平的平均最大剂量分别为600 mg/d和900 mg/d[43]。Hufner[3]的研究中,药物剂量相对较大,卡马西平为100~1 000 mg/d或者奥卡西平300~1 500 mg/d,还有1例患者应用了30 mg的巴氯芬。应用这些药物后,患者的眩晕发作频率降低到治疗前的10%(在发作频率的控制上卡马西平较奥卡西平差,分别为12.05%和3.19%),发作强度降低到15.07%,发作持续时间降低到10.81%,且没有明显副作用。陈瑛等[6]对20例VP患者应用卡马西平(0.1 g/次,3次/日)治疗1个月后,患者的症状即有明显改善,随后的2个月疗效无明显改变,提示使用时间延长对眩晕发作频率及发作程度无显著影响,其中产生不良反应的3例(15%)均反应轻微,不适感逐渐消失,不影响治疗。奥卡西平对VP治疗的随机双盲、安慰剂对照试验正在进行中[43]。
对于药物治疗效果不佳者或有药物禁忌且症状较重者,可以选择手术治疗[45]。McCabe等[46]对8例有DPV症状的患者行前庭神经切断术,随访3个月~7年,有7例患者症状缓解,1例手术失败的患者在疾病复发前症状控制良好,再次行后颅窝探查发现血管袢压迫了传入神经的残留部分,行第Ⅷ颅神经完全切断后症状缓解。Moller等[31]对207例DPV患者行显微血管减压术(microvascular decompression,MVD),结果显示MVD是治疗DPV患者的有效办法。MVD治疗VP患者眩晕的成功率与治疗TN、HFS相仿,可达到80%以上[47]。Moller等[28]建议早期行MVD,因为随着眩晕病史的延长,患者的听力及BAEP亦更加趋于受累,而且一旦听力受累,行MVD并不能使患者的听力改善;因此,为避免前庭功能及听力的永久性损害,一旦发现受累神经与血管交互压迫,就应该尽早行MVD。Ryu等[35]也持相同观点。截止到2008年
世界范围内20组病例报告,共545例第Ⅷ颅神经NVC行MVD的患者,其中有耳鸣症状者241例,眩晕269例,耳鸣合并眩晕34例,感音性神经性聋1例;眩晕疗效佳者75%~100%,平均80%(242/302);而耳鸣疗效佳者为27.8%~100%,平均62. 4%(171/274);术前听力障碍223例,其中49例(22%)术后听力改善;545例中无1例手术死亡,34例(6.2%)术后出现听力障碍或听力障碍加重[48]。
8 小结
眩晕患者症状各异,在诊断及鉴别诊断中,应排除VP的可能性。对于怀疑VP而不能行颅脑MRI(体内有金属植入物)的患者,以及偏远地区没有条件行MRI检查的可疑VP患者,甚至难治性耳鸣、耳痛、听觉过敏患者,可以试用小剂量卡马西平进行治疗。
1 Jannetta PJ.Neurovascular cross-compression in patients with hyperactive dysfunction symptoms of the eighth cranial nerve[J].Surg Forum,1975,26:467.
2 Brandt T.Migraine and vertigo:classification,clinical features,and special treatment considerations[J].Headache Currents,2006,3:1219.
3 Hufner K,Barresi D,Glaser M,et al.Vestibular paroxysmia:diagnostic features and medical treatment[J].Neurology,2008,71:1006.
4 Moller MB.Controversy in Meniere's disease:results of microvascular decompression of the eighth nerve[J].Am J Otol,1988,9:60.
5 李艳成,徐瑾,贺琦,等.前庭阵发症的影像学特点[J].临床神经病学杂志,2013,26:63.
6 陈瑛,赵忠新,庄建华,等.卡马西平治疗前庭阵发症的疗效观察[J].中风与神经疾病杂志,2011,28:242.
7 漆君,楼敏,刘建仁,等.表现为前庭阵发症的椎基底动脉延长扩张症1例[J].中国神经精神疾病杂志,2012,38:366.
8 李艳成,徐瑾,陈瑛,等.前庭阵发症脑干听觉诱发电位的特点[J].临床神经病学杂志,2012,25:57.
9 李建辉.卡马西平联合敏使朗治疗前庭阵发症的疗效观察[J].中国伤残医学,2013(10):41.
10 李楠.未引起重视的头晕的临床研究进展[J].国际神经病学神经外科学杂志,2010,37:538.
11 李艳成,黄流清,赵忠新,等.前庭阵发症51例患者临床特征分析[J].中华神经科杂志,2013,46:168.
12 何兰英,董为伟,黄文,等.周围前庭阵发症七例的临床与影像学分析[J].中华医学杂志,2009,89:909.
13 Neuhauser HK,Radtke A,Von BM,et al.Burden of dizziness and vertigo in the community[J].Arch Intern Med,2008,168:2118.
14 Jannetta PJ,Moller MB,Moller AR.Disabling positional vertigo[J].N Engl J Med,1984,310:1700.
15 Sirikci A,Bayazit Y,Ozer E,et al.Magnetic resonance imaging based classification of anatomic relationship between the cochleovestibular nerve and anterior inferior cerebellar artery in patients with non-specific neuro-otologic symptoms[J]. Surg Radiol Anat,2005,27:531.
16 Jannetta PJ.Hemifacial spasm:treatment by posterior fossa surgery[J].J Neurol Neurosurg Psychiatry,1983,46:465.
17 Moller AR.Vascular compression of cranial nerves:II:pathophysiology[J].Neurol Res,1999,21:439.
18 Jannetta PJ,Abbasy M,Maroon JC,et al.Etiology and definitive microsurgical treatment of hemifacial spasm.Operative techniques and results in 47 patients[J].J Neurosurg,1977,47:321.
19 Matsushima T,Inoue T,Fukui M.Arteries in contact with the cisternal portion of the facial nerve in autopsy cases:microsurgical anatomy for neurovascular decompression surgery of hemifacial spasm[J].Surg Neurol,1990,34:87.
20 Hamlyn PJ,King TT.Neurovascular compression in trigeminal neuralgia:a clinical and anatomical study[J].J Neurosurg,1992,76:948.
21 De Ridder D,Moller A,Verlooy J,et al.Is the root entry/exit zone important in microvascular compression syndromes[J].Neurosurgery,2002,51:427.
22 Ryu H,Yamamoto S,Sugiyama K,et al.Hemifacial spasm caused by vascular compression of the distal portion of the facial nerve.Report of seven cases[J].J Neurosurg,1998,88:605.
23 Lang J.Anatomy,length and blood vessel relations of“central”and“peripheral”paths of intracisternal cranial nerves[J].Zentralbl Neurochir,1981,43:217258.
24 Adams CB.Microvascular compression:an alternative view and hypothesis[J].J Neurosurg,1989,70:1.
25 Dahlin LB.Effects of nerve compression or ischaemia on conduction properties of myelinated and nonmyelinated nerve fibres.An experimental study in the rabbit common peroneal nerve[J].Acta physiologica scandinavica,1989,136:97105.
26 Sugawara O,Atsuta Y,Iwahara T,et al.The effects of mechanical compression and hypoxia on nerve root and dorsal root ganglia.An analysis of ectopic firing using an in vitro model[J].Spine(Phila Pa 1976),1996,21:2089.
27 Tang CT,Baidya NB,Ammirati M.Endoscope-assisted neurovascular decompression of the trigeminal nerve:a cadaveric study[J].Neurosurg Rev,2013,36:403.
28 Moller MB,Moller AR,Jannetta PJ,et al.Diagnosis and surgical treatment of disabling positional vertigo[J].J Neurosurg,1986,64:21.
29 Levine RA.Typewriter tinnitus:a carbamazepine-responsive syndrome related to auditory nerve vascular compression[J].ORL J Otorhinolaryngol Relat Spec,2006,68:43.
30 Moller MB.Results of microvascular decompression of the eighth nerve as treatment for disabling positional vertigo[J]. Ann Otol Rhinol Laryngol,1990,99(9 Pt 1):724.
31 Moller MB,Moller AR,Jannetta PJ,et al.Microvascular decompression of the eighth nerve in patients with disabling positional vertigo:selection criteria and operative results in 207 patients[J].Acta Neurochir(Wien),1993,125:75.
32 Schwaber MK,Hall JW.Cochleovestibular nerve compression syndrome.I.Clinical features and audiovestibular find-
ings[J].Laryngoscope,1992,102:1020.
33 Hatayama T,Sekiya T,Suzuki S,et al.Effect of compression on the cochlear nerve:a short-and long-term electrophysiological and histological study[J].Neurol Res,1999,21:599.
34 Modugno GC,Marcellini S,Pirodda A,et al.The influence of hyperventilation on caloric and optokinetic responses in normal and pathological subjects[J].Adv Otorhinolaryngol,1988,42:108.
35 Ryu H,Yamamoto S,Sugiyama K,et al.Neurovascular compression syndrome of the eighth cranial nerve.What are the most reliable diagnostic signs[J].Acta Neurochir(Wien),1998,140:1279.
36 Peker S,Dincer A,Necmettin PM.Vascular compression of the trigeminal nerve is a frequent finding in asymptomatic individuals:3-T MR imaging of 200 trigeminal nerves using 3D CISS sequences[J].Acta Neurochir(Wien),2009,151:1081.
37 Best C,Gawehn J,Kramer HH,et al.MRIand neurophysiology in vestibular paroxysmia:contradiction and correlation[J].J Neurol Neurosurg Psychiatry,2013,84:1349.
38 Glastonbury CM,Davidson HC,Harnsberger HR,et al.Imaging findings of cochlear nerve deficiency[J].AJNR Am J Neuroradiol,2002,23:635.
39 Ouaknine GE,Robert F,Molina-Negro P,et al.Geniculate neuralgia and audio-vestibular disturbances due to compression of the intermediate and eighth nerves by the postero -inferior cerebellar artery[J].Surg Neurol,1980,13:147.
40 Brandt T,Dieterich M.Vestibular paroxysmia:vascular compression of the eighth nerve[J].Lancet,1994,343:798.
41 刘洪宇.偏头痛性眩晕[J].听力学及言语疾病杂志,2012,20:394.
42 Brackmann DE,Kesser BW,Day JD.Microvascular decompression of the vestibulocochlear nerve for disabling positional vertigo:the House Ear Clinic experience[J].Otol Neurotol,2001,22:882.
43 Brandt T,Zwergal A,Strupp M.Medical treatment of vestibular disorders[J].Expert Opin Pharmacother,2009,10:1537.
44 Brandt T,Huppert T,Hufner K,et al.Long-term course and relapses of vestibular and balance disorders[J].Restor Neurol Neurosci,2010,28:69.
45 Reuter W,Fetter M,Albert FK.[Vestibular paroxysmia.A rare but important differential diagnosis][J].HNO,2008,56:421.
46 McCabe BF,Harker LA.Vascular loop as a cause of vertigo[J].Ann Otol Rhinol Laryngol,1983,92(6 Pt 1):542.
47 Moller MB,Moller AR.Vascular compression syndrome of the eighth nerve.Clinical correlations and surgical findings[J].Neurol Clin,1990,8:421.
48 于炎冰,张黎.显微血管减压术与颅神经疾病[J].中华神经外科疾病研究杂志,2011,10:97.
(2014-08-06收稿)
(本文编辑 周涛)
10.3969/j.issn.1006-7299.2015.03.032
时间:2015-3-3 14:38
R764.03
A
1006-7299(2015)03-0330-05
* 人力资源和社会保障部留学归国人员科技活动择优资助项目(国人社厅2008-86号)、河南省医学科技攻关计划(200903044)和河南省医学科技攻关计划(201303049)联合资助
1 郑州大学第一附属医院耳科(郑州 450052)
卢伟(Email:luweimd@hotmail.com)
网络出版地址:http://www.cnki.net/kcms/detail/42.1391.R.20150303.1438.002.html
