腓骨切除及胫腓骨联合固定术后的踝关节稳定性
2015-03-14卢巍,陈春,蒋振东等
腓骨切除及胫腓骨联合固定术后的踝关节稳定性
卢巍1,陈春2,蒋振东1,胡晓芳1,杨琳1
(1.遵义医学院珠海校区 人体解剖学教研室,广东 珠海519041;2.温州医科大学附属第一医院骨科,浙江 温州325000)
[摘要]目的 探讨腓骨切除及胫腓骨联合固定术后的踝关节稳定性,为临床上腓骨切除的位置及是否进行胫腓骨联合固定术提供理论依据。方法 选取6例无损伤和结构畸形的新鲜成年人下肢标本。在不同位置行腓骨切除术,测量腓骨切除术及腓骨切除术并行胫腓骨联合固定术后踝关节的稳定性。结果 踝关节的稳定性与腓骨切除的位置及长度密切相关,切除的位置离踝关节越近,切除的长度越长,踝关节的稳定性越差。胫腓骨联合固定术提高踝关节的稳定性,特别是位于腓骨下段水平切除组,手术前后踝关节稳定性有显著性差异。结论 当腓骨切除长度增加时,腓骨远端(外踝)的相对位置易发生变化,应尽可能考虑在胫腓骨远端实施胫腓骨联合固定术,维持踝关节的稳定。
[关键词]腓骨切除;胫腓骨联合固定术;踝关节;稳定性;踝关节位移
腓骨是用于成人骨重建最常用的骨。由于其长度合适,有血管蒂,易于取材,使其成为骨重建移植物的最理想选择。一些其他的情况也会实施腓骨切除,比如肿瘤、非先天性的复杂骨折或腓骨发育不全。腓骨取材也会有一些副作用,比如供体部位疼痛、感觉丧失、以及在某些情况下踝关节不稳定[1-3]。通常认为踝关节不稳定与腓骨的长度和取材的部位相关。生物力学研究还没有腓骨长度与踝关节稳定性的关系的相关数据,以及是否胫腓骨骨干变形有关。我们对尸体标本进行了生物力学分析,评估各级腓骨的切除术后的不稳定和踝关节的固定是否可以减轻切除造成的不稳定。本研究可能为腓骨用于移植的最优切除长度提供生物力学依据,也为此情况下脚踝的远端固定建立指导方针,防止出现二次脚踝骨关节炎。
1材料与方法
1.1实验材料以新鲜成人下肢标本为研究对象,无外伤及结构畸形,男性标本3具,年龄35~52岁,左右两侧每侧3例共6例下肢标本(本实验标本由遵义医学院珠海校区人体解剖学教研室提供),从膝关节处离断,保留小腿与足部皮肤、肌肉等软组织即可,采用牙托粉和牙托水包埋固定小腿胫骨平台,制备成小腿-足踝关节标本模型。
1.2实验仪器三维激光扫描仪(Model 2 000, 3D Digital Corporation, USA),点云密度512×1 000,分辨率0.5 mm,精度0.2 mm;Geomagic 8.0软件(Geomagic Studio,USA);Bose材料试验机(ELF-3510AT,Bose,Inc., USA)。
1.3实验分组从腓骨头下端至外踝下端上方6 cm处止,腓骨长度为(24.78±2.28)cm,将要切除的腓骨等分为3段:近段1/3段、中段1/3段和远段1/3段。此6例标本依次行近段1/3切除术、上中段2/3腓骨切除术、上中段2/3腓骨切除行胫腓骨联合固定术、全段腓骨切除术、全段腓骨切除行胫腓骨联合固定术。因为在预实验时显示行近段1/3切除术后,与正常组相比踝关节在前/后方向的相对位移稍微增大,而在上/下、内/外3个方向的相对位移基本上没有变化,可能是由于腓骨切除较短且位置较高,其稳定性较好,所以此组不实施胫腓骨联合固定术。根据腓骨切除状态及长度分为6组:正常(N)组、近段1/3腓骨切除组(A)、上中段2/3腓骨切除组(B1)、上中段2/3腓骨切除行胫腓骨联合固定术组(B2)、全段腓骨切除组(C1)、全段腓骨切除行胫腓骨联合固定术后组(C2)。依次采集6侧标本在6种状态下踝关节在前/后、上/下、内/外3个方向的相对位移。
1.4腓骨切除及胫腓骨固定术
1.4.1腓骨切除于试验前4~6 h取出制备好的小腿-足踝关节标本, 室温解冻。每具标本首先完成腓骨完整状态(N)测试。标定好各段腓骨切除的起止位置。取小腿外侧切口,逐层切开皮肤、皮下筋膜,钝性分离腓骨长、短肌后暴露腓骨,剥离段腓骨表面骨膜,采用线锯切除预切除段腓骨,逐层缝合。取出腓骨段长度测量其长度。在加载测试前,对6例标本内、外踝骨性突出部位进行标定,采用三维激光扫描记录内、外踝的初始位置。
1.4.2胫腓联合固定术钝性分离胫腓骨间膜及软组织,剥离胫骨骨膜,测量腓骨切除下端平面胫腓骨骨间距离,在已切下的腓骨中切取合适长度腓骨骨块,将腓骨骨块植入的胫腓骨之间。从外向内行胫腓联合固定术:从腓骨打入骨皮质螺丝钉(长度:4.5~6.0 cm)、依次穿透植骨块到达对侧胫骨骨皮质。完成固定术后,逐层缝合。
将已标定的标本置于材料试验机上。在足底放置水平板,模拟足站立相状态,保持踝关节在加载过程始终处于中立位(见图1)。首先对内、外踝骨性突出位置进行初始标定,然后以50 N/s的速度逐渐加载至700 N,保持50 s,再记录内、外踝的上下、前后、内外位移值。采用三维激光扫描仪对标本进行扫描成像。扫描所得的数据文件通过Geomagic 8.0软件进行图像配准与测算(见图2),同样的加载模式在每具标本上进行。

A:近段1/3腓骨切除组(A组);B: 上中段2/3腓骨切除组(B组);C: 全段腓骨切除组(C组)。图1 各组手术后踝关节标本侧面观

A:加载前的扫描图像;B:加载后的扫描图像;C:配准后的图像。图2 Geomagic Studio 8.0分析界面
1.5统计学处理不同水平腓骨切除重复加载3次,同时进行扫描,实验数据取3次扫描数据的均值,①比较正常组与各腓骨切除状态下的内、外踝位移值;②不同水平腓骨切除组之间的内、外踝位移值;③腓骨切除状态与相应胫腓骨联合固定术后各组之间的数据比较。数据使用SPSS 13.0进行分类,统计方法采取多样本定量数据重复测量的方差分析[4],多重比较采用LSD方法,P<0.05表示具有统计学意义。
2结果
2.1内、外踝在前/后方向的相对位移与正常组相比,不同水平腓骨切除组,内、外踝在上/下位移显著大于前/后和内/外位移。在不同水平腓骨切除实验组,内、外踝在前/后方向的相对位移存在显著性差异(F=25.434,P=0.002)。A、B1、C1与N组相比较有显著差异(P<0.05),说明腓骨切除后内、外踝在前/后方向的相对位移发生改变。行胫腓骨联合固定术后,B2与B1,C2与C1相比较有显著性差异,内外踝前/后方向的相对位移显著减小,说明胫腓骨联合固定术对维持踝关节前/后方向的稳定性有较好效果。B2和N组之间有显著差异,C2和N组之间无显著差异,说明在腓骨下端切除后行胫腓骨联合固定术的效果较好,能使前/后方向的相对位移恢复到接近正常组的水平。
2.2内、外踝在上/下方向的相对位移在不同水平腓骨切除实验组,内、外踝在上/下方向的相对位移存在显著性差异(F=4.203,P=0.007)。A与N组相比较无显著差异,B1、C1与N组相比较有显著差异(P<0.05)。行胫腓骨联合固定术后,B2与B1,C2与C1相比较有显著性差异,内外踝上/下方向的相对位移显著减小,说明胫腓骨联合固定术对维持踝关节上/下方向的稳定性有较好效果,B2、C2与N相比无显著性差异,说明行胫腓骨联合固定术能使踝关节的上/下方向的位移恢复到接近正常组的水平。
2.3内、外踝在内/外方向的相对位移与正常组相比,不同水平腓骨切除组的内/外位移变化最小。在不同水平腓骨切除实验组内、外踝在内/外方向的相对位移差异不明显(F=1.947,P=0.200)。A与N组相比较无显著差异,B1、C1与N组相比较有显著差异,说明A组时对内、外踝在内/外方向的相对位移影响不大,B1、C1组有一定影响。行胫腓骨联合固定术后,B2与B1,C2与C1相比较有显著性差异,说明行胫腓骨联合固定术对维持踝关节内/外方向的稳定性有较好效果,B2、C2与N相比无显著性差异,说明行胫腓骨联合固定术使踝关节的内/外方向的位移恢复到接近正常组的水平。
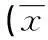

腓骨切除状态内踝与外踝的相对位移值前/后上/下内/外统计检验FPN(正常组)0.37±0.040.47±0.060.36±0.089.3550.005A(近段1/3腓骨切除组)0.87±0.900.49±0.510.46±0.545.5200.024B1(上中段2/3腓骨切除组)-1.96±0.67**-1.59±0.74**0.89±0.5540.1280.001B2(B1行胫腓骨联合固定术组)-0.83±0.33**0.46±0.220.64±0.5230.093<0.001C1(全段腓骨切除组)-1.12±0.41**-0.75±2.420.57±0.662.0550.209C2(C1行胫腓骨联合固定术组)0.33±0.050.35±0.05**0.40±0.102.1520.167F25.4344.2031.947P0.0020.0070.200
与N组比较,*P<0.05;与N组比较,**P<0.01。
3讨论
3.1外踝在踝关节稳定性中的作用腓骨的长度常由于某种原因造成短缩,如先天发育异常、骨折的发生、骨折后的畸形愈合等,若对腓骨远端的骨折不予积极处理,容易造成外踝的移位。踝关节骨折是一类常见的骨折[5],易导致外踝长度的短缩。以往的临床治疗中,常注重内踝骨折的解剖复位,而忽略外踝在踝关节稳定中的作用。踝关节损伤常导致踝关节不稳,临床上患者常出现行走困难、踝部疼痛等症状,最终发展成为骨性关节炎。
自从腓骨作为供体骨在骨移植术中成功应用后,在临床上,经常用截取腓骨作为自体骨移植的来源。近年来,部分研究结果已表明:少数患者实施腓骨移植术后,踝关节出现不同程度的不适或疼痛,严重者甚至出现踝关节炎。Bekerom等[6]通过实验发现:外踝的上移会导致距骨外移, 而距骨每外移1 mm;胫距关节的接触面积减少42%,随着腓骨切除长度的增加胫距关节面的接触应力呈上升趋势,且外踝与内踝在3个方向(前后、上下、内外)上的相对位移值也相应改变。Weber[7]通过比较正常人与患者的足部X光片,分析发现外踝上移,踝穴会变宽,距骨在踝穴中失去稳定位置,从而导致踝关节不稳。陈宇等[8]在对腓骨行部分切除术后,腓骨远端成角和侧方移位的研究中提出:腓骨切除后外踝位移,可能造成外踝韧带松弛,踝关节不稳;外踝同时发生向下或向前位移时,胫腓前、后韧带的应力增加;外踝只发生在向前移位时,距腓前韧带的应力减小,而跟腓韧带的应力改变不明显,距腓后韧带的应力略有增加;外踝向上位移增加时,距腓前、后韧带和跟腓韧带的应力减小。外踝位移和周围副韧带应力改变共同促使踝关节稳定性降低。
本研究重点关注腓骨切除长度在踝关节稳定性中的作用。外踝依靠腓骨头关节、胫腓前、后韧带、胫腓骨间膜来稳定胫骨与腓骨的相对位置,完整的胫腓骨间膜有利于踝关节的稳定。本实验N组时,内踝与外踝在上/下、前/后和内/外3个方向的位移相对最小。当腓骨切除后,腓骨头关节的作用会逐渐减小,随着切除腓骨长度的增加,骨间膜越不完整,外踝逐渐发生位移。从本实验A组可见,当腓骨切除长度为1/3时,上/下方向的相对位移增大,前/后和内/外方向的相对位移变化不大。当腓骨切除长度超过1/2后,胫腓骨间膜不能维持外踝的稳定[9-10],从本实验B1、C1组可见,内外踝3个方向的位移明显增大,说明外踝的稳定性变差。实验证明上/下位移变化最大,显著大于前/后和内/外位移,而内/外位移的变化最小。腓骨部分切除后,腓骨缺损长度与供侧肢体的整体形态和功能有密切关系,切取的腓骨越长, 腓骨远端保留的骨越短, 对踝关节影响越严重,当腓骨远端剩余长度短于6 cm, 将极大影响踝关节的稳定性[11]。
3.2胫腓骨固定术对腓骨切除后踝关节稳定的影响临床上认为,保留腓骨远端长度(含外踝)5~6 cm,不会影响踝关节功能。有研究认为[12], 儿童腓骨的切取长度是4.5~6 cm,成人腓骨的切取长度是8~23 cm,而腓骨切取长度对踝关节稳定的影响存在争议。有文献报道:外踝骨折、腓骨移植或腓骨骨折会引起踝关节不稳,从而导致骨性关节炎的发生[13]。临床术后追踪已证实,儿童腓骨的完整性遭到破坏,就会引起各种并发症如踝关节的生长紊乱[14]。腓骨中段1/3切除后(距下胫腓关节12 cm),通过踝关节正位及旋后内收位时,X线显示无骨折移位;在踝关节外展位、背伸位、跖屈位时X线则显示腓骨发生移位。本实验证实:腓骨的完整性有利于踝关节的稳定,腓骨损伤或腓骨切除可能会引起距骨位移、胫腓关节距离增加、踝关节不稳定。
本研究证实,腓骨切取长度小于腓骨总长度的1/3时,如A组只在前/后方向的相对位移增大,且变化较小,而上/下方向及内/外方向的相对位移变化不明显,说明上段腓骨切除时,对踝关节稳定性的影响较小。而切取长度超过腓骨总长度的1/3,如B1、C1组与N组相比,3个方向的相对位移都明显增大,且前/后方向及上/下方向的相对位移增大明显,踝关节的稳定性变差。当实施胫腓联合固定术后,如B2与B1、C2与C1组相比,3个方向的相对位移都明显减小,特别是C2组与N组相比,3个方向的位移无显著性差异,说明腓骨下段切除行胫腓骨固定术能较好改善踝关节的稳定性,使之恢复到接近正常水平。实验证实,胫腓联合固定术能保持胫腓骨联合的结构稳定,防止因腓骨长度的缺失外踝产生的移位,维持踝关节周围韧带及踝关节外侧区域的结构稳定,避免胫距关节接触应力增加对外踝产生影响,尽可能使外踝的相对位移恢复到腓骨完整时状态,从而在整体上维持踝关节的稳定。
[参考文献]
[1] Monson D K, Vojdani S, Dean T J, et al. Lateral ankle stabilization afterdistal fibular resection using a novel approach: a surgical technique[J].Foot, 2015,25(1):30-35.
[2] Matteo B, Fulvia T, Marco V, et al. In vivo analysis of morphological and densitometrictibialremodelling after fibula harvesting[J].Journal of Biomechanics, 2008, 41(1): 400-412.
[3] Giorgia C,Luca C,Mateusz J, et al. Anatomical axes for the human tibia and fibula:Assessment of two reference systems[J]. Journal of Biomechanics, 2008, 41(1): 407-419.
[4] 陈平雁.定量数据重复测量的方差分析[J].中华创伤骨科杂志,2003,5(1): 67-70.
[5] Wei F, Villwock M R, Meyer E G, et al.A biomechanical investigation of ankle injury under excessive external foot rotation in the human cadaver[J].J Biomech, 2010, 132(9): 91-101.
[6] Bekerom M P, Haverkamp D, Kloen P.Biomechanical and clinical evaluation of posterior malleolar fractures:A systematic review of the literature[J].J Trauma, 2009, 66(1):279-284.
[7] Weber M.Trimalleolar fractures with impaction of the posteromedial tibial plafond: implications for talar stability [J].Foot Ankle Int, 2004, 25(10):716-727.
[8] 陈宇,张晖,黄富国,等. 外踝钩钢板在II度旋后-内收型内踝骨折中的应用[J].中国修复重建外科杂志,2014,28(9):1077-1081.
[9] Schepers T, vander Linden H, van Lieshout, et al. Technical aspects of the syndesmotic screw and their effect on functional outcome following acutedistal tibiofibular syndesmosis injury[J].Injury, 2014,45(4):775-779.
[10] Bekerom M P, Haverkamp D, Kloen P. Biomechanical and clinical evaluation of posterior malleolarfractures:A systematic review of the literature[J]. J Trauma, 2009,66(1):279-284.
[11] Kang S H, Rhee S K, Song S W, et al. Ankle deformity secondary to acquired fibular segmental defect in children[J]. Clin Orthop Surg, 2010, 2(3):179-185.
[12] 任警,黄晓峰,陈强. 踝关节骨折外踝畸形愈合的重建手术[J]. 中国骨与关节损伤杂志,2012,27(10):950-951.
[13] Stufkens S A, van Bergen C J, Blankevoort L, et al. The role of the fibula invarus and valgus deformity of the tibia: a biomechanical study[J].2011,93(9):1232-1239.
[14] Liu Q, Zhang K, Zhuang Y, et al. Analysis of the stress and displacement distribution of inferior tibiofibular syndesmosis injuries repaired with screw fixation: a finite element study[J].Plos One, 2013,8(12):733-737.
[收稿2015-10-11;修回2015-11-12]
(编辑:王静)
Study of stability of ankle joint after fibular osteotomy and tibiofibular syndesmotic fixation following fibular osteotomy
LuWei1,ChenChun2,JiangZhendong1,HuXiaofang1,YangLin1
(1.Department of Anatomy, Zhuhai Campus of Zunyi Medical University, Zhuhai Guangdong 519041, China;
2.Department of Orthopedics, The First Affiliated Hospital of Wenzhou Medical University, Wenzhou Zhejiang 325000, China)
[Abstract]Objective To investigate the stability of the ankle joint after fibular osteotomy and tibiofibular syndesmotic fixation following fibular osteotomy, to provide the theoretical basis for fibular osteotomy and tibiofibular syndesmotic fixation.Methods Six fresh adult cadavers were used to perform biomechanical analysis. Fibular resections were carried out at different levels and the stability of ankle joint was assessed before and after syndesmotic fixations.Results The stability of the ankle joint was related to the level of resection of the fibula. The location of the resection closer to the ankle joint, the longer the length of the resection, the worse the stability of the ankle joint. Syndesmotic fixation improved over all stability and this was significant when the resection was done at lower levels.There were significant differences in the stability of the ankle joint before and after the operation.Conclusion When the resection of fibula length is increased, the relative position of the distal fibula (Lateral malleolus) could be easily changed. We should consider the tibiofibular syndesmotic fixation as far as possible tomaintain the stability of the ankle joint.
[Key words]fibular osteotomy; tibiofibular syndesmotic fixation; ankle joint; stability;ankle joint displacement
[中图法分类号]R322
[文献标志码]A
[文章编号]1000-2715(2015)06-0571-05
[通信作者]杨琳,博士,讲师,研究方向:临床应用解剖学方向,E-mail:aiyzwll@aliyun.com。
[基金项目]遵义医学院博士启动基金资助项目(NO:F746)。
