膝关节剥脱性骨软骨炎的影像学诊断研究
2015-03-14河南省许昌市中心医院放射科
河南省许昌市中心医院放射科
(河南 许昌 461000)
李新民
膝关节剥脱性骨软骨炎的影像学诊断研究
河南省许昌市中心医院放射科
(河南 许昌 461000)
李新民
目的研究X线、CT、MR的膝关节剥脱性骨软骨炎(OCD)的影像学表现,并比较三种检查方法的对病变的诊断价值。方法回顾性分析38例(41只)膝关节镜及手术证实的OCD的X线、CT、MR征象,评价剥脱性骨软骨炎的影像学特点。结果(1)病变好发于股骨内侧髁(30只73.2%)。(2)其X线表现为有小骨片自关节面剥离,骨片密度较高,边缘锐利,周围有透亮线环绕,其下为容纳骨片的骨床,可见明显的硬化边。(3)CT表现为在缺损的骨破坏区可见未脱落的死骨片,部分可见到一个大部分呈游离状态的骨片的一端仍连在关节面的骨皮质上。(4)MR表现为关节软骨下局灶性小病变,病变在T1WI上呈低或等信号,有低或高信号带环绕在病变周边,软骨下骨板变薄或消失,部分可见关节软骨断裂或消失。(5)MR对病变的检出率较高。结论OCD的X线、CT、MR表现比较独特,MR可对其作出较明确的诊断。
膝关节;剥脱性骨软骨炎;诊断;X线平片;CT;MR
剥脱性骨软骨炎(Osteochodristis Dissecans OCD)是关节软骨及软骨下骨的局部无菌性坏死,并非真正的炎症。OCD的发病率为0.01~0.06%[1],可发生于全身各个关节,以膝关节最为常见,约占75%。1840年Pare首先描述了骨软骨片从关节表面移位这一现象,1870年Paget提出此状态是由于骨坏死所致,1887年Koning又进一步提出该病变是由于病变部位供血小动脉的闭塞而引起的自发性骨坏死改变,其根本病理变化是病变部位骨与软骨的炎症反应,所以将其命名为剥脱性骨软骨炎。但后来的研究表明剥脱性骨软骨炎实际上是一种软骨下的边缘性骨坏死改变,而并非真正的炎症。
1 资料与方法
38例病人中,男22例,女16例,年龄10~50岁,平均38岁。38例共41只膝关节发病,均经手术或关节镜证实,其中右膝25只,左膝16只。所有患者均有不同程度的膝关节疼痛史,时间从30分钟到5年不等,其中20例病人有明显外伤史,占52.6%。从外伤到MR检查间隔时间为30分钟到2年。部分病人曾对症治疗,无类固醇激素应用及酗酒史。
18例行X线检查,采用美国Kodak公司X线数字影像处理系统(DR)进行膝关节正侧位摄片;13例采用双侧对比检查,使用美国GE公司64排螺旋CT进行常规膝关节轴位扫描,行冠状位、矢状位MPR重建,分别以骨窗和软组织窗进行观察;MR检查采用美国GE 1.5T超导核磁共振成像仪,采用常规SE序列T1WI、T2WI和脂肪抑制序列(STIR)T2WI,对7例患者的膝关节进行矢状位、冠状位及横断位扫描。
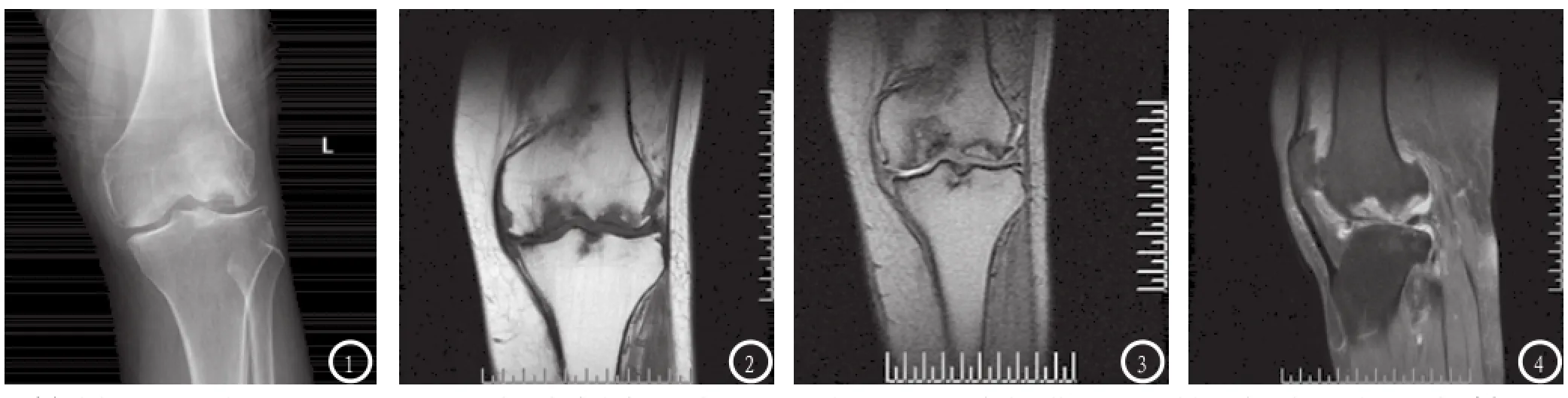
图1老年患者,DR片显示左侧股骨外侧髁局限性骨性高密度影,边缘光滑,周围可见环形透亮线,其下可见凹陷的骨床,有明显的硬化边。图2、图3、图4与图1为同一患者,左侧股骨外髁软骨下横卵圆形病灶,T1WI呈较低信号,T2WI呈高信号,病变骨组织及表面软骨与骨床部分分离,被长T1长T2信号带所包绕,脂肪抑制像显示为大片状高信号区。
2 结 果
2.1 X线表现18例进行DR检查,其中仅有5只能从平片独立做出诊断,表现为膝关节关节面单发或多发圆形、卵圆形或点条形骨性高密度影,边缘光滑,周围可见环形透亮线,其下可见凹陷的骨床,有明显的硬化边。其余仅仅3只能提示病变,表现为股骨髁局部骨质增白致密,有局限性骨小梁稀疏,关节面完整;其余例均未见明显异常。DR对病灶的检出率约为44.4%(8/18),确诊率约为27.8%(5/18)。
2.2 CT表现13例进行CT检查,其中4例膝关节间隙略变窄,股骨髁部关节面欠光整,6例可见关节软骨下大小不等的圆形、卵圆形高密度或正常密度骨片,周围骨质密度下降,骨片周围可见环形软组织密度透光带,2例可见骨片脱落形成关节内游离体,原骨片所在处可留有局限性软组织缺损,部分伴有硬化边,1例可见关节积液。
2.3 MRI表现2例表现为软骨下圆形或横卵圆形病灶,T1WI呈较低信号,关节软骨完整,病灶周围可见低信号环绕;3例表现为病变骨组织及表面软骨与骨床部分分离;1例表现为破碎骨块完全与骨床分离,并被长T1长T2信号带所包绕;1例表现为坏死骨软骨碎片脱落形成关节内游离体。随着病情的进展,坏死骨片的信号强度进而降低,部分压脂像可见坏死骨片周围大片状高信号区,为骨髓水肿所致。
3 讨 论
剥脱性骨软骨炎( Osteochodristis Dissecans OCD)是关节软骨及软骨下骨的局部无菌性坏死,并非真正的炎症。OCD的发病率为0.01~0.06%[1],可发生于全身各个关节,以膝关节最为常见,约占75%。1840年Pare首先描述了骨软骨片从关节表面移位这一现象,1870年Paget提出此状态是由于骨坏死所致,1887年Koning又进一步提出该病变是由于病变部位供血小动脉的闭塞而引起的自发性骨坏死改变,其根本病理变化是病变部位骨与软骨的炎症反应,所以将其命名为剥脱性骨软骨炎。但后来的研究表明剥脱性骨软骨炎实际上是一种软骨下的边缘性骨坏死改变,而并非真正的炎症。
膝关节剥脱性骨软骨炎常见于青年人,男多于女。全身各个关节均可受累,好发于膝关节股骨髁部[2]。目前剥脱性骨软骨炎病因仍处于理论探讨阶段,一般认为可能与创伤、缺血坏死、骨骺发育异常和家族性遗传倾向相关[3]。本组病例有明确外伤史者20例,约占52.6%。临床表现多数为膝关节疼痛,活动后加重,关节活动受限、绞锁、弹响、肿胀等。基本病理改变为关节软骨及软骨下骨的缺血性坏死。Cahill[4]将OCD的病理改变分为4级:I级:关节软骨软化,软骨下骨水肿,但关节面尚完整;Ⅱ级:骨软骨部分分离,部分与周围骨相连;Ⅲ级:骨软骨分离,但还位于火山口缺损内;IV级:骨软骨分离脱落合并游离体形成。
病变早期X线多无明显异常或不典型,部分可表现为关节面局部密度增高,病变处骨小梁稀疏。随着病情的进展X线片表现为从关节面剥离的小骨块,密度较高,边缘锐利;周围环绕低密度透光区,其下为容纳骨片的骨床,有明显的硬化环形成,完全剥离者可见关节面下的透亮缺损区,边缘硬化,关节腔内可见游离体。由于CT的密度分辨率高,故显示骨软骨炎病灶较X线平片所见范围大许多。CT可以在不同层面上显示坏死区的骨床,在缺损的骨破坏区显示未脱落的死骨片,有时可见到一个大部分呈游离状态的骨片的一端仍连在关节面的骨皮质上。
MRI显示病灶较X线、CT敏感,不仅可以显示X线及CT所不能显示的隐匿性病灶,而且可以显示X线不能显示的软骨断裂和剥脱。MRI可以准确的显示碎裂骨软骨片与骨床之间的关系,而且对关节积液、半月板的改变是X线及CT不能比拟的。OCD伴有关节积液时多为少量及中量积液。OCD可伴有半月板损伤,可能由于关节软骨受损导致的半月板反复慢性损伤[5]。OCD多伴有工、Ⅱ级半月板损伤。
Hefli[6]通过OCD的MRI表现创立了OCD的MRI分期系统,目前被广泛应用。I期:骨软骨片边缘不清晰,信号变化不明显;Ⅱ期:骨软骨片边缘清晰,骨软骨片与母骨之间无液性信号;Ⅲ期:骨软骨片与母骨之间部分能见到液性信号;IV期:液性信号完全包绕骨软骨片,但骨软骨片仍在原位;V期:骨软骨片完全分离并且移位(游离体)。
影像学检查对于评估病损,判断预后,决定治疗方案,监测治疗过程有着重要的意义。但是X线检查与CT检查难以检查关节软骨面的情况,易遗漏病灶,故放射学检查不能准确的对病情做出分期。MRI可以清晰地显示膝关节解剖结构,具有无需造影直接显示软骨结构的独特能力,对骨髓病变敏感,已成为早期诊断剥脱性骨软骨炎和进行分期的有效方法。
鉴别诊断:(1)自发性骨坏死。自发性骨坏死常见60~70的老年人。常有膝关节急性疼痛的发作,虽然病因不明,某些因素如外伤,关节内注射皮质激素均可能导致半月板的撕裂。X线可显示软骨下透亮灶。随着病情的发展,病变在X线上可表现修复期区。早期放射学征象为核素骨扫描摄取增高。MRI上表现为T1低信号,T2高信号。软骨下骨板无中断,增强后可呈均匀一致的强化。也可外周呈条带样强化。(2)膝关节退行性骨关节病:X线上可见骨质增生征象,膝关节间隙狭窄,关节面硬化。多见于中老年人。(3)关节结核:临床上有结核中毒症状,X线典型改变为关节面溶骨性骨质破坏,关节间隙狭窄,可有死骨形成。结核菌素试验阳性。(4)撕脱性骨折;撕脱的骨片较小,骨片密度与正常骨相同,边缘锐利。有明确的外伤史。
1. Petersen JP, SteinhagenJ, Catala-Lehen P,et a1.Osteochon-dritis dissecans of the knee joint[J]. Orthop Ihre Gran-zgeb, 2006, 144(4): R63-R76.
2. 曹来宾.实用骨关节影像诊断学[M].2.济南:山东科学出版社, 1999:264-265.
3. 唐凯,楼跃,张志群.儿童和青少年股骨头剥脱性骨软骨炎7例临床治疗观察[J].中国矫形外科杂志, 2007, 15(21):1663-1664.
4. Cahill BR.Osteochondritis dissecans of the knee:treatment of juvenile and adult forms[J]. Am Acad Orthop Surg, 1995, 3:237-247.
5. 戴景儒,戴世鹏,张兆福.剥脱性骨软骨炎的MRI诊断研究[J].放射学实践, 2006, 8(21): 810-812.
6. Hefli F, Berguiristain J, KrauspeR, et a1. Osteochondritis dissecans: a multicenter study of the European Pedi-atric Orthopaedic Society[J].Pediatr Orthop, 1999,8(4):231-245.
(本文编辑: 张嘉瑜)
The Imaging Diagnosis Study of Osteochondritis Dissecans in the Knee
LI Xin-min. Department of Radiology, Xuchang Central Hospital, Henan province 461000, China
Objective To study the X-ray, CT, MR of the knee joint osteochondritis dissecans (OCD) imaging findings, the value in diagnosis of lesions and to compare the three methods of inspection.Methods Retrospective analysis of 38 cases (41)of CT, MR and X-ray findings that were confirmed OCD by knee arthroscopy and operation , and evaluated the imaging charateristics of osteochondritis dissecans.Results (1) the lesions occurred mostly in the medial femoral condyle (30 73.2%). (2) the X-ray image was manifested as ossicles peeled from articular surface , the density of them were higher, their edge were sharp, which were surrounded by bright line , and below them were bone bed to take them in with harden edge. (3) CT showed destruction of bone in the defect area as visible sequestrum, which did not fall off and can see part of them with one end of a bone at mostly free state remains connected to the bone cortex of the articular surface. (4) MR showed the performance of subchondralfocal focal small lesions, which appeared low signal on T1WI, low or high signal in the peripheral band around the lesion, the subchondral bone plate thinned or disappeared, part of articular cartilage fractured or vanished. (5) MR for lesion detection rate is higher.Conclusion X-ray, CT, MR expression of OCD is unique, MR can make a clear and definite diagnosis of it.
Knee Join; Osteochondritis Dissecans; Diagnosis; X-ray; CT; MR
R445;R684
A
10.3969/j.issn.1672-5131.2015.04.33
2015-03-09
李新民
