MSCT对腺性膀胱炎的诊断价值
2015-03-14徐州医学院附属医院放射科
徐州医学院附属医院放射科
(江苏 徐州 221002)
张晓丹 胡春峰
MSCT对腺性膀胱炎的诊断价值
徐州医学院附属医院放射科
(江苏 徐州 221002)
张晓丹 胡春峰
目的 探讨多层螺旋CT及重建技术对腺性膀胱炎的诊断价值。方法 对20例经病理证实的腺性膀胱炎患者的原始及后处理资料进行回顾性分析。结果20例患者中,病变11例位于膀胱三角区,5例为弥漫性,2例位于两侧壁,2例位于前壁。其中15例表现为膀胱壁局限性增厚,3例为膀胱壁广泛性增厚,2例仅表现为膀胱壁毛糙。增强扫描后多呈轻度不均匀强化,部分病灶表现为较明显强化,MPR及VR可以更清晰显示病变部位及周围关系。结论腺性膀胱炎在MSCT上具有一定的特征性表现,而重建技术对腺性膀胱炎的定位、定性诊断具有重要辅助价值。
腺性膀胱炎;体层摄影技术,X线计算机
腺性膀胱炎(Cystitis glandularis,CG)是一种较少见的慢性病变,其发生率在0.1%~1.9%[1],本病临床上易与膀胱肿瘤混淆,定性诊断依靠病理活检及免疫组化。本文对我院2007年1月~2013年07月收治的20例经病理检查证实的腺性膀胱炎的原始及后处理图像进行回顾性分析,探讨MSCT及后处理技术对本病的诊断价值。
1 方 法
1.1 临床资料收集本院2007年07月~2013年07月间共20例经病理确诊为腺性膀胱炎的患者,男15例,女5例。年龄26~77岁,平均年龄54岁。临床表现主要有尿频、尿急、尿痛等膀胱刺激症状,血尿等。
1.2 CT检查20例均行螺旋CT平扫加增强扫描检查,取仰卧位,头先进,采用美国GE公司生产16排螺旋CT机。增强扫描采用非离子型对比剂,应用高压注射器经肘静脉注射,流率为2~3ml/s,均进行三期扫描:25~30s行动脉期扫描,50~80s为静脉期,及延时2~3min扫描,扫描层厚平扫、增强均设为1.5mm。
1.3 图像分析所有数据传送至工作站进行容积再现(volume rendering ,VR)、最大密度投影(maximum intensity projection, MIP)和多平面重建(multi-planar reformation,MPR)后处理。由两名高年资放射诊断医师独立阅片,分别记录病灶位置,病变范围,密度,强化方式,有无其他脏器受累等。两位医师结果存在差异时,再共同阅片分析,并协商达成一致。
2 结 果
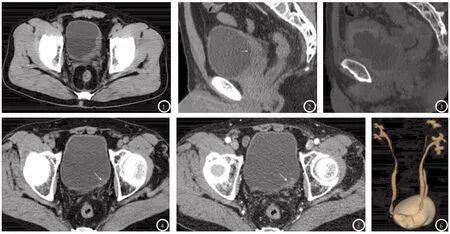
图1-2 男,51岁,腺性膀胱炎。图1 左侧膀胱三角区壁不规则增厚。图2矢状位重建示病变以三角区为中心,范围较广泛,浆膜面光整,膀胱直肠脂肪间隙清晰(白箭头)。图3 72岁,腺性膀胱炎。矢状位示膀胱壁弥漫性增厚,粘膜面连续,局部分叶状,浆膜面尚光整。图4-5 男,77岁,腺性膀胱炎。图4 病变位于膀胱三角区(白箭头),呈结节状。图5 增强扫描动脉期呈不均匀轻度强化。图6 男,40岁,腺性膀胱炎合并右侧重复尿路畸形。膀胱后壁示团块状充盈缺损,右侧示两套肾盂、输尿管。
病变位置:20例腺性膀胱炎患者,病变位于膀胱三角区(图1)11例(55%),整个膀胱壁5例(25%),两侧壁2例(10%),前壁2例(10%)。
病变范围,3例为膀胱壁广泛性增厚(图2),膀胱壁累及范围大于90%,病变粘膜面连续,局部可呈分叶状。15例表现为局限增厚,表现为1~3.5cm范围的局限性病灶,其中7例表现为单发结节状或团块状增厚(图3、4),在VR像上可见明显充盈缺损影(图4),1例表现为菜花状,7例表现为不规则增厚(图1),2例仅表现为膀胱壁毛糙,无明显其他阳性CT表现。
成像特点:平扫病灶均为等或稍低软组织密度,病变密度多不均匀,实性部分CT值26~55HU,平均CT值约41HU,3例病变中可见囊变,囊变区密度约11~19HU,1例病变中可见不规则坏死区,CT值约25HU;增强扫描后14例病灶实性部分呈轻度不均匀强化,增强前后CT值平均相差11.5HU,部分边缘强化稍明显(图1、3),4例表现为较明显强化,增强前后CT值平均相差23.5HU ,2例未示明显强化,增强前后CT值平均相差小于5HU。
邻近改变:17例患者病灶局限膀胱壁内,MPR示膀胱浆膜面光滑,直肠周围脂肪间隙清晰,邻近骨皮质完整,盆内无明显增大淋巴结(图2、3)。2例除膀胱壁毛糙外无其他组织脏器异常。
其它表现:20例患者中,有1例合并尿路系统重复畸形(图4),1例随访约14个月后出现局部侵犯,进展为尿路上皮癌,有2例合并双侧肾盂、输尿管扩张积水,1例合并肾结石。
3 讨 论
关于腺性膀胱炎的病因,上皮组织转化学说目前被广泛接受,此学说认为在慢性刺激因素作用下,移行上皮组织转化为腺上皮,通过分泌粘液而达到自身保护目的[2],本病的诊断有赖于病理检查,文献报道本病与膀胱癌可以表现极其相似[3-5]。
腺性膀胱炎患者临床上以男性多见,但也有学者认为性别差异没有特异性,且各年龄段均可发生[6],本组患者平均年龄54岁,较文献报道[1]平均年龄偏大,这可能与高龄患者临床症状耐受差,就诊率较高有关,目前多认为本病与膀胱慢性炎症、结石、尿路梗阻有关,本组病例有2例合并尿路积水,1例合并结石,与报道相符,另本组病例中有1例合并尿路重复畸形,提示先天发育异常可能也与本病发生有一定相关性。腺性膀胱炎临床上多无明显症状,患者多以血尿、尿频、尿急等尿路刺激表现就诊,部分病灶较大时也可引起尿路梗阻的症状,如排尿困难,尿等待,尿不尽等[7]。本病可与膀胱癌并存[8,9],如果患者出现较明显的尿路及全身症状,影像学发现病灶进展迅速时,应考虑到膀胱癌的可能。
MSCT及后处理技术对于本病的检出有较高的价值。MSCT可以清晰显示腺性膀胱炎的形态、密度,内部有无囊性改变,血供、强化特点等,而后处理技术对于发病部位、病变范围、有无累及膀胱周围组织和邻近器官等有重要的辅助价值。本组病例表现为膀胱壁局限性或节段性不规则增厚,或整个膀胱壁弥漫性增厚;病灶边界多清晰,但基底较宽,与膀胱壁钝角相交,可有分叶,病灶增强效果不明显,多呈轻度不均匀强化,与周围正常膀胱壁强化近似(图1-2)。膀胱黏膜下层可有受累,而肌层多无受侵,不侵犯膀胱浆膜层(图3),因此病灶处膀胱同周围组织器官分界清,盆腔淋巴结无肿大,无盆腔其他脏器转移表现。文献报道本病多发生于膀胱后壁、膀胱颈部[1,6],本组病例有11例位于膀胱三角区,与膀胱癌在发病部位上有一定的相似性,而且病例平均年龄偏大,增加了误诊的可能性,本组病例临床误诊为膀胱癌6例,误诊率高达30%,这提示临床工作中对于中老年患者,膀胱三角区病变,应同时想到本病的可能。
腺性膀胱炎和膀胱癌在CT上都常表现为膀胱壁隆起性病变或增厚,故本病首先需与膀胱癌相鉴别。可从以下几点入手:首先,二者病灶形态不同,腺性膀胱炎一般病灶表面较光滑,内部可有囊肿形成。膀胱癌病灶多呈不规则突起,表面不光整,内部可有明显不规则液化坏死区及斑点状钙化灶。其次,腺性膀胱炎无膀胱壁外的浸润和周围组织的侵犯,而晚期膀胱癌常累及壁外组织和脏器,可有盆内淋巴结转移性肿大,如果出现远处转移,则更支持膀胱癌的诊断。再者,二者强化程度不同,由于膀胱癌血供丰富,增强后瘤体常有较明显的强化,强化程度明显高于正常膀胱壁[10];而腺性膀胱炎病灶为腺体组织,其强化不明显,与周围正常膀胱壁强化近似。
由于腺性膀胱炎发病率低,临床表现缺乏特征性,临床上很难做出诊断。MSCT扫描速度快,重建后处理功能强大,二者结合不但可以清晰显示病变的形态、密度,血供、强化特点等,而且可以进行比较准确的定位,对于定性诊断也有较高的价值,是诊断腺性膀胱炎的重要辅助手段。
1. 石向明,王辉,张强,等.腺性膀胱炎的影像诊断[J].实用放射学杂志,2010,26:216-218.
2. Sean R Williamson, Antonio Lopez-Beltran, Rodolfo Montironi , et al. Glandular lesions of the urinary bladder: clinical significance and differential diagnosis[J]. Histopathology,2011, 58:811-834.
3. Ljubinka Jankovic Velickovica, Vuka Katica, Takanori Hattorib, et al. Differences in the expression of mucins in various forms of cystitis glandularis[J]. Pathology-Research and Practice ,2007, 203:653-658.
4. 唐永华,谢吉,周建勤,等.腺性膀胱炎的影像学诊断[J].中华放射学杂志,2000,34:55-57.
5. Anuar Ibrahim Mitre, Carlos Alberto Paes Silveira, Kátia Ramos Moreira Leite, et al. Glandular cystitis-A rare benign condition presenting as a pseudo-tumor of the bladder[J].Clinics, 2007,62:93-94.
6. 丁莹莹,李鸥,李卓琳.腺性膀胱炎的临床与多层螺旋CT表现[J].实用放射学杂志,2010,26:57-59.
7. Cevdet Kaya,Ihsan N. Akpinar,Fugen Aker,et al. Large cystitis glandularis: a very rare cause of severe obstructive urinary symptoms in an adult[J].Int Urol Nephrol ,2007 ,39:441-444.
8. Armine Karapetian Smith,Donna E. Hansel, J. Stephen Jones. Role of Cystitis Cystica et Glandularis and Intestinal Metaplasia in Development of Bladder Carcinoma[J]. Urology,2008, 71:915-918.
9. 黄渊全,黄丈杰,史新平,等.腺性膀胱炎的CT诊断[J].中国CT和MRI杂志,2010,8(1):68-70.
10.陈明旺,郭永梅,江新青,等.腺性膀胱炎的CT和MRI表现与鉴别诊断[J].中国CT和MRI杂志,2012,10(4):70-73.
(本文编辑: 刘龙平)
Diagnostic Value of Multislice CT in Cystitis Glandularis
ZHANG Xiao-dan1, HU Chun-feng2. Department of Radiology, The Affiliated Hospital of Xuzhou Medical College 221002
Objective To investigate the value of Multislice CT and reconstruction techniques in diagnosing cystitis glandularis.Methods The original and postprocessing data of 20 cases with pathologically proved cystitis glandularis were analyzed retrospectively.Results Among the 20 patients, 11 cases located in trigone of bladder, 5 cases were diffuse, 2 cases located in the bilateral wall, 2 cases located in the front wall.Of these lesions,15 cases characterized by limited thickening of bladder wall, 3 cases demonstrated diffuse Thickness,2 cases only manifest as coarse of the wall. In contrast, the lesion demonstrate mild heterogeneous enhancement, part of the lesions perform remarkable enhancement. MPR and VR can give more information about the lesion.Conclusion Cystitis glandularis has some characteristic MSCT imaging findings, and the reconstruction techniques plays a significant role in localization and qualitative diagnosis of cystitis glandularis.
Cystitis Glandularis; Tomography; X-ray Computed
R694.3; R445.3
A
10.3969/j.issn.1672-5131.2015.04.26
2015-03-09
胡春峰
