经皮穿刺椎体成形术治疗骨质疏松性严重椎体压缩性骨折
2015-03-13黎双庆杨逸禧杨富国赵洪普
黎双庆 杨 波 杨逸禧 杨富国 尹 飚 王 簕 赵洪普
(广州医科大学附属第三医院骨科,广州 510150)
临床研究·
经皮穿刺椎体成形术治疗骨质疏松性严重椎体压缩性骨折
黎双庆 杨 波**杨逸禧 杨富国 尹 飚 王 簕 赵洪普
(广州医科大学附属第三医院骨科,广州 510150)
目的 探讨经皮穿刺椎体成形术(percutaneous vertebroplasty, PVP)治疗骨质疏松性严重椎体压缩性骨折的疗效。 方法 2012年1月~2014年11月采用经椎弓根入路行PVP治疗29例胸腰椎骨质疏松性严重压缩性骨折。分别在术前及术后1周、3个月、6个月、12个月采用视觉模拟评分(visual analogue score,VAS)评估术前后疼痛;术前及术后1周、12个月在X线片上测量椎体前缘、中部、后缘高度,评估椎体高度恢复及术后1年椎体高度丢失情况。 结果 29例均成功完成手术,23例出现骨水泥渗漏,渗漏患者均未出现相应的临床症状和体征。29例随访3~24个月,平均13.2月。VAS术前与术后1周、3个月、6个月、12个月均有统计学差异(P<0.05),但术后各时点比较无统计学差异(P>0.05)。椎体前缘和中部高度术后较术前恢复(P<0.05),而椎体后缘高度无明显变化(P>0.05);术后1周与术后12个月椎体前缘、中部、后缘均无明显变化(P>0.05)。 结论 PVP治疗骨质疏松性严重椎体压缩性骨折近期疗效明显。
经皮穿刺椎体成形术; 骨质疏松; 椎体压缩性骨折
经皮穿刺椎体成形术(percutaneous vertebroplasty, PVP)能显著缓解椎体压缩性骨折的疼痛,具有手术创伤小、住院时间短及疗效显著等优点,目前已广泛用于治疗骨质疏松性椎体压缩性骨折(osteoporotic vertebral compression fractures,OVCF)[1~3]。但作为经皮微创手术,在非直视下操作,术中穿刺定位失误可造成椎弓根皮质破裂,骨水泥渗漏至椎间盘、椎旁组织及椎管导致脊髓或神经根损伤[4]。若椎体压缩严重,手术穿刺将变得十分困难。刘尚礼等[5]认为严重的椎体压缩性骨折(上胸椎压缩比≥50%,腰椎压缩比≥75%)为手术禁忌,但随着国内临床经验的不断积累、骨科微创技术的进步及术中影像学监测的发展,严重的椎体压缩性骨折也可尝试用PVP或经皮穿刺椎体后凸成形术(percutaneous kyphoplasty,PKP)治疗[6,7]。2012年1月~2014年11月我们对29例严重OVCF施行PVP,临床效果显著,报道如下。
1 临床资料与方法
1.1 一般资料
本组29例,男12例,女17例。年龄62~89岁,平均78.6岁。坐倒、滑倒等低能量损伤20例,9例无明显诱因。病程1~14 d,平均5.2 d。节段分布:T116例,压缩程度:75%~80%,平均78%;T1211例,压缩程度:75%~85%,平均83%;L18例,压缩程度:75%~85%,平均82.2%;L24例,压缩程度:75%~80%,平均76.7%。总椎体压缩程度75%~85%,平均81.4%。11例后壁线型骨折;椎体前壁均有骨折。
病例选择标准:双能X线骨密度检查明确骨质疏松诊断(<-2.5个标准差); CT检查证实无严重椎体后壁、椎弓根骨折;MRI检查明确不合并脊髓及神经根损伤。椎体压缩程度采用Genant半定量(Semiquantitative)目测法[8],符合严重OVCF诊断标准,即上胸椎压缩比≥50%,腰椎压缩比≥75%。
1.2 方法
PVP使用的手术器材由常州市康辉医疗器械有限公司提供。
取俯卧位,常规心电监护,C形臂X线机透视,确定伤椎,以椎弓根在体表投影位置的外上缘为穿刺点。消毒铺巾,1%利多卡因局部麻醉,尖刀于皮肤标记处做一小戳口。经皮穿刺椎弓根,在进针过程中反复进行正位和侧位透视,确保穿刺针前进至椎体前1/3,证实针尖位置无误,置入工作通道。调配骨水泥,待骨水泥呈“拉丝状”后开始注射。注射骨水泥过程中注意严密监测患者生命体征。注射完毕后C形臂X线机再次透视,证实骨水泥位置未渗漏至椎体后方椎管和椎弓根,覆盖无菌敷料,术毕。术后平卧6 h,吸氧并检测生命体征。术后第1周复查胸腰椎X线片,可在腰托保护下站立行走。术后3~5 d出院。
1.3 疗效评价
对术前,术后1周、3个月、6个月、1年采用VAS进行疼痛程度评估。拍摄胸、腰椎正侧位X线片,测量术前,术后1周、12个月椎体前缘、中部、后缘高度,以评估椎体高度恢复情况。骨水泥的渗漏以术后腰椎正侧位为准。
1.4 统计学分析
采用SPSS13.0进行统计分析,由于数据不符合正态分布,以中位数(最小值~最大值)表示。术前后VAS和椎体高度恢复采用秩和检验。P<0.05为差异有统计学意义。
2 结果
手术时间中位数30 min(28~35 min),骨水泥用量中位数2.4 ml(2~3 ml)。23例发生骨水泥渗漏,但渗漏均未引起临床症状,其中向椎体前缘渗漏16例,上下终板渗漏6例,向椎体后缘少量渗漏1例。术后患者VAS较术前均明显下降,见表1。椎体前缘和中部高度术后较术前恢复(P<0.05),而椎体后缘高度无明显变化(P>0.05);术后1周与术后12个月椎体前缘、中部、后缘均无明显变化(P>0.05),见表2。29例术后随访3~24个月,平均13.2月,邻近节段发生压缩性骨折3例,其中2例在术后12个月内发生。

表1 术前后VAS比较
3 讨论
与传统开放手术相比,PVP具有创伤小、恢复快及对患者心肺等内脏功能影响小的优点,手术适应证广泛,甚至对于90岁以上的椎体压缩性骨折患者行PVP也未见明显术中、术后并发症,有良好的手术疗效[9]。现在大多数学者认为OVCF不必保守治疗,一经确诊就可尽快行PVP或PKP治疗,迅速缓解疼痛,早日下床活动,恢复椎体高度及强度。有些学者认为严重的OVCF,不应行PVP或PKP,主要原因是椎体压缩程度大造成的穿刺困难[10]。但我们认为掌握好适当的穿刺方法,对严重的OVCF行PVP也可取得明显疗效。
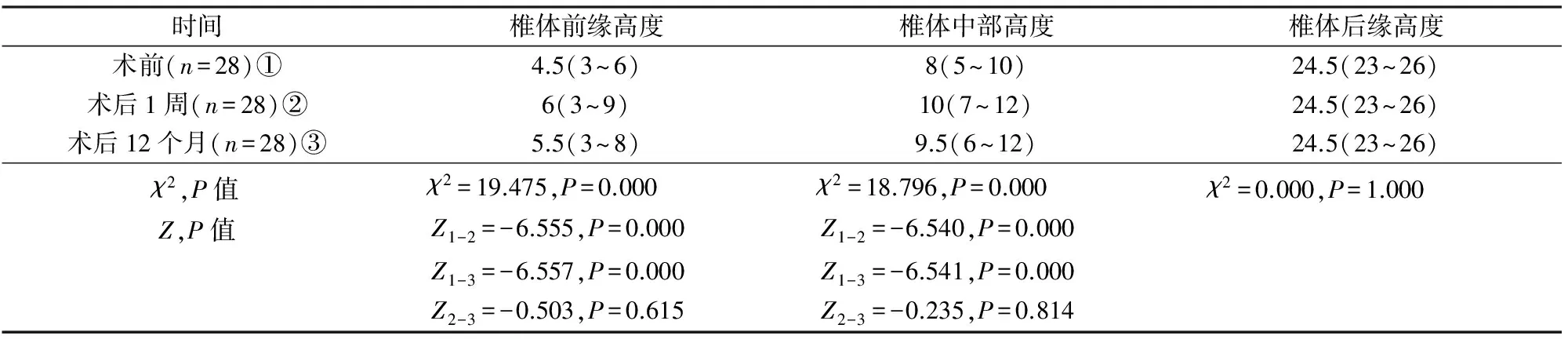
表2 术前后椎体高度恢复情况 mm
本组29例发生严重压缩的椎体都集中在胸腰段,而且受伤机制为低能量损伤(坐倒、滑倒等)或无明显诱因,提示本组患者的严重椎体压缩性骨折发生与骨质疏松症和胸腰段椎体应力集中有关。本组患者术前后VAS和椎体前缘、中部高度恢复均明显改善,而且术后1周与术后1年VAS疼痛评分无明显差异(P>0.05),椎体前缘、中部高度丢失并不明显(P>0.05)。PVP可以在OVCF发生较长时间甚至骨折已部分愈合的情况下进行。PKP治疗OVCF一般压缩程度在50%以内,而PVP治疗OVCF压缩程度可以允许更大,甚至超过2/3都能获得满意的疗效[11]。本组患者都是严重的OVCF,椎体压缩程度75%~85%,平均81.4%,我们在实际操作中体会严重的OVCF使用PVP相对较PKP简单,对于非常严重的OVCF,难以行PKP。
PVP最常见的手术并发症是骨水泥渗漏,常见的渗漏部位有椎间隙、椎旁软组织、椎旁静脉丛、椎体前及椎管内等,值得注意的是,骨水泥渗漏到椎管内,可能导致严重的后果。本组骨水泥渗漏率79.3%(23/29),明显高于其他文献所报道的渗漏率30.14%[12]。Nieuwenhuijse等[13]认为骨水泥渗漏与椎体骨壁裂口有明显相关性,手术节段椎体压缩程度是骨水泥渗漏的影响因素。本组椎体压缩程度严重,而椎体严重压缩骨折不可避免地出现椎体骨壁的裂口,本组手术椎体的前缘骨壁均有裂口,故本组骨水泥渗漏率明显高于其他文献报道。本组16例骨水泥渗漏发生在椎体前缘,其原因不仅跟椎体前壁破裂、压缩程度严重有关,可能与术中为避免骨水泥向椎体后方渗漏穿刺至椎体前1/3注入骨水泥有关。本组骨水泥渗漏均未引起临床症状,可能与骨水泥渗漏的部位有关,椎体前缘和椎间盘的骨水泥渗漏很少引起临床反应,但是椎间盘的骨水泥渗漏会影响椎间盘内正常代谢与生物力学行为,进而影响远期疗效,增加产生邻近椎体骨折的机会[14]。根据本组病例,我们认为针对严重OVCF的骨水泥渗漏可以采取以下措施:①穿刺位置可稍偏后(越过椎体1/2);②骨水泥注入量适度,不要过分要求椎体复位程度;③骨水泥灌注时机可较正常稍延后(团状期);④控制骨水泥注入时间,缓慢注入可以减少渗漏。当然,一些压缩程度非常严重的OVCF可能骨水泥渗漏将很难避免,近年来也有PKP、PVP术中采用注射明胶海绵、陶瓷人工骨粒等方法减少骨水泥渗漏,取得了较好的效果[15,16]。
生物力学研究证明椎体强度恢复需要4~6 ml或29.8%椎体体积的骨水泥量[17]。所以我们在没有明显骨水泥渗漏的前提下,尽可能注射相应的骨水泥量,否则术后容易出现伤椎体高度的丢失。注射量不足的情况下,骨水泥不能很好地在周围骨松质中弥散,镇痛及椎体高度、强度恢复效果均不理想,术后疼痛缓解不明显,后期还可能出现椎体高度的明显丢失和后凸畸形。对严重的OVCF,术中注射骨水泥量有时很难达到4~6 ml,防止骨水泥渗漏有一定困难,所以我们在C形臂X线机透视上显示骨水泥在周围骨小梁的间隙中程“毛刺”样弥散,骨水泥有渗漏的趋势时停止注入骨水泥,结果显示术后1周与1年本组椎体高度并未发生明显丢失。
综上所述,我们认为PVP可以有效、微创地用于治疗骨质疏松性严重的椎体压缩性骨折,较好地提高患者的生活质量。今后进一步的研究是如何降低骨水泥的渗漏,如何进行该类患者的围手术期治疗,如何研究应用活性骨水泥,或者活性再生骨椎体成形术,如何进一步个性化地提高患者的骨密度等等。
1 Tanigawa N, Kariya S, Komemushi A, et al. Percutaneous vertebroplasty for osteoprotic compression fractures:long-term evaluation of the technical and clinical outcomes. Am J Roentgenol,2011,196(6):1415-1418.
2 Wang E, Yi H, Wang M, et al. Treatment of osteoporotic vertebral compression fractures with percutaneous kyphoplasty: a report of 196 cases. Eur J Orthop Surg Traumatol,2013,23(1 Suppl):S71-S75.
3 杨 波,谢景开,尹 飚,等.经皮椎体成形术治疗老年多节段骨质疏松性椎体压缩性骨折.中国矫形外科杂志,2012,20(24):2212-2216.
4 Rodriguez-Catarino M, Blimark C, Willén J, et al. Percutaneous vertebroplasty at C2: case report of a patient with multiple myeloma. Eur Spine J,2007,16(3):242-249.
5 郑召民,刘尚礼.经皮椎体成形术.中国脊柱脊髓杂志,2003,13(2):115-117.
6 刘 涛,冯纪川,卓瑞立,等. 重度椎体压缩骨折球囊扩张椎体成形治疗后的椎体复位.中国组织工程研究,2013,17(43):7540-7545.
7 肖全平,吴春根,王 涛,等. 经皮椎体成形术治疗严重椎体压缩性骨折的临床价值.介入放射学杂志,2014,23(8):698-701.
8 袁 强,王华栋,吕艳伟,等. 197例严重骨质疏松胸腰椎骨折患者外伤史和疼痛部位分析.山东医药,2014,54(44):5-7.
9 章 波,杨 波,尹 飚,等.经皮穿刺椎体成形术治疗90岁以上老人骨质疏松性椎体压缩性骨折.中国微创外科杂志,2014,14(5):445-449.
10 Rapado A. General management of vertebral fractures. Bone,1996,18(3 Suppl):S191-S196.
11 De Negri P, Tirri T, Paternoster G, et al. Treatment of painful osteoporotic or traumatic vertebral compression fractures by percutaneous vertebral augmentation procedures:a nonrandomized comparision between vertebroplasty and kyphoplasty. Clin J Pain,2007,23(5):425-430.
12 Hong SJ, Lee S, Yoon JS, et al. Analysis of intradiscal cement leakage during percutaneous vertebroplasty: Multivariate study of risk factors emphasizing preoperative MR findings. J Neuroradiol, 2014, 41(3):195-201.
13 Nieuwenhuijse MJ, Van Erkel AR, Dijkstra PD. Cement leakage in percutaneous vertebroplasty for osteoporotic vertebral compression fractures: identification of risk factors. Spine J, 2011, 11(9): 839-848.
14 Lin EP, Ekholm S, Hiwatashi A, et al. Vertebroplasty: cement leakage into the disc increases the risk of new fracture of adjacent vertebral body. AJNR Am J Neuroradiol, 2004, 25(2):175-180.
15 杨智贤,彭小忠,卓祥龙,等. 椎体成形术中注射明胶海绵预防骨水泥渗漏的临床观察. 中国骨与关节损伤杂志,2014,29(5):479-480.
16 杨益民,任志伟,李 萌,等. 选择性应用陶瓷人工骨在椎体后凸成形中预防骨水泥渗漏的作用.西安交通大学学报(医学版),2012,33(4):494-497.
17 陈 亮,杨惠林,唐天驰.后凸成形术治疗多椎体骨质疏松性压缩骨折的疗效分析.中华骨科杂志,2009,29(4):310-314.
(修回日期:2015-07-16)
(责任编辑:李贺琼)
Percutaneous Vertebroplasty for Severe Osteoporotic Vertebral Compression Fractures
LiShuangqing,YangBo,YangYixi,etal.
DepartmentofOrthopedics,ThirdAffiliatedHospitalofGuangzhouMedicalUniversity,Guangzhou510150,China
Correspondingauthor:YangBo,E-mail:yangbom333@vip.163.com
Objective To observe the clinical outcomes of percutaneous vertebroplasty (PVP) for severe osteoporotic vertebral compression fractures (OVCF). Methods From January 2012 to December 2014, 29 patients with severe OVCF were treated by pedicle approach PVP in this department. The visual analogue score (VAS) were adopted to evaluate perioperative pain at preoperative time, 1 week after operation, 3 and 12 months after operation, respectively. The vertebral height was measured under X-ray examinations at preoperative time, 1 week after operation, and 12 months after operation, respectively, to evaluate the recovery of vertebral body and extent of vertebral height loss 1 year after operation. Results All the 29 patients underwent successful operations. PMMA cement leakage occurred in 23 cases but had no clinical manifestations and signs. All the patients were followed up for 3-24 months (mean, 13.2 months). The VAS had significant difference between preoperative time and every postoperative time points (P<0.05), while showed no difference among each postoperative time points (P>0.05). The vertebral height at anterior margin and middle part was significantly improved as compared with preoperative measures (P<0.05), while the vertebral height at posterior margin had no changes. No significant changes were found between 1 week after operation and 12 months after operation in the vertebral height at anterior margin, middle part, and posterior margin (P>0.05). Conclusion PVP could achieve satisfatory short-term efficacy for severe OVCF.
Percutaneous vertebroplasty; Osteoporosis; Vertebral compression fracture
广东省科技厅重点项目(项目编号:2008A030201015);广州市科技计划项目(项目编号:2011J4100052)
R683.2
A
1009-6604(2015)09-0818-04
10.3969/j.issn.1009-6604.2015.09.014
2015-02-11)
**通讯作者,E-mail:yangbom333@vip.163.com
