改良腹腔镜辅助Duhamel结肠次全切除术治疗长段型先天性巨结肠症
2015-03-10汤绍涛雷海燕TajammoolHuseinAubdoollah曹国庆王国斌
阳 历 李 帅 汤绍涛 雷海燕 张 茜 Tajammool Husein Aubdoollah 曹国庆 王国斌
(华中科技大学同济医学院附属协和医院小儿外科,武汉 430022)
·临床研究·
改良腹腔镜辅助Duhamel结肠次全切除术治疗长段型先天性巨结肠症
阳 历 李 帅 汤绍涛*雷海燕 张 茜 Tajammool Husein Aubdoollah 曹国庆 王国斌
(华中科技大学同济医学院附属协和医院小儿外科,武汉 430022)
目的 探讨改良腹腔镜辅助Duhamel结肠次全切除术治疗长段型先天性巨结肠症(Hirschsprung disease,HD)的并发症和疗效。 方法 回顾分析2010年3月~2014年1月12例长段型HD资料,男7例,女5例,中位年龄8月(5月~6岁)。其中移行区位于降结肠近端8例,横结肠2例,结肠肝曲1例,升结肠1例。7例行结肠造瘘。手术主要改良之处:经肛门齿状线上方直肠后壁切口将结肠拖出至肛门外,用Endo-GIA肛门外切断并封闭,保留直肠残端4~5 cm。然后结合Deloyer技术将升结肠拖下与原直肠后壁端侧吻合,再将Endo-GIA切缝器两肢分别放入原直肠和新直肠,切开两段肠管间隔并行侧侧吻合。观察术中术后并发症及排便功能。 结果 12例均在腹腔镜辅助下完成次全结肠切除升结肠Duhamel拖出术,平均手术时间170 min(125~240 min),未出现术中并发症,无吻合口漏。4例诉肛周疼痛,1例术后5天便血,保守治疗治愈。大便频率2周以内4~15次/天,恢复到正常排便频率(1~2次/天)时间平均3.5月(2.2~5个月)。平均随访时间32个月(3~46个月),2例术后小肠结肠炎,1例早期有便秘症状,均保守治疗治愈。无闸门综合征和粪石发生,无大便失禁。 结论改良腹腔镜辅助Duhamel结肠次全切除术治疗长段型HD安全有效,排便频率恢复正常快。肛门外处理直肠盲端简单可靠,腹壁创伤小。
先天性巨结肠症; 腹腔镜; Duhamel术; 并发症; 排便功能
近20年来,先天性巨结肠症(Hirschsprung disease,HD)的治疗进入微创时代,对于常见型HD的治疗一般选择经肛门手术,而长段型HD需要腹腔镜辅助手术[1]。目前腹腔镜辅助Soave术应用最广泛,腹腔镜辅助Duhamel术因需要腔镜内切缝器械,使用受到限制。但腹腔镜辅助Duhamel术能建立良好的储袋,对结肠切除较多、大便变稀的患儿有助于其控制排便,因此适合于需要切除大部分结肠的HD[2]。本研究选择2010年3月~2014年1月12例移行区位于降结肠近端以近的结肠、需要行结肠次全切除的长段型HD患儿施行改良腹腔镜辅助Duhamel术,描述技术过程,观察并发症和疗效。
1 临床资料与方法
1.1 一般资料
本组12例,男7例,女5例,中位年龄8月(5月~6岁),其中8例<12个月,1~2岁2例,3~4岁1例,4~6岁1例。10例有胎便排出延迟史,11有胆汁性呕吐,5例有腹胀(其中4例高度腹胀),3例小肠结肠炎(表现为呕吐、腹胀、腹泻、发热等)。均通过钡灌肠、直肠黏膜活检、直肠肛管测压明确诊断,术前钡灌肠和术中浆肌层活检判断病变范围。移行区位于降结肠近端8例,横结肠2例,结肠肝曲1例,升结肠1例。术前洗肠每天1次,腹胀明显者2次,并指导父母在家灌肠。洗肠效果不佳者行移行区结肠造瘘,本组6例行横结肠造瘘,1例行升结肠近端造瘘。1例合并21-三体综合征。
病例选择标准:病变范围或切除肠段范围达降结肠近端,需要行结肠次全切除的患儿。
1.2 手术方法
无造瘘的患儿行一期腹腔镜手术;有结肠造瘘的患儿于术后3~6个月行二期腹腔镜手术,同时行瘘口还纳术。
按照Smith方法[3]并改进,主要改良之处:经肛门齿状线上方直肠后壁切口将结肠拖出至肛门外,用Endo-GIA肛门外切断并封闭,保留直肠残端4~5 cm。然后结合Deloyer技术将升结肠拖下与原直肠后壁端侧吻合,再将Endo-GIA切缝器两肢分别放入原直肠和新直肠,切开两段肠管间隔并行侧侧吻合。
具体做法:采用四孔法,经脐部直视下放置5 mm trocar和镜头,在右下腹和左中腹放置2个5 mm trocar作为操作孔,右上腹放置1个3 mm trocar放入牵引钳(图1)。建立CO2气腹,压力8~12 mm Hg(1 mm Hg=0.133 kPa)。对于无结肠造瘘者,探查腹腔,了解结肠病变范围,移行区以上浆肌层活检明确病变位置,活检过程中若有肠管穿孔或出血,进行“8”字缝合;有结肠造瘘者,同时将瘘口还纳并拖下,通过造瘘处腹壁切口尽量解剖和分离一些结肠及系膜,浆肌层活检明确病变位置,关闭造瘘腹壁切口同时放入trocar完成腹腔镜手术。游离可能存在的腹壁粘连带,依次游离乙状结肠、降结肠、结肠脾曲、胃结肠韧带、结肠肝曲、升结肠、回盲部及侧腹膜。离断结肠中动脉,保留升结肠动脉分支,按Deloyers法将升结肠逆时针转位270°下拖,切除阑尾,保留升结肠12~15 cm。注意不要损伤双侧输尿管和十二指肠。直肠后间隙的游离需到达肛提肌水平,游离两侧直肠侧韧带,直肠前壁不游离。
肛门牵拉器(A Lone Star retractor,美国Cooper Surgical)暴露肛门,在齿状线上方0.5~1 cm直肠后壁用电刀做一1.5~2 cm的全层横切口,直肠端缝线牵引便于分离和结肠直肠吻合(图2)。应用血管钳或手指分离直肠后间隙直至与盆腔直肠后间隙相通。通过此切口应用卵圆钳夹住已游离的近端结肠后壁,将结肠拖出至肛门外(图3)。尽量下拖远端结肠,用Endo-GIA(美国Covidien, Mansfield)肛门外切断(图4),直肠残端保留4~5 cm,回纳盆腔内。将拖下升结肠与原直肠后壁切口环行吻合,拖出过程中腹腔镜观察注意不要有肠管扭转。将Endo-GIA切缝器两肢分别放入原直肠和新直肠,切开两段肠管间隔并完成侧侧吻合(图5)。常规放置肛管和经右下腹壁trocar孔放置盆腔引流管。皮肤胶封闭其他trocar孔。术后应用抗生素3~5天,第3天口服肠内营养制剂并逐渐过渡到正常饮食。术后2周行直肠指诊,每1~2个月定期门诊随访持续1年以上。
2 结果
12例均在腹腔镜下完成手术,无输尿管损伤和大出血。手术时间125~240 min,平均170 min。均未输血,无吻合口漏。4例诉肛周疼痛,经抗炎3~5天治愈。1例术后5天少量便血,8天自行缓解。2例6个月以下患儿术后2周肛门指诊有直肠后壁端侧吻合口狭小,经扩张恢复正常。随访时间3~46个月,平均32个月。大便频率2周以内每日4~15次,术后1个月每日2~8次,术后3个月每日1~4次,术后6个月每日1~2次,恢复到正常排便频率(每日1~2次)时间2.2~5个月,平均3.5月。1例术后2个月出现小肠结肠炎,经输液、抗炎和洗肠治愈;1例分别于术后7天和3个月发生2次小肠结肠炎,均经保守治疗治愈。1例有便秘症状发作,应用开塞露和口服乳果糖缓解。1例大便带血,保守治疗持续1个月后停止。无闸门综合征和粪石发生,无大便失禁。
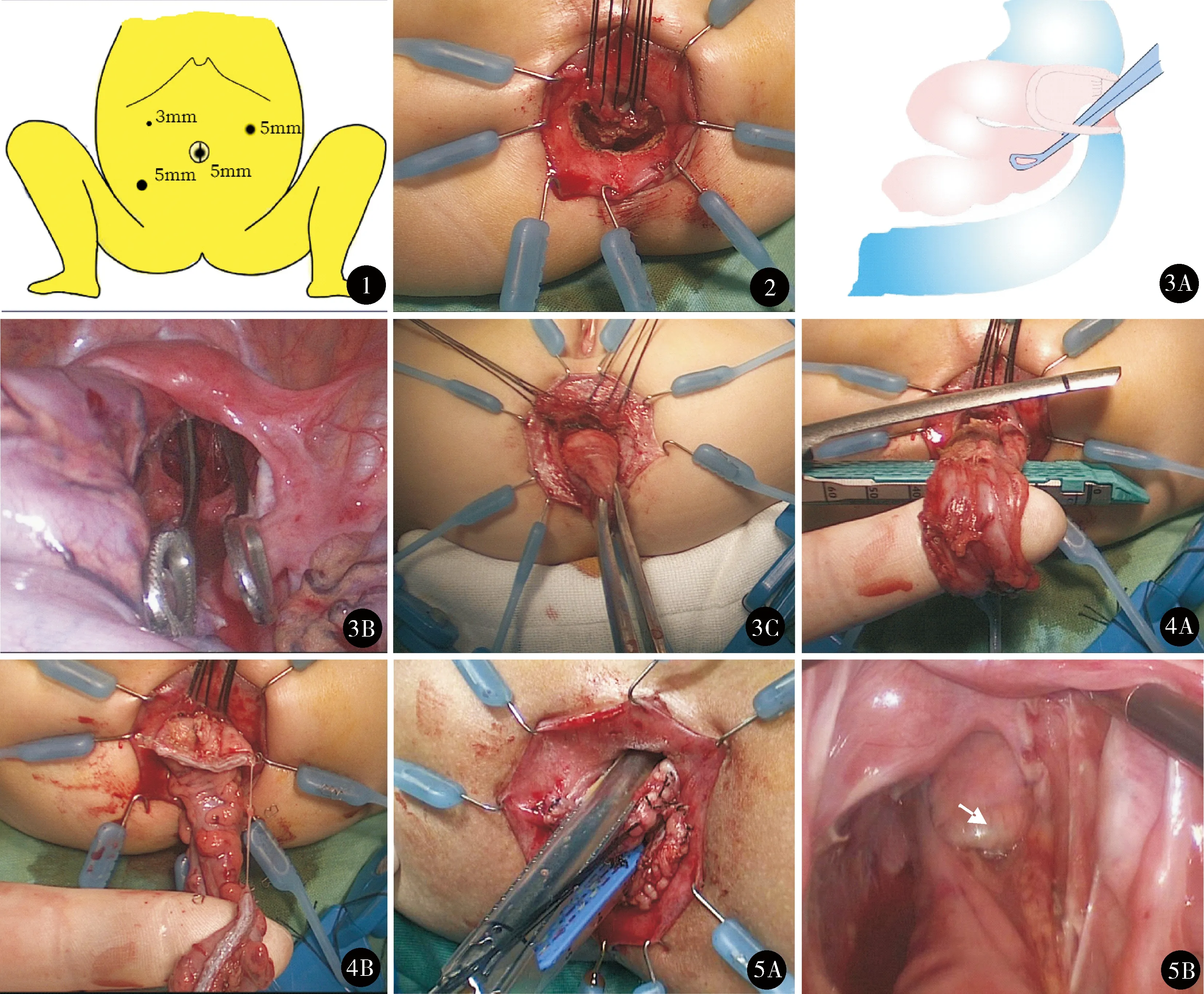
图1 trocar 位置 图2 直肠后壁齿状线上1.0 cm全层横切口约2.0 cm,近端直肠边缘缝线牵引 图3A 通过直肠后壁切口用卵圆钳夹住已游离的近端结肠后壁,将结肠拖出至肛门外 图3B 伸入到盆腔的卵圆钳 图3C 将结肠拖至肛门外 图4 肛门外用Endo-GIA离断结肠 图5A 从肛门插入Endo-GIA切断直肠结肠间隔 图5B 腹腔镜见Endo-GIA肢顶住直肠盲端(白箭头)
3 讨论
1994年Smith等[3]首次描述了腹腔镜辅助Duhamel术,之后其他大样本病例陆续报道[4~6]。这些报道中绝大多数无神经节细胞肠段位于直肠乙状结肠。1999年我科常规应用腹腔镜辅助Swenson和Soave手术完成常见型和长段型巨结肠拖出术[7~9],2010年3月我们开始应用腹腔镜辅助Duhamel术治疗长段型、需要行结肠次全切除的HD患儿。本组8例移行区位于降结肠近端,由于近端肠管扩张肥厚明显,尽管术中快速病理检查有神经节细胞,我们常规切除10~15 cm的扩张段,直接将肠管从左侧腹拖下不可能完成,需要像移行段位于横结肠、升结肠一样,解剖并离断结肠中动脉,将升结肠逆时针翻转拖下。对于长段型或全结肠型HD一般需先行结肠造瘘,再行拖出手术[10]。本组12例中5例未进行结肠造瘘,在家由父母灌肠,每天灌洗1~2次,术前均无明显腹胀。
Duhamel术式由于存在一个部分由无神经节细胞肠管组成的更大腔隙,便秘和粪便嵌塞成为Duhamel手术后一个特殊的问题。文献[11,12]报道直肠盲端越短,术后便秘和粪石形成的发生率越低。经典腹腔镜辅助Duhamel手术直肠远端封闭常用的方法是在右下腹放置一个12 mm trocar,通过此trocar使用内镜切缝器完成直肠切断和闭合[3,5,13]。由于患儿盆腔小,切缝器械大,转弯困难,因此很难低位封闭直肠残端,这也是目前腹腔镜辅助Duhamel手术开展不太普遍的原因之一。也有的医生经肛门直肠后放入能转角的内镜切缝器,但对于婴幼儿仍然存在困难[14]。我们的方法是充分游离直肠后间隙,大龄患儿需要游离部分直肠侧韧带,在腹腔镜监视下从肛门直肠后拖出结肠,肛门外贴近肛门口用Endo-GIA切断并封闭,容易保留较短的直肠残端。应用Endo-GIA切断直肠结肠间隔时,结肠前壁与直肠的吻合缝线不剪断作为牵引,向外拉紧,同时Endo-GIA向盆腔顶紧直肠盲端,保证残留间隔在0.5 cm以下,不足以形成盲袋。从我们的随访结果看,所有患儿未出现闸门综合征或粪石形成,同时也免除了腹壁12 mm切口,进一步减少腹壁损伤。根据不同的组织厚度Endo-GIA有不同颜色的钉仓,绿色钉足高度4.8 mm适合于较厚组织,蓝色3.5 mm,灰钉2.5 mm,白钉2.0 mm。本组1例5月患儿术中应用Endo-GIA蓝钉,术后5天开始大便带血,颜色介于暗红色与鲜红色之间,检查肛周皮肤和直肠黏膜完整,考虑与应用Endo-GIA钉足太高有关,之后对6月以下的患儿换用白钉,再无肛门出血病例。
Urushihara等[15]报道腹腔镜辅助Duhamel术后早期随访结果,84%的患儿因便秘需要缓泻药或灌肠治疗,长期随访4岁以上患儿无大便失禁,这些HD患儿病变主要位于直肠乙状结肠。Bonnard等[16]报道对5例长段型或全结肠型无神经节细胞症患者成功施行腹腔镜辅助Duhamel术,术后无污粪、肛门失禁或便秘发生。本组仅1例患儿早期有便秘症状,保守治疗缓解,均无大便失禁,术后大便频率恢复正常平均时间3.5月,明显短于文献报道的腹腔镜辅助Soave结肠次全切除术[17],与腹腔镜辅助Soave术治疗直肠乙状结肠HD相似[18]。
结肠次全切除术保留的结肠仅12~15 cm,粪便在肠道内停留时间短,术后大便变稀且次数多。Duhamel手术保留了前壁部分无神经节细胞肠管,建立了无神经节细胞-正常神经节细胞共同管道,增加了水分吸收。将改良腹腔镜Duhamel手术应用于结肠次全切除的患儿既不会引起大便滞留或便秘,降低小肠结肠炎发生的风险,同时又减少排便频率或污便的发生,能达到提高疗效和减少并发症的最佳平衡。因此,我们对需要行结肠次全切除的HD患儿选择改良腹腔镜辅助Duhamel术,安全可行,排便频率恢复快,术后并发症少。
1 Langer JC.Laparoscopic and transanal pull-through for Hirschsprung Disease.Semin Pediatr Surg,2012,21(4):283-290.
2 Georgeson KE,Robertson DJ.Laparoscopic-assisted approaches for the definitive surgery for Hirschsprung’s disease.Semin Pediatr Surg,2004,13(4):256-262.
3 Smith BM,Steiner RB,Lobe TE.Laparoscopic Duhamel pull-through procedure for Hirschsprung’s disease in childhood.J Laparoendosc Surg,1994,4(4):273-276.
4 Bax NM,van der Zee DC.Laparoscopic removal of aganglionic bowel using the Duhamel-Martin method in 5 consecutive infants.Pediatr Surg Int,1995,12(10):226-228.
5 de Lagausie P,Bruneau B,Besnard M,et al.Definitive treatment of Hirschsprung’s disease with a laparoscopic Duhamel pull-through procedure in childhood.Surg Laparosc Endosc,1998,8(1):55-57.
6 Ghirardo V,Betalli P,Mognato G,et al.Laparotomic versus laparoscopic Duhamel pull-through for Hirschsprung disease in infants and children.J Laparoendosc Adv Surg Tech,2007,17(1):119-123.
7 王国斌,汤绍涛,阮庆兰,等.腔镜辅助下改良Swenson巨结肠根治术的初步观察.中华小儿外科杂志,2001,22(3):136-137.
8 汤绍涛,王国斌,阮庆兰,等.腹腔镜辅助手术与开腹手术治疗先天性巨结肠的比较.中国微创外科杂志,2002,2(1):21-22.
9 汤绍涛.先天性巨结肠症微创治疗的新趋势.中国微创外科杂志,2012,12(2):101-103.
10 Rintala RJ,Pakarinen MP.Long-term outcomes of Hirschsprung’s disease.Semin Pediatr Surg,2012,21(4):336-343.
11 Antao B,Radhwan T,Samuel M,et al.Short pouch and low anastomosis Duhamel procedure results in better fecal control and normal defecation pattern.Dis Colon Rectum,2005,48(9):1791-1796.
12 Nah SA,de Coppi P,Kiely EM,et al.Duhamel pull-through for Hirschsprung disease: a comparison of open and laparoscopic techniques.J Pediatr Surg,2012,47(2):308-312.
13 Travassos DV,Bax NM,Van der Zee DC.Duhamel procedure:a comparative retrospective study between an open and laparoscopic technique.Surg Endosc,2007,21(12):2163-2165.
14 Lamas-Pinheiro R,Henriques-Coelho T,Carvalho JL,et al.Duhamel pull-through assisted by transrectal port: a hybrid natural orifice transluminal endoscopic surgery approach.J Pediatr Surg,2012,47(10):1962-1965.
15 Urushihara N,Fukumoto K,Fukuzawa H,et al.Outcome of laparoscopic modified Duhamel procedure with Z-shaped anastomosis for Hirschsprung’s disease.Surg Endosc,2012,26(5):1325-1331.
16 Bonnard A,de Lagausie P,Leclair MD,et al.Definitive treatment of extended Hirschsprung’s disease or total colonic form.Surg Endosc,2001,15(11):1301-1304.
17 Tang ST,Yang Y,Wang GB,et al.Laparoscopic extensive colectomy with transanal Soave pull-through for intestinal neuronal dysplasia in 17 children.World J Pediatr,2010,6(1):50-54.
18 Tang ST,Wang GB,Cao GQ,et al.10 years of experience with laparoscopic-assisted endorectal Soave pull-through procedure for Hirschsprung’s disease in China.J Laparoendosc Adv Surg Tech A,2012,22(3):280-284.
(修回日期:2014-10-19)
(责任编辑:王惠群)
Modified Laparoscopic Duhamel Subtotal Colectomy for Extended Hirschsprung’s Disease
YangLi,LiShuai,TangShaotao,etal.
DepartmentofPediatricSurgery,UnionHospitalAffiliatedtoTongjiMedicalCollegeofHuazhongUniversityofScienceandTechnology,Wuhan430022,China
TangShaotao,E-mail:tshaotao83@126.com
Objective To discuss the efficacy of modified laparoscopic Duhamel subtotal colectomy for extended Hirschsprung’s disease (HD). Methods Between March 2010 and January 2014, 12 children (male, 7 cases; female, 5 cases) with extended HD underwent a modified laparoscopic Duhamel subtotal colectomy. The median age at operation was 8 months old (5 months-6 years). The level of the transition zone was in the proximal descending colon in 8 cases, the transverse colon in 2 cases, the hepatic flexure of the colon in 1 case, and the ascending colon in 1 case, respectively. Seven children received a colostomy. During the operation, extracorporeal low rectal transection was performed by using Endo-GIA through the incision in the posterior rectum above the dentate line, with short rectal stump 4-5 cm in length. Then the ascending colon was pulled down to perform an end-to-side anastomosis with the rectum by using the Deloyer artifice. Finally, a side-to-side anastomosis was conducted between the rectum and reconstructed rectum by using Endo-GIA. Intra- and post-operative complications and bowel functional outcomes were evaluated. Results The operation was completed laparoscopically in all the patients. The mean operating time was 170 min (125-240 min). No intraoperative complications were observed. No leakage was observed. Defecation frequency within two weeks was 4-15 times per day. Timespan to obtain normal frequency (1-2 times per day) was 3.5 months (2.2-5 months).The mean follow-up period was 32 months (3-46 months). The enterocolitis occurred postoperatively in 2 cases, 1 of which showed episodes of constipation during the early follow-up period, and they were all responded to conservative treatment. All achieved normal defecation without incontinence and gate syndrome. Conclusions Modified laparoscopic Duhamel subtotal colectomy for extended HD has quick recovery and good bowel functions. Extracorporeal rectal transection using Endo-GIA was easy to perform and credible, with less damage to the abdominal wall.
Hirschsprung’s disease; Laparoscopy; Duhamel pull-through; Complications; Defecation
R726.1
A
1009-6604(2015)02-0132-04
10.3969/j.issn.1009-6604.2015.02.011
2014-07-12)
*通讯作者,E-mail:tshaotao83@126.com
