高通量血液透析对严重肾衰竭患者的治疗效果
2015-03-09廖爱能吴文胜王小华
金 哲 廖爱能 吴文胜 王小华
福建省三明市第二医院肾脏风湿科,福建三明 366000
肾衰竭(renal failure)是慢性肾炎、糖尿病以及心脑血管疾病等慢性疾病终末期常见的一种严重并发症,患者多以肾功能严重衰退为主要表现,同时肾组织促炎性细胞因子清除率降低,且伴有细菌以及病毒感染持续性炎症状态等一系列临床不良反应。在终末期肾衰竭治疗方案中,维持性血液透析(maintenance hemodialysis,MHD)是其中应用较为广泛的一种方案,其通过透析膜固有的生物半透膜效应将患者机体血液中的各类炎症介质、杂质以及毒性物质予以滤过清除,以有效缓解患者临床症状,尽量延长其生存期[1]。现阶段临床常采用常规血液透析方案或高通量血液透析方案治疗严重肾衰竭患者,其中高通量血液透析治疗糖尿病、肾病相关严重肾衰竭患者时,吸附能力与超滤系数较常规血液透析更高,在改善胰岛素抵抗以及炎症介质清除方面治疗效果更优[2]。基于此优点,本文观察并分析高通量血液透析对严重肾衰竭患者的治疗效果,旨在为临床提供一定的指导和帮助。
1 资料与方法
1.1 一般资料
选取2013 年3 月~2015 年3 月期间我院收治的120 例严重肾衰竭患者纳入本次研究,入组病例既往3 月内均无活动性免疫疾病以及感染性疾病,且均无糖皮质激素以及细胞毒性药物应用史。按随机数字表法将其均分为对照组与观察组,各60 例,对照组男31 例,女29 例,年龄49~77 岁,平均(58.5±6.4)岁,原发病类型如下:14 例为慢性肾炎,22 例为高血压肾病,18 例为糖尿病肾病,6 例为高尿酸肾病;观察组男33 例,女27 例,年龄50~76 岁,平均(58.3±6.2)岁,原发病类型如下:16 例为慢性肾炎,21 例为高血压肾病,19 例为糖尿病肾病,4 例为高尿酸肾病。本次研究经本院医学伦理委员会批准,患者均签署知情同意书。两组患者的年龄、性别、原发病情况等基线资料相近,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
本次研究所用仪器为德国费森尤斯公司的4008B型透析机、FX60 型聚砚膜中空纤维透析器,碳酸氢钠透析液流量设定在500 ml/min,血流量维持在200 ml/min,透析时间为4 h/次,3 次/周。患者在透析治疗前均给予肝素注射,首次药物用量为1 mg/kg,第2 次开始药物注射用量为8~12 mg/h。对照组接受常规血液透析治疗,透析器超滤系数设定为5.5 ml/(mmHg·m2·h),采用Helixone 透析膜,膜面积设定在1.3 cm2;观察组实施高通量血液透析治疗,透析器超滤系数设定为40 ml/(mmHg·m2·h),采用Helixone 透析膜,膜面积设定在1.3 cm2。
透析治疗前抽取两组患者6 ml 静脉血,离心处理并将血清与血浆分离后保存待测。采用ELISA 检测IL-6 以及TNF-α,试验所用试剂盒由天津拓普科技公司生产。hs-CRP 则通过免疫比值法进行检测,试验所用试剂盒由北京生物有限公司生产。采用日立(中国)公司提供的7180 型全自动生化仪检测两组血脂指标以及血浆蛋白指标[3]。
1.3 观察指标
治疗前后分别检测对比两组患者的血脂水平、炎性因子表达以及血浆蛋白水平。炎性因子指标包括IL-6 以及TNF-α、hs-CRP 三项。血脂指标包括TG 与TC,血浆蛋白指标包括β2-M(β2微球蛋白)、TP(血浆总蛋白)以及Alb(血浆白蛋白)[3]。
1.4 统计学方法
采用SPSS 16.0 统计学软件对数据进行分析,计量资料以均数±标准差(±s)表示,采用t 检验;计数资料以百分率表示,采用χ2检验,以P<0.05 为差异具有统计学意义。
2 结果
2.1 两组患者治疗前后炎性因子指标改善情况的比较
两组患者治疗后TNF-α、hs-CRP 以及IL-6 等炎性因子指标、血浆蛋白指标水平、血脂指标水平有明显改善,差异有统计学意义(P<0.05);与对照组治疗后比较,观察组TNF-α、hs-CRP 以及IL-6 等炎性因子指标改善更优,差异有统计学意义(P<0.05)(表1)。
表1 两组患者治疗前后炎性因子指标改善情况的比较(±s)
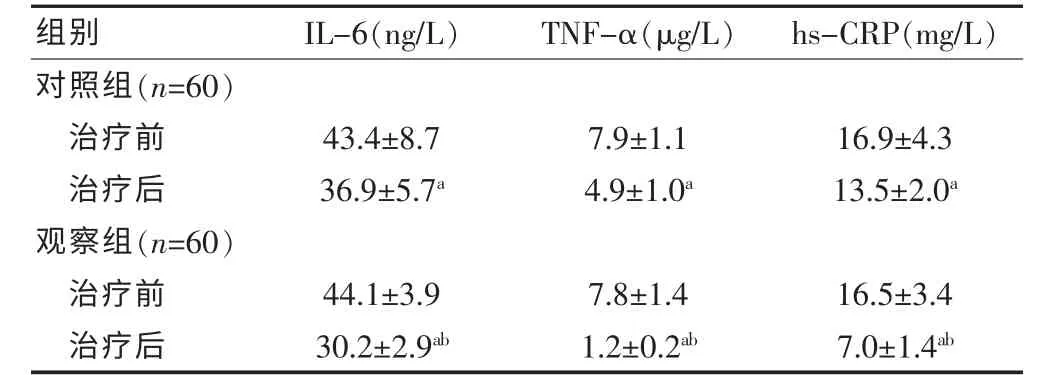
表1 两组患者治疗前后炎性因子指标改善情况的比较(±s)
与治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
2.2 两组患者治疗前后血浆蛋白指标改善情况的比较
两组患者治疗后β2-M、TP 以及Alb 等三项血浆蛋白指标水平有明显改善,差异有统计学意义(P<0.05);与对照组治疗后比较,观察组β2-M、TP 以及Alb 等三项血浆蛋白指标水平改善更优,差异有统计学意义(P<0.05)(表2)。
表2 两组患者治疗前后血浆蛋白指标改善情况的比较(±s)
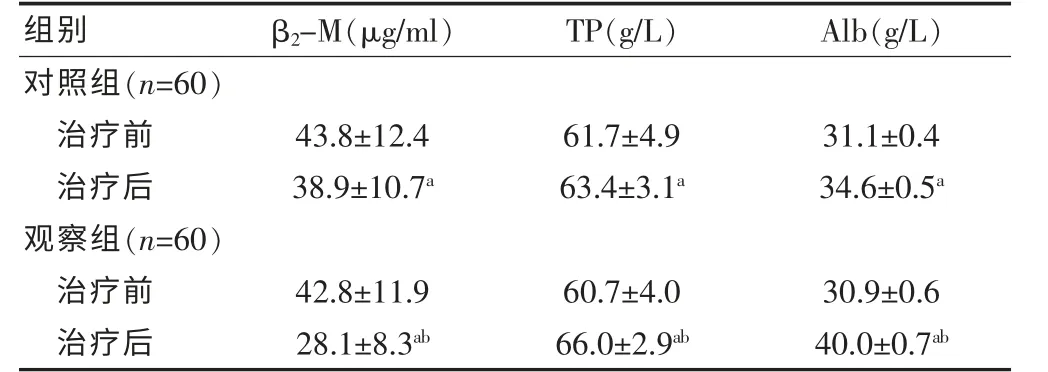
表2 两组患者治疗前后血浆蛋白指标改善情况的比较(±s)
与治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
2.3 两组患者前后血脂指标改善情况的比较
两组患者治疗后TC、TG 两项血脂指标水平有明显改善,差异有统计学意义(P<0.05);与对照组治疗后相比,观察组TC、TG 两项血脂指标水平改善更优,差异有统计学意义(P<0.05)(表3)。
表3 两组患者前后血脂指标改善情况的比较(mmol/L,±s)
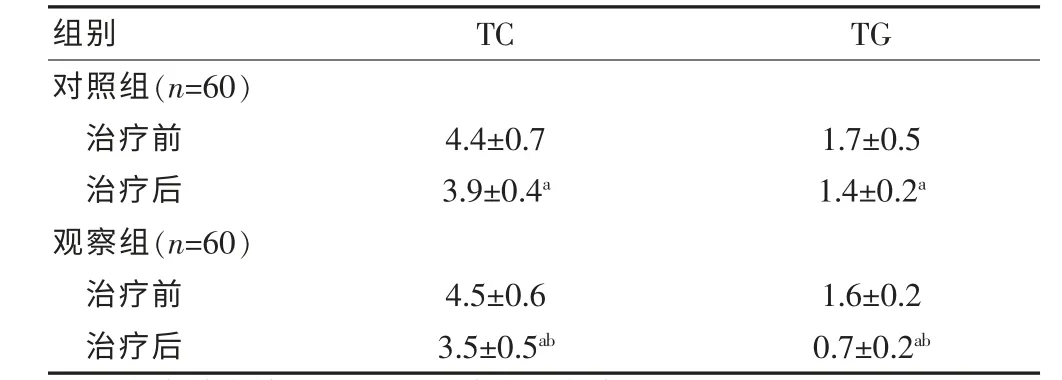
表3 两组患者前后血脂指标改善情况的比较(mmol/L,±s)
与治疗前比较,aP<0.05;与对照组比较,bP<0.05
3 讨论
慢性肾衰竭多发于肾脏疾病终末期,患者肾功能表现为渐进性减退,逐渐形成以全身系统症状、代谢产物潴留以及水电解质紊乱为主要特点的一系列临床综合征[4]。本病病因较为复杂,包括原发性以及继发性肾小球肾炎、慢性肾盂肾炎等间质性疾病、糖尿病、肾病、良性小动脉性肾硬化症等。西方发达国家的慢性肾衰竭患者病因大多为良性小动脉肾硬化症以及糖尿病肾病,而包括我国在内的诸多发展中国家的慢性肾衰竭病例病因大部分为原发性肾小球肾炎[5~6]。统计数据显示,随着高血压、糖尿病人数逐年攀升,良性小动脉肾硬化症以及糖尿病、肾病发病率也随之升高,由此引起慢性肾衰竭的几率也大大增加[7]。
严重肾衰竭患者由于病变导致肾功能急剧恶化,进而导致无尿或者少尿等不良临床症状,大量毒素以及代谢废物积聚体内,难以经由尿液排出体外,对肾功能以及机体其他功能造成不良影响和损伤,而血液透析治疗的作用机制在于将体内排泄物、各类毒素废物以及体循环中的杂质予以有效滤过,缓解毒素相关刺激性,患者不良症状得到改善。常规血液透析治疗在清除小分子毒素(肌酐以及尿素氮等)方面的效果已经得到临床证实[8],其对于严重肾衰竭患者病情的改善效果也是值得肯定的。临床研究发现,滤过大、中分子时常规血液透析效果较为有限,所以治疗效果仍有局限性[9]。
高通量血液透析具有极佳的滤过效应,其滤膜为高分子聚合物,水力学通透性能良好,扩散性能极佳,能够从血液中将各类中、大分子高效分离转移,并与透析液相溶,以此实现大范围滤过血液内毒素与杂质的目的,强化严重肾衰竭患者的临床治疗效果,为急性发病期患者的生命安全提供有效保障。研究表明[10],应用高通量血液透析方案治疗的患者发病时的机体营养状况得到显著改善,治疗效果也有所提升,并且还可降低氧化反应以及炎症反应,对于残余肾功能具有保护作用,严重肾衰竭患者的病死率也大大降低。患者接受血液透析治疗的状态下,其机体内仍伴有一定程度的微炎症状态,其中各类免疫复合物、毒素和补体等物质持续刺激机体,导致巨噬细胞激活,进而激活白介素以及肿瘤坏死因子等多种促炎细胞因子释放。这种微炎症状态受到多种因素影响,有较大几率诱发心血管疾病,相关并发症发生率增加,并对患者预后造成不同程度的影响[11-12]。本次研究结果发现,治疗后两组TNF-α、hs-CRP 以及IL-6等炎性因子指标、血浆蛋白指标水平、血脂指标水平有明显改善(P<0.05);而治疗后观察组TNF-α、hs-CRP以及IL-6 等炎性因子指标改善更优于对照组,差异有统计学意义(P<0.05),与何艳妍等[13]报道相符,提示高通量血液透析治疗可有效清除严重肾衰竭患者体内炎性因子、改善病情。
在严重肾衰竭患者各类并发症中,淀粉样变是较为常见的一种,其好发于滑膜以及韧带等部位,患者自觉慢性疼痛,生存质量受到影响[14]。淀粉样变与患者体内β2-M、TP 以及Alb 等血浆蛋白物质的大量蓄积存在关联性[15]。分析本次研究结果发现,观察组患者体内β2-M、TP 以及Alb 等血浆蛋白指标改善更优于对照组,差异具有统计学意义(P<0.05),说明高通量血液透析治疗方案对于毒性蛋白物质的滤过性较好,效果满意。除此之外,血脂代谢紊乱同样会导致血液透析患者并发症的发生率和心血管事件发生率的升高[16],特别是严重肾衰竭患者大部分合并多种基础疾病,机体血粘度相对较高,而脂质代谢能力较差。所以本次研究将血脂指标列入严重肾衰竭患者治疗效果评估体系中,结果发现,与治疗前相比,治疗后两组TC、TG 两项血脂指标水平有明显改善(P<0.05);与对照组相比,治疗后观察组TC、TG 两项血脂指标水平改善更优(P<0.05),提示严重肾衰竭患者在接受高通量血液透析治疗后血脂水平得到显著改善。目前临床普遍认为高通量血液透析治疗后可能导致部分小分子蛋白丢失,且就具体损失量存在较大争议,所以应充分考虑高通量血液透析造成氨基酸丢失并影响蛋白合成,进而引起营养不良这一问题,本次研究中两组Alb 水平均有增高,说明高通量透析实际上并不会导致Alb 大量丢失,效果近似于常规血液透析。
综上所述,在严重肾衰竭患者临床治疗方案中,高通量血液透析治疗能够扩大常规血液透析治疗的滤过范围,从而更有效地发挥滤过小分子毒素的优势,加快清除血脂大分子、炎性分子以及血浆蛋白分子等大、中分子,改善血脂水平,巩固治疗效果,提高患者生存质量。
[1]张雷.高通量透析对糖尿病性肾衰竭患者炎症介质、胰岛素抵抗及血脂的影响[J].重庆医科大学学报,2011,36(12):1485-1488.
[2]邵洁莹,卢叶明,黎晓辉,等.高通量血液透析对严重肾衰竭的治疗分析[J].中华全科医学,2011,09(5):742-743.
[3]余堂宏,胡宏,陈燕,等.高通量血液透析对尿毒症患者甲状旁腺素和微炎症状态的影响[J].中国中西医结合肾病杂志,2011,12(7):637-638.
[4]刘晓斌,王凉,刘斌,等.高通量血液透析对糖尿病肾病维持性血液透析患者胰岛素抵抗的影响[J].中国血液净化,2011,10(1):22-24.
[5]徐斌,张文,龚德华,等.国产高通量透析器在血液透析治疗中的有效性和安全性评估[J].肾脏病与透析肾移植杂志,2012,21(6):524-529.
[6]秦健,刘萍,刘金彦,等.高通量血液透析和血液灌流联合血液透析对维持血透患者微炎症状态的影响[J].临床内科杂志,2010,27(6):425-426.
[7]叶朝阳,戴兵.高通量血液透析的临床应用[J].临床肾脏病杂志,2013,13(2):52-53.
[8]曹志刚,陈小珍,么丽颖,等.高通量透析对慢性肾衰竭患者超敏C 反应蛋白和瘦素及血脂的影响[J].河北医药,2010,32(22):3183-3184.
[9]程汝兰,张洪福.慢性老年肾衰竭患者血液高通量透析治疗的临床研究[J].河北医学,2015,34(3):434-436.
[10]马爽,于汪伯,李兵,等.高通量血液透析治疗老年慢性肾衰竭的疗效[J].中国老年学杂志,2012,32(24):5542-5543.
[11]于李汀.高通量透析对急性肾功能不全患者生存率及康复率的影响[J].临床医学工程,2013,20(12):1597-1598,1601.
[12]刘颐业.慢性肾衰竭尿毒症患者血液透析滤过与高通量血液透析透析效果比较[J].现代诊断与治疗,2014,18(18):4271-4272.
[13]何艳妍,汤焕珍.高通量血液透析与常规血液透析疗效比较[J].现代医药卫生,2013,29(17):2640-2641.
[14]秦健,刘萍,刘金彦,等.高通量血液透析和血液灌流联合血液透析对维持血透患者微炎症状态的影响的临床观察[A]//第5 届全国疑难及重症肝病大会论文集[C].2010:275-276.
[15]林剑萍,徐微微,樊桂娟,等.肝素和低分子肝素在高通量血液透析中的应用[J].中国生化药物杂志,2012,33(3):296-298.
[16]李华彬.高通量血液透析治疗老年慢性肾衰竭的疗效[J].临床合理用药杂志,2014,7(9):4-5.
