儿童眼犬弓蛔虫病并发白内障1例
2015-03-07黄海荔罗怡
黄海荔 罗怡
·病例报告·
儿童眼犬弓蛔虫病并发白内障1例
黄海荔 罗怡
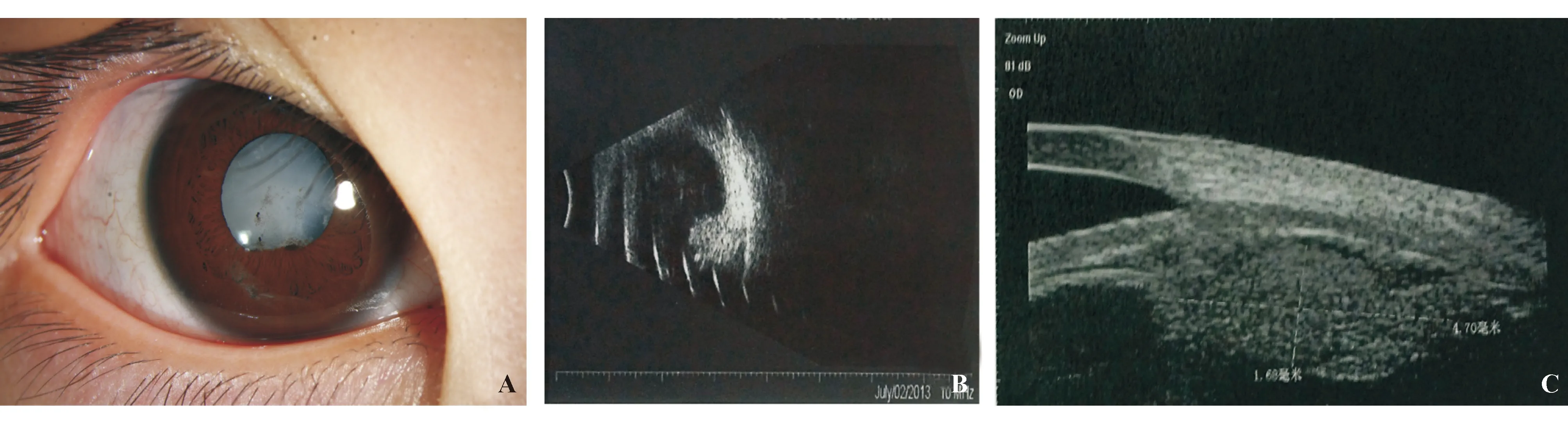
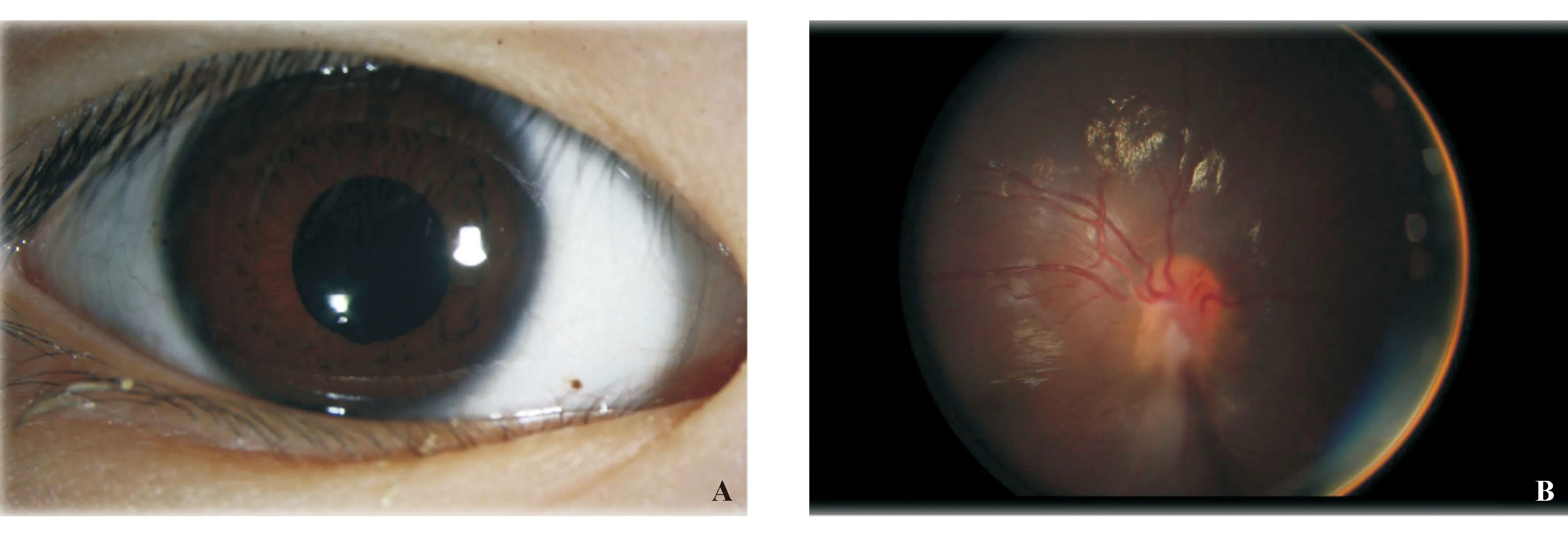
资料 患儿男性,5岁。因被家长发现右眼瞳孔发白1个月余,于2013年6月17日来我院眼科门诊就诊。患儿3个月前右眼不慎被拉链击中,当即觉眼红、眼痛,后自行缓解,未就医。眼部检查:右眼视力光感(LP)/ 图1. 初诊时右眼前节照像、B超及UBM A:患儿右眼前段照片,可见右眼结膜无充血,角膜透明,前房深浅正常,Tyn(-),瞳孔欠圆,约4 mm,局部后粘,对光反应迟钝,晶状体白色全混;B:患儿右眼B超检查图像,可见玻璃体前中段中量点状回声,伴连续细弱带状回声,后运动差,伴条状回声与视盘粘连,颞下周边球壁前探及3.5 mm×6.1 mm中高回声,右眼视盘前带状回声;C:患儿右眼UBM图像,可见下方及颞下方睫状体部机化团块,约4.70 mm×1.68 mm,周边玻璃体机化混浊,机化团块与混浊的晶状体相贴,晶状体位正,全周房角开放 入院后完善相关检查,追问病史,患儿为早产儿,有吸氧史,家中近1年饲养小狗,否认关节疼痛、肿胀、变形,口腔溃疡,皮肤红斑等病史。实验室检查:抗核抗体(-)、类风湿因子(-)、抗“O”(-)、血管紧张素转化酶(-),弓形体抗体(-),弓蛔虫抗体(+)。于2013年7月4日全身麻醉下行右眼晶状体切除+前段玻璃体切除术,术中抽取前房水送检。房水检测结果:弓蛔虫抗体(+)。术中眼底检查:玻璃体混浊,见纤维条索,眼底糊,隐见视网膜平伏。诊断:右眼并发性白内障,右眼犬弓蛔虫病,右眼弱视。术后给予醋酸泼尼松龙滴眼液、妥布霉素滴眼液滴术眼,3次/d,持续使用1个月,出院并行弱视治疗。 患者门诊定期随访,术后3个月眼部检查:右眼视力0.1,矫正无助。右眼结膜无充血,角膜透明,前房深浅正常,Tyn(-),右眼瞳孔圆,4 mm,对光反应迟钝,晶状体缺如,玻璃体清,视盘颞下方见纤维条索,黄斑光反应(+),视网膜平伏(图2A、B)。继续给予弱视治疗。术后8个月眼部检查:右眼视力0.1,矫正0.5(+14.5 DS),眼部查体同前。于2014年3月26日全身麻醉下行右眼Ⅱ期人工晶状体植入术,手术顺利。术后第一天眼部检查:右眼视力0.4,矫正无助,右眼结膜轻度充血,角膜透明,前房深浅正常,Tyn(+),瞳孔圆,4 mm,对光反应迟钝,人工晶状体位正,玻璃体清,眼底同术前。 图2. 第一次术后3个月眼前节照像及彩色眼底像 A:右眼结膜无充血,角膜透明,前房深浅正常,Tyn(-),瞳孔圆,4mm,对光反应迟钝,晶状体缺如;B:右眼视盘颞下方见纤维条索,黄斑光反应(+),视网膜平伏 讨论 儿童白内障多由先天因素、外伤及葡萄膜炎导致,儿童葡萄膜炎中以特发性葡萄膜炎最为常见,在能明确病因的非感染性儿童葡萄膜炎中,幼年性特发性关节炎是儿童葡萄膜炎最常见的原因,其他包括强直性脊柱炎伴发的葡萄膜炎、Vogt-小柳-原田综合征、结节病等[1]。在感染性儿童葡萄膜炎中又以弓形体和弓蛔虫引起的葡萄膜炎最常见。因此,对于葡萄膜炎并发白内障的儿童需对患儿情况作全面了解,详细采集病史并进行系统、全面的眼部检查。如患儿的居住情况、生活环境,还应重点询问既往有无关节疼痛、肿胀、变形的病史,有无做过相关检查如抗核抗体、类风湿因子、抗“O”及X线片检查等。有无口腔溃疡、皮肤红斑等病史。这些病史有助于白内障病因的诊断。 眼犬弓蛔虫病与特发性中间葡萄膜炎极其相似,均可表现为玻璃体炎性混浊。B超检查可检出眼犬弓蛔虫病的特征,即球壁肿块性隆起与玻璃体条索相连。UBM对于评价眼犬弓蛔虫病引起的眼前段病变具有重要意义,不同于特发性中间葡萄膜炎常见的大量渗出、机化,其表现为玻璃体基底部的局限性回声团块。眼内液ELISA阳性是支持眼犬弓蛔虫病诊断的重要依据[2],尽管有报道[3]显示,血清学检查犬弓蛔虫抗体阳性者可高达30%以上,但眼内液犬弓蛔虫抗体阳性,可有助眼犬弓蛔虫病确诊。在临床表现非典型患者中更具诊断价值的检测为眼内液抗体效价与血清抗体效价经Goldmann-Witmer公式进行计算,系数超过4时,可证实眼内存在犬弓蛔虫感染[4]。本院周旻等[5]在既往研究中,9例眼犬弓蛔虫病受检者眼内液100%呈阳性,而无一例特发性中间葡萄膜炎呈阳性。特发性中间葡萄膜炎以双眼多见,常并发虹膜后粘连和后囊下白内障,而眼犬弓蛔虫病中则较少发生[6-7]。Ahn等[8]收集了83例眼犬弓蛔虫病患者,其中仅有7例并发白内障,且主要表现为局限性中周部后囊下混浊,较少位于视轴区。此外,与特发性中间葡萄膜炎相比,眼犬弓蛔虫病患者均有明确的犬类接触史,90%以上为单眼发病,多伴有肉芽肿、视网膜脱离等表现。本例患儿以白内障为首诊的主要表现,眼后段窥不清,因此我们考虑摘除晶状体后,根据患儿眼底表现及葡萄膜炎情况给予进一步的治疗,如矫正视力能有所提高再考虑Ⅱ期植入人工晶状体,使得患儿能获得较好疗效和满意结果。本院曾接诊另1例犬弓蛔虫引起的并发性白内障,I期植入人工晶状体后,患儿术后炎症反应大且持续时间长,不利于后续葡萄膜炎治疗。这与其他类型葡萄膜炎并发白内障的手术疗效不同,后者在炎症控制的情况下I期植入人工晶状体是可行的,术后很多患者的视力可得到改善[9-11]。此外,如患者合并有严重的眼内炎症、视网膜脱离、黄斑牵引等需行玻璃体切除视网膜复位术。 儿童眼犬弓蛔虫病在我国报道较少,我国农村地区卫生条件差,猫、狗管理不严,且目前随着猫狗饲养人群的逐渐增多,需引起眼科临床医师的高度重视,要仔细在儿童葡萄膜炎中鉴别眼犬弓蛔虫病,明确诊断并制订治疗方案,避免错失治疗良机而导致失明。 [ 1 ] Edelsten C, Reddy MA, Stanford MR, et al. Visual loss associated with pediatric uveitis in English primary and referral centers [J]. Am J Ophthalmol, 2003, 135(5): 676-680. [ 2 ] Yokoi K, Goto H, Sakai J, et al. Clinical features of ocular toxocariasis in Japan [J].Ocul Immunol Inflamm, 2003, 11(4): 269-275. [ 3 ] Stewart JM, Cubillan LD, Cunningham ET Jr. Prevalence, clinical features, and causes of vision loss among patients with ocular toxocariasis[J]. Retina, 2005, 25(8): 1005-1013. [ 4 ] 杨培增. 临床葡萄膜炎[M]. 北京: 人民卫生出版社, 2004, 642-645. [ 5 ] 周旻,常青,徐格致,等. 眼内液检查在儿童葡萄膜炎诊断中的应用[J]. 中国眼耳鼻喉科杂志,2010,10(3):160-162. [ 6 ] Levy-Clarke GA, Nussenblatt RB, Smith JA. Management of chronic pediatric uveitis [J]. Curr Opin Ophthalmol, 2005, l6(5): 281-288. [ 7 ] Woodhall D, Starr MC, Montgomery SP, et al. Ocular toxocariasis: epidemiologic, anatomic, and therapeutic variations based on a survey of ophthalmic subspecialists [J]. Ophthalmology, 2012, 119(6): 1211-1217. [ 8 ] Ahn SJ, Woo SJ, Hyon JY, et al. Cataract formation associated with ocular toxocariasis [J]. J Cataract Refract Surg, 2013, 39(6): 830-835. [ 9 ] Nemet AY, Raz J, Sachs D, et al. Primary intraocular lens implantation in pediatric uveitis [J]. Arch Ophthalmol, 2007, 125(3): 354-360. [10] Quinones K, Cervantes-Castaneda RA, Hynes AY, et al. Outcomes of cataract surgery in children with chronic uveitis [J]. J Cataract Refract Surg, 2009, 35(4): 725-731. [11] Kawaguchi T, Mochizuki M, Miyata K, et al. Phacoemulsification cataract extraction and intraocular lens implantation in patients with uveitis[J]. J Cataract Refract Surg, 2007, 33(2): 305-309. (本文编辑 诸静英) 复旦大学附属眼耳鼻喉科医院眼科 上海 200031 罗怡(Email: yeeluo116@sina.com) 10.14166/j.issn.1671-2420.2015.01.021 2014-06-26)