门诊儿科抗生素使用调查分析
2015-03-06盛高峰
盛高峰
抗感染药物系指具有杀灭或抑制各种病原微生物的作用,可以口服、肌内注射、静脉滴注等全身应用的各种抗生素、磺胺类和喹诺酮类药及其他化学合成药(异烟肼、甲硝唑、呋喃妥因等)。抗生素是微生物代谢过程中的产物,从中提取的抗生素称天然抗生素,经人工合成的称人工合成抗生素,主要分为β-内酰胺类抗生素、氨基糖苷类、大环内酯类、四环素类、喹诺酮类、抗结核类药、抗真菌药、磺胺类等,其抗菌效果决定于:机体的免疫状态,病原微生物对药物的敏感性和抗菌药物的性能。三者关系密切,相互影响,在选用时应注意这些特点,以达到预期的治疗效果。随着抗生素类药物在临床使用的迅速发展,分析、研究使用抗生素的情况对指导合理用药具有重大价值,如何合理应用抗生素,是临床上亟待解决的问题。儿童是一个具有特殊生理特点的群体,其药物的吸收、分布、代谢、排泄等药代动力学差别很大,尤其是小年龄儿童的非特异性免疫、体液免疫和细胞免疫功能都不成熟,抗感染的能力比成人低下,容易发生感染性疾病,滥用抗生素的现象更加严重,而小儿机体自身调节功能、生理功能尚未充分发育,对药物的反应一般比较敏感,易受药物影响,因此,儿科的合理用药更为重要。
1 资料与方法
1.1 一般资料 随机抽查我院2014年1~6月份的儿科门诊处方共5 256张。
1.2 方法 主要统计使用抗生素的处方数、用药途径、单用和联用抗生素处方数及不合理应用抗生素的情况,分析儿科门诊使用抗生素的合理性。参照《新编药物学》(第18版)[1]及药品说明书的儿童剂量均值,综合患儿信息,设定儿童平均体重为15 kg,确定儿童用药的DDD值,计算DDDs(DDDs=用药总量/该药的DDD值),并参照公式DUI=DDDs/总用药天数,来计算DUI值,如果DUI≤1,则用药科学合理,如果DUI>1则存在剂量不合理的情况。
2 结果
2.1 抗生素药物使用率情况 抽查儿科门诊处方共5 256张,应用抗菌药物总例次为3 645次,儿科门诊处方抗生素使用比例高达64.7%。
2.2 选用抗菌药物分类情况 头孢类抗菌药物应用最多,为2 259次,占抗生素用药总例次的61.98%,其他依次为大环内酯类、青霉素类等。见表1。

表1 门诊儿科患者抗菌药物应用类别比较
2.3 抗生素用药途径情况 儿科抗生素用药途径以静脉滴注用药为主,其次是口服用药。见表2。
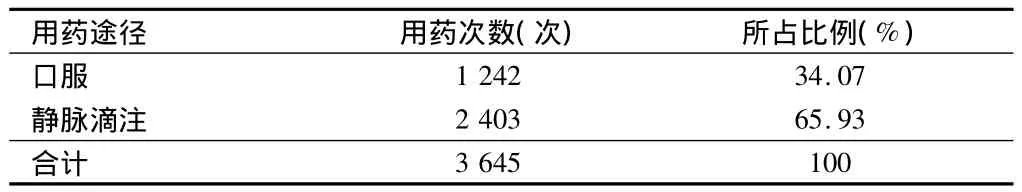
表2 抗生素用药途径
2.4 抗生素使用情况
2.4.1 抗生素利用指数DDDs:常用注射用抗生素8种,口服12种,各种抗生素的利用指数及各项具体数据,部分药物成人与儿童DDD值的对比。见表3~5。

表3 注射用抗生素利用指数
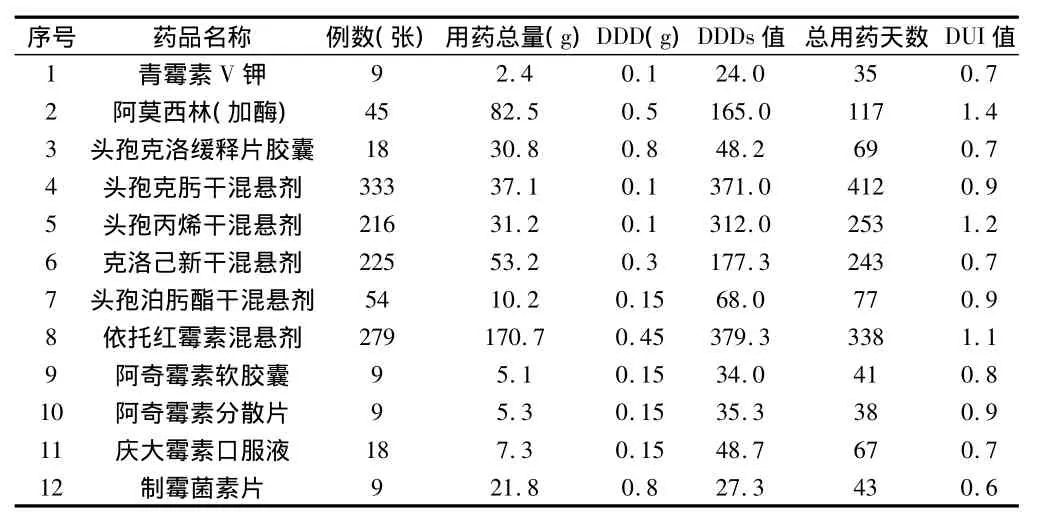
表4 口服抗生素利用指数

表5 成人与儿童DDD比较
2.4.2 抗生素的使用频度:见表6。
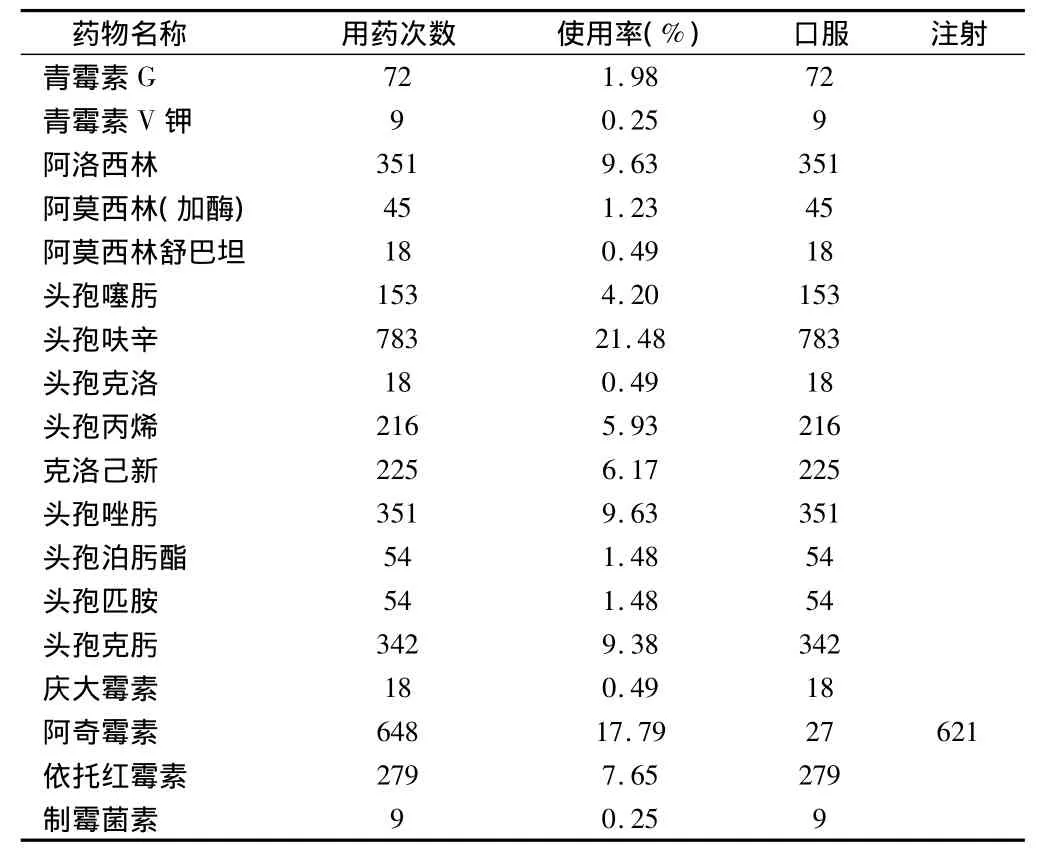
表6 儿科门诊抗生素使用频度表
2.4.3 抗生素联合使用情况:2 645张抗菌药处方中,单用抗生素处方1 341张占应用抗生素药物病例数比例54.40%;二联使用1 068张占43.33%;三联及以上使用56张占2.27%。见表7。
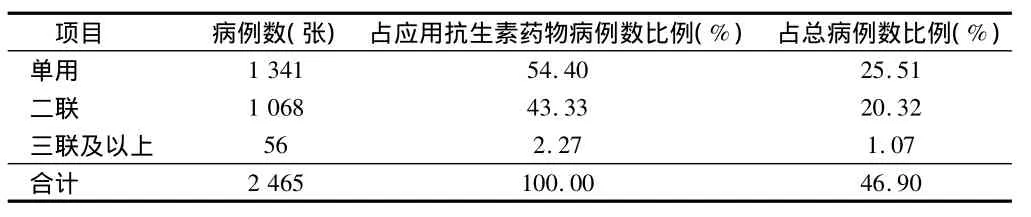
表7 抗生素在门诊的联合应用情况
2.5 不合理用药情况 不合理用药处方360张,选用药物不当207张,占不合理用药处方的57.50%。见表8。
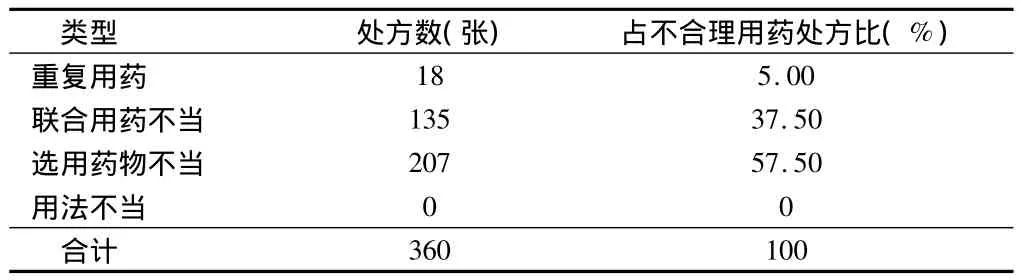
表8 不合理用药统计
3 讨论
3.1 抗生素药物使用率情况 结果显示,儿科门诊处方抗生素使用比例高达64.7%,高于卫生部要求的50%以下,明显高于国际标准。
3.2 抗生素用药途径情况 从抗生素用药途径显示,以静脉用药为治疗方式占的比例较高,主要原因是现在的儿科患者多数为独生子女,患儿家长求医急切,往往要求医生注射治疗。而医生为了避免纠纷,多数满足家长的要求。其次医生凭经验用药,认为注射剂纯度高,生物利用度高,起效快,因此,在选择药物时首选注射剂。但临床医生忽视了注射治疗存在潜在危害,如注射剂中的微粒进入体内可以引起局部循环障碍、血管栓塞、水肿、静脉炎、肉芽肿等,不洁注射可增加肝炎、艾滋病等传染病的感染风险,而且注射治疗往往增加患者的医疗费用。临床医生在医疗过程中,应严格掌握注射剂的适应证和使用原则,能口服的药物最好不采用注射方式,能肌内注射的最好不用静脉注射,即使必须注射的也应该尽量减少注射次数,同时减少注射剂联合用药的种类,避免不良反应和配伍禁忌的出现[2]。
3.3 抗生素利用指数DUI 统计数据显示,共有5种药物(注射2种,口服3种)的DUI值大于1,即这5种药物的使用存在不合理的情况,使用剂量偏高。我院需对这几种药物的使用加以重视,尽量避免不合理的使用。
3.4 抗生素药物联用情况 调查分析中可知,抗生素联用占抗生素处方数的45.6%。正确选用抗生素是以病原学诊断和药敏试验为基础的,但目前经验治疗仍是门诊通行的治疗模式[3]。对多数细菌感染性疾病如能针对性选一种抗生素,一般即可控制感染,但如为混合感染或病情严重也需联用抗生素,以及时控制感染,最好不要超过2种抗生素。我院儿科门诊应用抗生素对以下情况应需要注意。
3.4.1 β-内酰胺类抗菌药之间的联用:如阿洛西林与头孢呋辛、头孢噻肟钠、头孢唑啉等药品的联用。一般认为作用机制相同的抗菌药不宜联用,因为这种联合用药的疗效不一定比单用好,反而增加药物的毒性反应,甚至因共同竞争作用靶位而出现拮抗。
3.4.2 速效杀菌剂与速效抑菌剂之间的联用:如罗红霉素与头孢噻肟,一般认为前者迅速阻断细菌蛋白质的合成,以致细菌基本处于静止状态,使后者的速效杀菌作用减弱,因此不建议二者合用。但也有许多的临床实践证明,此两类药物联用对重症感染、混合感染是非常有效的,其主要原因是大环内酯类抗生素有增强机体免疫力作用,对杀灭细菌很有帮助,是两类抗菌药联用的原因之一。
3.4.3 三联以上抗生素联用:临床上借以从不同的抗菌机制,加强疗效及扩大抗菌范围,用于严重感染和混合感染。但联合使用必须有明确的指征,除增加患者经济负担外,可使细菌同时对抗生素产生耐药性,增加二重感染机会,所以对联合使用抗生素前应权衡利弊,慎重考虑[4]。
综上所述,处方用药仍存在不少问题,比如盲目用药、品种过多、使用率过高、用药不合理等问题,特别是不合理使用抗生素这个方面存在的问题更加明显。要克服这些不足,更合理的用药应采取以下措施:(1)明确用药指征,根据药敏结果有针对性地选择药物;(2)联合用药要以抗菌药物的联用指征为依据,合理选择; (3)依据患儿体质量和年龄选择适宜的剂量和疗程; (4)根据药动学和药效学,并结合儿童生理特点,制定合理的给药方案;药师参与临床查房,开展药学服务,实行个体化给药;(5)药师要仔细核查处方,与临床医师沟通共同把好处方质量关;(6)根据患儿家庭的经济状况,选择价格适宜,疗效较好的抗菌药物。
1 陈新谦,金有豫,汤光主编.新编药物学.第18版.北京:人民卫生出版社,2013.48-79,566.
2 陈兆波,例振海,胡家全.某院门诊儿科用药合理性调查分析.中国药房,2007,18:313-314.
3 杨世杰主编.药理学.第1版.北京:人民出版社,2001.60.
4 王少华,王峰.β-内酰胺类抗生素结构与不良反应的关系.药物流行病学杂志,2008,40:33-35.
