减重术后的能量及宏量营养支持
2015-03-06于冬妮孙明晓卫生部北京医院内分泌科
于冬妮 孙明晓卫生部北京医院内分泌科
减重术后的能量及宏量营养支持
于冬妮 孙明晓
卫生部北京医院内分泌科
Energy and Macronutrients Support after Bariatric Surgery

孙明晓 主任医师,教授;北京医院营养科主任,内分泌科副主任;北京大学及北京协和医学院博士研究生导师;中华医学会老年医学分会内分泌学组委员、糖尿病分会营养学组委员、健康管理分会慢病学组委员、运动医疗分会青年委员,中国营养学会临床营养分会
委员兼秘书、营养与慢病控制分会委员。
糖尿病重度肥胖(伴严重合并症)的现状和治疗困难
随着中国饮食结构变化,传统的生活方式改变,我国糖尿病患病率近几年迅速增长。2013年国际糖尿病联盟(IDF)公布数据显示我国的糖尿病患病人数已达9840万,居全球首位[1]。肥胖,尤其是腹型肥胖是2型糖尿病的一个重要的危险因素。大约75%~80%的2型糖尿病患者曾经或者现在是肥胖的[2]。生活方式干预(低热量的饮食及增加运动量)是此类患者的治疗基石,但肥胖的患者常伴有腰椎疾病或膝关节炎,很难大量的运动,严格的饮食控制也很难坚持。
我国糖尿病治疗指南对减重手术的建议及常用的术式
新兴的减重手术已得到国际和国内外科和内分泌科学会的认可,成为指南推荐的一种治疗糖尿病的新方法。2013年中国糖尿病治疗指南中明确提出18~60岁身体条件好,经生活方式干预及各种药物难以控制血糖及伴发病的2型糖尿病患者,BMI≥32kg/m2有或无合并症的患者可行胃肠减重手术,BMI28~32kg/ m2且存在其他心血管疾病风险时宜慎重选择手术[3]。常用的手术方式有胃旁路手术(限制摄入和减少吸收)、可调节胃束带术(限制摄入)和袖状胃切除术(限制摄入)。
减重术后的营养问题及对策
营养问题是病人术后面临的首要问题。Seok Yee Toh等学者对244例(55例胃束带,124例胃转流和65例袖状胃)减重术的患者随访1年,发现胃转流术后营养不良的发生率较另两种手术方式高,贫血发生率达17%[4]。手术后营养不良的常见原因有以下几点:①饮食结构的改变和摄入减少,部分患者有偏食的习惯,并且由于肉类食物不易消化,所以减少肉类的摄取,还有部分患者为了控制体重而刻意节食;②减重手术不仅使胃容积明显减小,还改变了胃肠道结构,影响了营养物质的消化与吸收;③术后可能出现胃肠道穿孔、出血、吻合口漏、吻合口梗阻、吻合口瘘等并发症,均可能引起营养不良。术后的随访和合理的营养支持对术后患者的恢复,减少并发症,及维持手术的疗效非常重要。
减重手术后患者进食需循序渐进,并且注意进食速度,形成良好的饮食习惯。应采取渐进式阶段饮食,依序如下:清流(1~2周)→流质(2~4周)→软质(胃束带术3~4周,袖状胃和胃转流4~6周)→固体食物。规律进食,每次少量进餐,宜少量多餐。食物应切成小块,细嚼慢咽(每口食物至少咀嚼25下),以预防胃出口阻塞、呕吐等情形发生[5]。一顿饭用20~30分钟,但不超过1小时。进食时,避免喝水及喝汤,可在两餐间或餐后30~45分钟再摄取水分。手术后应避免高油食物,可预防呕吐及体重增加。术后3个月内不宜摄取冰水、咖啡、茶类、酒精类等刺激物。
应由专业的营养师为减重手术的患者制定合理的饮食方案,指导患者正确饮食。2009年美国肠内与肠外营养指南认为给予肥胖患者(BMI>30kg/m2)的总热量为11~14kcal/kg·实际体重或22~25kcal/kg·理想体重[6]。建议每天至少饮用6~8杯(1500~2000ml)的水,以预防脱水及便秘。蛋白质摄入应个体化,并由营养师根据性别、年龄、体重和手术方式进行评估和指导,至少每日60g,一般不超过标准体重1.5mg/kg/ d[7]。如果出现恶病质,除补充蛋白质外,还需要解除潜在的解剖学异常(狭窄、梗阻、绑带脱垂、侵蚀),必要时心理干预。很严重的病例,可能还需要行二次手术。早期发现减重术的胃肠道并发症并及时干预对预防术后营养不良非常重要。减重术后常见的胃肠道症状和并发症包括恶心呕吐、食物返流、便秘、食欲减退、倾倒综合征和腹泻。如患者出现消化道症状应提高警惕,及时处理。
举例
某某,女性,40岁,因“单纯性肥胖30余年,加重2年”行袖状胃手术。术前体重86kg,,身高163cm,BMI32.3kg/m2。手术后嘱患者先从清流饮食开始。清流质饮食包括白开水、过滤清汤、运动饮料(加水1:1稀释)、过滤不加糖的果汁(加水1:1稀释)、蜂蜜水、第三天后可喝去油鸡汤、鱼汤。水分摄入建议试着小口喝水及清流食物,约每小时饮用120ml。2周后过渡到流质,可选择低脂、低糖、低纤维之绞碎过滤的食物,也可选择去油清汤、米汤、米浆、薏仁浆、豆浆、牛奶。水分每日摄入1500ml至2000ml。再过4周开始进食软质食物。若无法自行制备者,可选用市售婴儿食品,如:肉泥、蔬菜泥或果泥等罐装食品。嘱患者少食多餐,两餐之间少量加餐。患者进食软食后偶感胃部哽咽感。嘱患者将食物切成小块且细嚼慢咽,充分咀嚼后进食。尽量避免高糖高脂刺激性食物。后患者上述症状消失。
术后第二个月复诊时体重是70.4kg,BMI26.8 k g/m2。我院营养师给予患者的建议是总能量1400kcal/d,蛋白质67g,约占19%;脂肪48g,占32%;糖类182g,占51%。
患者术后第3月随访,体重为68.5kg,复查血色素、血白蛋白、叶酸、VitB12、血清铁等指标均未见异常。
建议一日食物安排(仅供参考):
早餐:粮食50g、鸡蛋1个、奶酪40g
加餐:水果100g
午餐:粮食75g、肉50g、豆腐100g、蔬菜250g加餐:水果100g
晚餐:粮食50g、鱼80g、蔬菜250g目前我们与患者保持密切的联系,继续随访该患者。
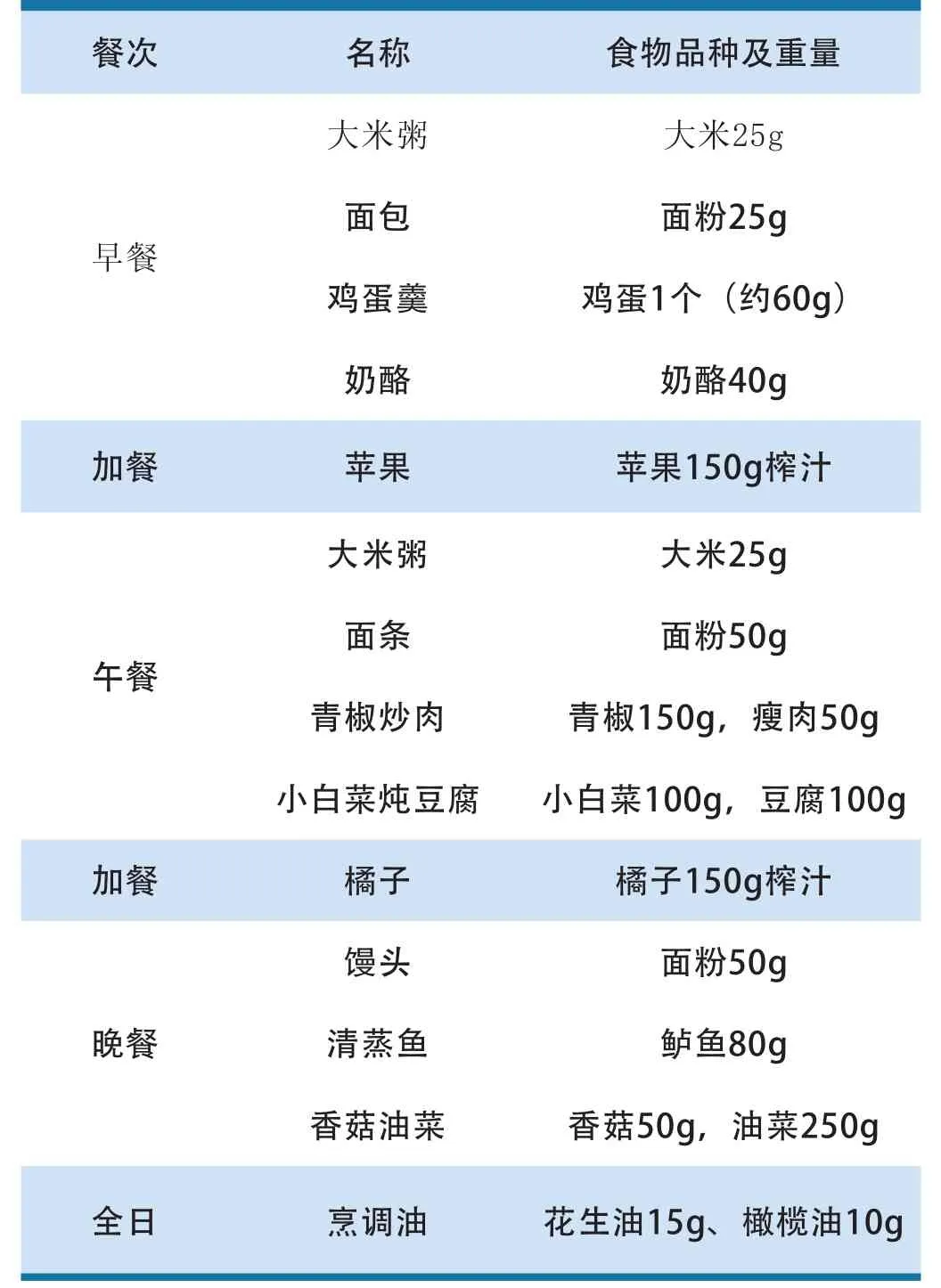
一日食谱举例:
总之,营养是生命活动的基础,营养不良的问题不容忽视。代谢手术后营养不良发生率高,可能与术前已存在营养不良、术后饮食改变、胃肠道结构改变和胃肠道并发症有关。建议加强对手术患者的营养教育及术后的营养随访,给予饮食指导,补充适量的营养素,及时发现并处理术后胃肠道并发症,避免营养不良。
1 International Diabetes Federation. IDF Diabetes Atlas, 6th edn. Brussels, Belgium: International Diabetes Federation, 2013. http://www.idf.org/diabetesatlas
2 Kahn SE, Hull RL, Utzschneider KM. Mechanisms linking obesity to insulin resistance and type 2 diabetes [J]. Nature, 2006, 444(7121): 840-6.
3 中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2013年版)[J]. 中华糖尿病杂志, 2014,07:447-498.
4 Toh SY, Zarshenas N, Jorgensen J. Prevalence of nutrient deficiencies in bariatric patients [J]. Nutrition, 2009, 25(11-12): 1150-1156.
5 Shannon C, Gervasoni A, Williams T. The bariatric surgery patient--nutrition considerations [J]. Australian family physician, 2013, 42(8): 547-552.
6 Martindale RG, McClave SA, Vanek VW, et al. Guidelines for the provision and assessment of nutrition support therapy in the adult critically ill patient: Society of Critical Care Medicine and American Society for Parenteral and Enteral Nutrition: Executive Summary [J]. Critical care medicine, 2009, 37(5): 1757-1761.
7 Mechanick JI, Youdim A, Jones DB, et al. Clinical practice guidelines for the perioperative nutritional, metabolic, and nonsurgical support of the bariatric surgery patient--2013 update: cosponsored by American Association of Clinical Endocrinologists, The Obesity Society, and American Society for Metabolic & Bariatric Surgery [J]. Obesity, 2013, 21 Suppl 1:S1-27.
10.3969/j.issn.1672-7851.2015.03.011
