三维适形/调强放疗结合化疗联合DC-CIK免疫治疗Ⅱ,Ⅲ期非小细胞肺癌疗效分析
2015-03-05孔怡琳詹文婷薛晓光郑剑霄郭伟伟邱圣红
李 工,孔怡琳,詹文婷,薛晓光,郑剑霄,高 蕾,郭伟伟,邱圣红
(广东省中医院大学城医院放疗科,广东 广州 510006)
三维适形/调强放疗结合化疗联合DC-CIK免疫治疗Ⅱ,Ⅲ期非小细胞肺癌疗效分析
李工,孔怡琳,詹文婷,薛晓光,郑剑霄,高蕾,郭伟伟,邱圣红
(广东省中医院大学城医院放疗科,广东 广州510006)
摘要:目的探讨三维适形/调强放疗结合化疗联合杀伤细胞(CIK)与树突状细胞(DC)治疗Ⅱ,Ⅲ期非小细胞肺癌(NSCLC)的临床疗效。方法回顾性分析该院肿瘤内科2009—2011年收治的63例Ⅱ,Ⅲ期NSCLC患者的临床资料,根据治疗方式分为联合组34例、非联合组29例,非联合组采用调强适形放疗结合NP方案化疗,联合组在非联合组基础上加用DC-CIK免疫治疗,比较两组患者的近期疗效、预后差异。结果治疗前联合组和非联合组的CD3+、CD4+、CD8+、CD4+/ CD8+、NK细胞比例差异不显著(P>0.05),治疗后联合组的CD3+、CD4+、CD4+/ CD8+、NK细胞较治疗前显著升高(P<0.05),治疗后联合组的CD3+、CD4+、CD4+/ CD8+、NK细胞比例显著的高于非联合组(P<0.05)。联合组的疗效分布显著的优于非联合组(P<0.05);联合组的总有效率91.18%高于非联合组72.41%但差异不显著(P>0.05)。联合组的无进展生存中位时间为21.000个月显著高于非联合组的13.000个月(χ2=24.582,P=0.000);联合组的总生存中位时间为29.000个月显著高于非联合组的19.000个月(χ2=8.885,P=0.003)。结论三维适形/调强放疗结合化疗联合DC-CKI治疗Ⅱ,Ⅲ期NSCLC能够改善患者的免疫功能,从而进一步改善患者的短期疗效及生存时间。
关键词:三维适形调强放疗;化疗;NP方案;杀伤细胞;树突状细胞
非小细胞性肺癌(NSCLC)是临床上常见的肺癌种类,就诊的患者大多处于Ⅱ,Ⅲ期,以姑息性化疗、放疗、分子靶向治疗和肿瘤生物治疗为主要方法,其中细胞免疫治疗是肿瘤生物治疗的一种,具有毒性低、安全有效、符合生理规律等优势,目前主要的是采用杀伤细胞(cytokine-induced killer,CIK)与树突状细胞(dendritic cells,DC)治疗,CIK细胞能分泌多种细胞因子,具有的抗瘤活性;DC细胞是一种最有效的专职抗原递呈细胞,有效抵制肿瘤细胞的免疫逃逸机制[1]。本研究联合三维适形/调强放疗结合化疗、杀伤细胞(CIK)与树突状细胞(DC)治疗Ⅱ,Ⅲ期 NSCLC患者,疗效良好,现将结果总结如下。
1资料与方法
1.1一般资料选取我院肿瘤内科2009—2011年收治的63例Ⅱ,Ⅲ期NSCLC患者作为研究对象,联合组34例,男23例,女11例,年龄38~65岁,平均年龄(54.8±8.2)岁,临床分期:Ⅱ期11例,Ⅲ期23例。非联合组29例,女10例,男19例,年龄40~66岁,平均年龄(56.1±8.9)岁,临床分期:Ⅱ期9例,Ⅲ期20例。两组患者的一般情况比较差异均不显著(P>0.05),详见表1。
1.2纳入排除标准纳入标准:参照UICC 1997年标准,病理学或细胞学确诊的Ⅱ、Ⅲ期NSCLC患者结合CT、MRI辅助检查确诊;KPS评分≥70分,未进行抗癌治疗。
排除标准:排除肝肾功能严重障碍的患者、随访观察资料不全的患者。
1.3治疗方法非联合组患者给予三维适形/调强放疗结合NP化疗。NP化疗:去甲长春花碱12.5 mg·m-2,第1、8、15天给药,顺铂60~80 mg·m-2第2天给药,28 d为一个周期。适形调强放疗:从胸廓至膈肌进行CT扫描模拟定位,层厚3~5 mm,进行图像重建,勾画原发病灶肿瘤靶区(GTV1),区域转移淋巴结(GTV2),并在GTV1和GTV2区域均匀外放5~10 mm作为临床靶区,根据摆放的位置误差、器官移动误差由CTV外放5~15 mm,勾勒食管、脊髓、心脏、肺等靶区周围的组织和气管轮廓,照射剂量:三维适形放疗总剂量为64~70 Gy,适形调强放疗总剂量为70~76 Gy。化疗用药第1天即开始放射治疗,同一天内有放化疗时,放疗在前,化疗在后。
联合组患者在非联合组基础上给予杀伤细胞(CIK)与树突状细胞(DC)治疗。CIK细胞培养:抽取患者外周血200 mL分析血浆备用,吸取富含白细胞层的细胞约10 mL,分离单个核细胞,经PBS洗涤后以2×109/L的浓度接种于RPMI1640+10%胎牛血清培养液中,接种于抗CD3单抗包被的6孔板,每孔3 mL,加入终浓度50 KU·L-1rIL-2和50 KU·L-1IFN-7,37℃,5%CO2条件下培养7 d,进行细菌、霉菌测试,收集测试阴性的细胞使用无菌生理盐水洗涤,悬浮于自身血浆中。1 h内输入体内。DC细胞培养:抽取患者外周血200 mL分析血浆备用,吸取富含白细胞层的细胞约5 mL,分离单个核细胞,经PBS洗涤后以2×109/L的浓度接种于RPMI1640+10%胎牛血清培养液中,接种于6孔板37℃,5%CO2条件下培养2 h,再用预热的培养基轻洗培养板2次,即获贴壁单个核细胞,使用含有终浓度200 g·L-1rhGM-CSF和50 μg·L-1rhIL-4的RPMI1640+10%胎牛血清培养液培养,9 d后的DC细胞 中加入rhTNF-α至10 g·L-1,15 h后收集CIK-DC混合细胞,取(1.3~1.6)×109细胞溶于150 mL血浆中制成细胞悬液,1 h内输入体内。隔天1次,8次为1个周期,共治疗3个周期[2]。
1.4观察指标及疗效评价观察两组患者治疗前与治疗后的CD3+、CD4+、CD8+、CD4+/ CD8+、自然杀伤细胞(NK)的变化情况、近期疗效及远期疗效差异。
近期疗效评价标准,参照RECIST实体瘤疗效评价标准分为:完全缓解(CR)、部分缓解(PR)、疾病稳定(SD)、疾病进展(PD)。CR:可见病灶完全消失,维持1个月以上;PR:肿瘤最大直径及最大垂直直径的乘积缩小达到50%以上;SD:肿瘤最大直径及最大垂直直径的乘积缩小<50%,增大<25%;PD:患者出现一个多个病灶的肿瘤最大直径及最大垂直直径的乘积>25%。总有效率=(CR+PR+SD)/本组样本量×100%。
3年无疾病进展生存期(progression free survival,PFS)是指患者从首次治疗到观察到有客观证据证实的疾病进展或因任何原因死亡的时间间隔。
3年总生存期(overan survival,OS)指患者首次治疗到由于任何原因死亡的时间。在随访截止日期仍存活的患者将以随访截止日期作为截尾数值进行分析。
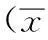
2结果
2.1两组患者治疗前与治疗后的免疫指标变化情况治疗前联合组和非联合组的CD3+、CD4+、CD8+、CD4+/ CD8+、NK细胞比例差异不显著(P>0.05),治疗后联合组的CD3+、CD4+、CD4+/ CD8+、NK细胞较治疗前显著升高(P<0.05),非联合组的CD3+、CD4+、CD8+、CD4+/ CD8+、NK细胞较治疗前比较差异不显著(P>0.05),治疗后联合组的CD3+、CD4+、CD4+/ CD8+、NK细胞比例显著的高于非联合组(P<0.05)。详见表1。
2.2两组患者的近期疗效比较联合组的疗效分布显著的优于非联合组(P<0.05);联合组的总有效率91.18%高于非联合组72.41%,但差异不显著(P>0.05)。详见表2。
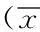
表1 治疗前后两组患者的免疫指标变化情况±s)
注:*与非联合组比较P<0.05。

表2 两组患者的近期疗效情况/n(%)
2.3两组患者的无进展生存期与总生存时间差异对两组患者进行为期36个月的随访观察,联合组和非联合组各有1例患者失访;联合组的无进展生存中位时间为21.0个月明显高于非联合组的13.0个月(生存资料Log-Rank检验结果:χ2=24.582,P=0.000);联合组的总生存中位时间为29.0个月明显高于非联合组的19.0个月(Log-Rank检验:χ2=8.885,P=0.003);两组的无进展生存率和总生存率曲线见图1、2。
2.4毒副反应整个治疗过程中联合组有7例患者出现消化道不适症状,3例出现脱发、5放射性神经炎等症状,非联合组有9例出现消化道不适症状、5例出现脱发、6放射性神经炎、2例出现白细胞下降,两组患者的毒副反应均在可耐受的范围内,为进行停止治疗处理。两组患者的毒副反应发生率差异不显著(P>0.05)。
3讨论
对于晚期非小细胞性肺癌的患者放疗、化疗是主要的治疗措施,铂类化疗药物虽然治疗NSCLC效率虽然不高,对于提高患者的生存期具有重要影响,本研究中使用去甲长春花碱通过微管蛋白聚合并诱导微管解聚从而使细胞周期阻滞,达到抑制肿瘤生长的目的[3]。单纯化疗治疗NSCLC效果不理想,5年生存率只有5%~10% ,且副反应重,三维适形、调强放疗可以通过多视野照射,使高剂量照射区与靶区形状一致,在肿瘤受到最大程度的照射的同时减少周围正常组织、器官的照射剂量,不仅提高了治疗效率而且降低了对照射邻近组织的损伤,本研究中使用三维放疗联合化疗治疗晚期NSCLC患者,提高了患者的生存时间,治疗有效率为72.41%,提示三维放疗联合化疗对于治疗NSCLC,提高患者生存期限具有一定作用。
本研究结果显示三维放疗联合化疗联合CIK-DC细胞输入治疗NSCLC有效率明显高于对照组患者,提示CIK-DC细胞输入在治疗NSCLC的过程中发挥重要作用,CIK是患者外周血单个核细胞经过多种细胞因子诱导获得的,可以在体外大量的扩增培养,包括CD3+CD8+CTL、CD3+CD56-的细胞群, 具有T淋巴细胞和NK细胞的抗肿瘤活性,具有抗瘤谱广、抗瘤活性强的特点[4];其通过释放细胞毒性颗粒直接杀伤靶细胞,产生大量炎性细胞因子直接或间接杀伤靶细胞,表达与细胞凋亡有关的因子诱导肿瘤细胞凋亡,从而达到抗肿瘤的作用[5];DC细胞是最有效专职抗原提呈细胞,其与T细胞相互作用诱发免疫应答反应是抗肿瘤效应的基础,而肿瘤细胞表面缺乏MHC和共刺激分子导致T细胞免疫无法激活,使得肿瘤细胞免受机体免疫系统的攻击[6]。成熟的DC细胞可以通过MHC-I、MHC-Ⅱ 类及表面标志白细胞分化抗原CD1分子途径提呈肿瘤抗原,从而抑制肿瘤细胞的免疫逃逸机制[7]。有研究显示[8]DC在实体瘤的浸润程度与患者手术后预后具有密切联系,DC浸润的越多,患者预后越好,生存期限越长,提示DC在抗肿瘤过程的重要作用,也本研究结果相似;本研究结果显示联合组的治疗有效率达到91.18%明显高于非联合组,不仅与CIK细胞和DC细胞自身的抗肿瘤作用有关,而且CIK-DC两种细胞可以相互作用,组成肿瘤免疫治疗的两个重要部分,DC细胞作为抗原提呈细胞识别肿瘤抗原,激活获得性免疫系统,CIK细胞分泌细胞因子发挥细胞毒性作用杀伤肿瘤细胞,提高了机体的免疫反应[9]。同时本研究还显示治疗后联合组的CD3+、CD4+、CD4+/ CD8+、NK细胞比例显著的高于非联合组,可能是输入的CIK-DC细胞刺激了机体的免疫系统,增强免疫反应,从而增加了这些免疫标记分子及自然杀伤细胞的表达。 放化疗对肿瘤细胞的杀伤属于一级杀伤,免疫细胞对肿瘤细胞的杀伤属于零级杀伤,因此放化疗杀伤后的残留细胞再经过免疫细胞的清除[10],明显的提高肿瘤细胞的清除效率。
综上所述,使用三维放疗联合化疗联合CIK-DC细胞输入治疗NSCLC疗效显著,发挥了三维放疗靶区准确、对邻近的组织损伤小的特点,CIK-DC细胞输入不仅自身分泌细胞毒性物质杀伤肿瘤细胞,还通过增强免疫反应更有效的清除肿瘤细胞,对NSCLC晚期患者的治疗具有重要意义。
参考文献:
[1]鲍健,孙媛媛,葛磊,等.化疗联合 CIK 输注对晚期 NSCLC患者 T细胞亚群及生存的影响[J].安徽医药,2014,18(12):2356-2359.
[2]时圣彬,李春华,唐晓勇,等.厄洛替尼联合DC/CIK 在晚期非小细胞肺癌维持治疗中的作用[J].中国肿瘤临床,2012,9(3): 160-162.
[3]徐永茂,徐冬云,张南征,等.N P方案化疗同步放疗并序贯过继免疫细胞治疗非小细胞肺癌的I临床研究[J].中华肿瘤防治杂志,2011,18(13):1032-1035.
[4]宗振峰,袁君,杨博,等.非小细胞肺癌中RCAS1的表达及意义探究[J].安徽医药,2013,17(3):468-469
[5]张俊萍,毛光华,史天良,等.DC-CIK联合化疗治疗晚期非小细胞肺癌的临床疗效[J].中国肿瘤生物治疗杂志,2011,18(4): 424-429.
[6]Wang QJ,Wang H,Pan K,et al.Comparative study on anti-tumor immune response of Autologous cytokine-induced killer(CIK)ceils,dendritic cells-CIK(DC-CIK),and semi-allogeneic DC-CIK [J].Chin J Cancer,2010,29(7):641-648.
[7]陈慧娟,张全安,苏沐,等.老年晚期肺癌三线化疗的临床疗效和不良反应观察[J].安徽医药,2014,18(12):2380-2381.
[8]李新迪,孟凡旭,王欣,等.DC-CIK细胞免疫疗法对卵巢癌患者免疫功能的影响及临床意义[J].中国实验诊断学,2014,18(2): 283-286.
[9]秦建民,黄涛,盛霞,等.索拉非尼联合树突状细胞与细胞因子诱导的杀伤细胞对肝癌生长与侵袭转移的作用[J].中华消化外科杂志,2014,13(5): 364-368.
[10] 钟国成,颜斌,孙薏,等. DC-CIK过继免疫联合化疗治疗多发性骨髓瘤的疗效分析[J].中华血液学杂志,2012,33(12):1000-1003.
(收稿日期:2014-11-25,修回日期:2015-01-20)
doi:10.3969/j.issn.1009-6469.2015.07.042
