基于二孩政策的活产儿出生顺序与早产及低出生体质量关系研究
2015-02-27计德永
计德永 王 君
基于二孩政策的活产儿出生顺序与早产及低出生体质量关系研究
计德永 王 君
目的 探讨活产儿出生顺序与早产及低出生体质量的关系,为提高人口出生质量提供参考。方法选取2013年在某市妇幼保健院分娩的所有单胎活产儿为研究对象,资料收集于新生儿出生医学信息登记系统。结果活产儿出生顺序在1~8之间(1.4±0.6),出生顺序为1占65.9%(4 055/6 151),出生顺序为2占29.8%(1 835/6 151),出生顺序为3及以上占4.2%(261/6 151)。出生顺序为1、2、3及以上的活产儿的早产检出率分别为8.2%、14.1%和27.2%(趋势χ2=113.620,P<0.05),低出生体质量检出率分别为6.2%、11.1%和26.8%(趋势χ2=132.228,P<0.05)。控制产妇年龄、文化程度及户口所在地后多因素分析显示,出生顺序为2、3及以上的活产儿出现早产的危险性分别是出生顺序1的1.546倍和3.186倍,出现低出生体质量的危险性分别是出生顺序1的1.991倍和5.530倍。结论高出生顺序为早产及低出生体质量发生的高危因素。
新生儿;出生顺序;早产;低出生体质量
出生顺序即出生次序或出生排行,是指一个人在兄弟姊妹中的排行顺序,出生顺序与个体的出生质量乃至终身生命质量可能存在一定关联。国内外相关研究指出,随着出生顺序的升高,该类儿童在出生时体质量相对偏轻、围产期死亡率增高、青少年期中枢神经系统肿瘤发生率升高以及成年期身高降低[1-4]。2013 年11 月我国单独二孩政策正式启动,新政无疑将对提高人口的增长率及优化人口结构具有深远意义,然而新政在使得我国二孩的出生人数急剧增加的同时,也可能会面临更多因二孩出生质量降低而出现的疾病负担[5]。低出生体质量及早产是婴儿死亡的主要原因[6,7],本文即以2013年在某市妇幼保健院分娩的所有单胎活产儿为研究对象,比较不同出生顺序的单胎活产儿早产及低出生体质量的发生情况,为提高出生人口质量的政策制定提供参考。
1 对象与方法
1.1 研究对象 选取2013年在某市妇幼保健院分娩的所有单胎活产儿为研究对象,入选标准:①活产儿,娩出时具有呼吸、心跳、脐带搏动及随意肌缩动4项生命现象中1项;②单胎。本研究共收集符合纳入标准的研究对象6 151名。
1.2 资料收集 资料来源于该院新生儿出生医学信息登记系统,该登记为办理新生儿出生医学证明之用,真实有效。从新生儿出生医学信息登记系统中调取研究对象的数据资料,内容主要包括:产妇年龄、户口所在地、文化程度、活产儿性别、出生顺序(依据产次界定)、早产(28~37周)、低出生体质量(出生体质量不足2 500 g)。

2 结果
2.1 活产儿出生顺序基本情况 活产儿出生顺序在1~8之间(1.4±0.6),出生顺序为1占65.9%,出生顺序为2占29.8%,出生顺序为3占3.8%,而出生顺序为4及以上仅占0.4%(26/6 151),故将出生顺序划分为3组(将出生顺序4及以上合并入3)。产妇年龄比较,出生顺序为1、2、3及以上的产妇平均年龄分别为(25.7±3.8)、(29.6±5.1)和(31.5±5.6)岁(F=667.138,P<0.05);产妇文化程度比较,出生顺序为1的产妇大专及以上、高中或中专、初中、小学及以下文化程度分为占35.1%、19.4%、41.7%和3.8%,出生顺序为2分别占10.4%、16.5%、59.3%和13.7%,而出生顺序为3及以上分别占3.1%、11.1%、53.3%和32.6%(χ2=806.871,P<0.05);产妇户口所在地比较,出生顺序为1的产妇城市和农村分别占45.0%和55.0%,出生顺序为2的产妇城市和农村分别占63.1%和36.9%,出生顺序为3及以上的产妇城市和农村分别占78.5%和21.5%(χ2=243.689,P<0.05);活产儿性别比较,出生顺序为1的男孩和女孩分别占50.5%和49.5%,出生顺序为2的男孩和女孩分别占61.4%和38.6%,出生顺序为3及以上的男孩和女孩分别占63.2%和36.8%(χ2=69.046,P<0.05)。见表1。
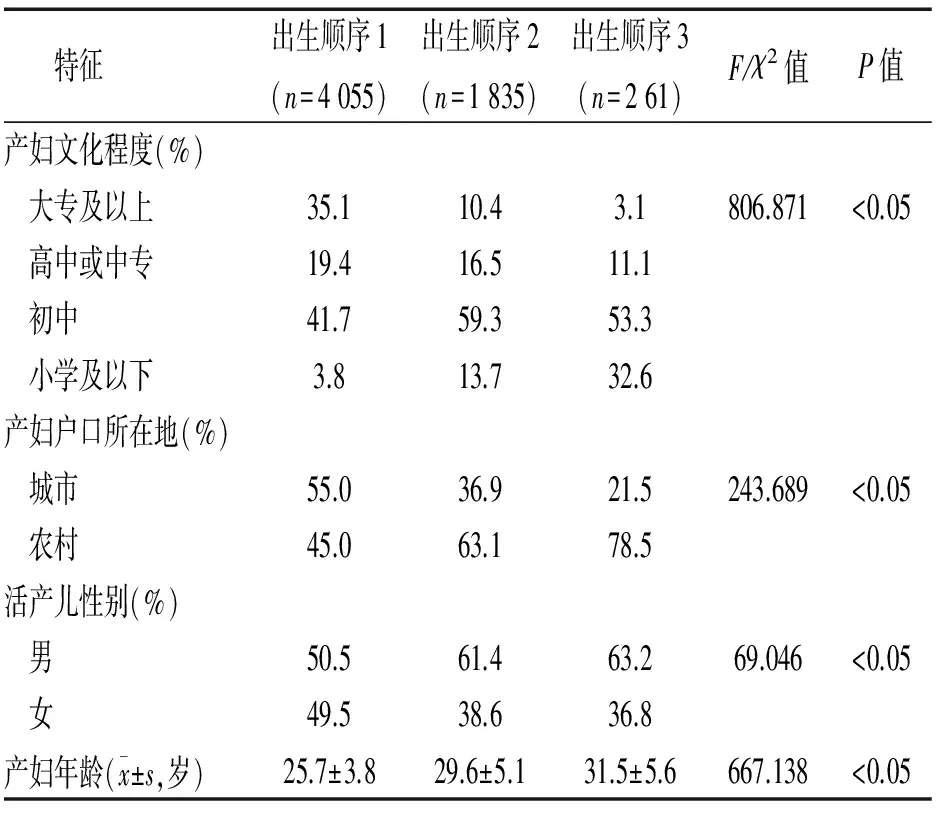
表1 活产儿出生顺序的分布特征
2.2 出生顺序与早产儿及低出生体质量关系的单因素分析 本次研究活产儿早产总检出率为10.8%,其中出生顺序为1、2、3及以上的活产儿的早产检出率分别为8.2%、14.1%和27.2%(趋势χ2=113.620,P<0.05)。活产儿低出生体质量总检出率为8.5%,其中出生顺序为1、2、3及以上的活产儿的低出生体质量检出率分别为6.2、11.1%和26.8%(趋势χ2=132.228,P<0.05)。将具有早产或低出生体质量的活产儿划分为有问题的出生结局组,将无早产和低出生体质量的活产儿划分为无问题的出生结局组分析显示,有问题出生结局的总检出率为13.4%,其中,其中出生顺序为1、2、3及以上的活产儿有问题的出生结局检出率分别为10.2%、17.3%和36.8%(趋势χ2=161.276,P<0.05)。见图1。
2.3 出生顺序与早产儿及低出生体质量关系的多因素分析 分别以早产、低出生体质量及两者合计的出生结局为因变量(足月产=0,早产=1;非低出生体质量=0,低出生体质量=1),以出生顺序(出生顺序1=1,出生顺序2=2,出生顺序3及以上=3)、产妇年龄(24~29岁=1,20~23岁=2,19岁及以下=3,30~34岁=4,35~39岁=5,40岁及以上=6)、产妇文化程度(大专及以上=1,高中或中专=2,初中=3,小学及以下=4)、产妇户口所在地(城市=1,农村=2)为自变量,进行logistic回归分析(Forward: LR)。以早产为因变量分析显示,出生顺序2、3及以上的活产儿出现早产的危险性分别是出生顺序1的1.546倍和3.186倍,产妇的文化程度每降低1级活产儿出现早产的危险则增加1.184倍,农村产妇分娩的活产儿出现早产的危险性是城市产妇的1.463倍。以低出生体质量为因变量分析显示,出生顺序2、3及以上的活产儿出现低出生体质量的危险性分别是出生顺序1的1.991倍和5.530倍,20~23岁和19岁及以下产妇分娩的活产儿出现低出生体质量的危险性分别是24~29岁产妇的1.639倍和2.448倍,产妇的文化程度每降低1级活产儿出现低出生体质量的危险则增加1.177倍,农村产妇所生的活产儿出现低出生体质量的危险性是城市产妇的1.324倍。以具有早产或低出生体质量的出生结局为因变量分析显示,出生顺序2、3及以上的活产儿出现早产/低出生体质量的危险性分别是出生顺序1的1.755倍和4.498倍,20~23岁和19岁及以下产妇分娩的活产儿出现早产/低出生体质量的危险性分别是24~29岁产妇的1.303倍和1.906倍,产妇的文化程度每降低1级活产儿出现早产/低出生体质量的危险则增加1.167倍,农村产妇所生的活产儿出现早产/低出生体质量的危险性是城市产妇的1.415倍。见表2。

表2 出生顺序与早产及低出生体质量关系的多因素分析 (Forward: LR)
3 讨论
早产及低出生体质量与儿童死亡密切关联,2012年早产及低出生体质量占5岁以下儿童直接致死病因的15%,占新生儿直接致死病因的34%,可见早产及低出生体质量是儿童的主要死因[8]。本研究活产儿出生顺序与其早产及低出生体质量的发生存在显著关联:出生顺序越高早产儿及低出生体质量的检出率均越高,其中出生顺序为1、2、3及以上的活产儿其早产检出率分别为8.2%、14.1%和27.2%、低出生体质量检出率分别为6.2%、11.1%和26.8%。国内同期的大样本研究显示低出生体质量发生率为6.1%[9],早产儿的发生率为9.9%[10], 该结果与本研究出生顺序为1的早产及低出生体质量检出率相近,但显著低于出生顺序2、3及以上活产儿的早产及低出生体质量的检出率。进一步控制产妇年龄、文化程度及户口所在地后多因素分析表明,随着活产儿出生顺序的增高其发生早产及低出生体质量的危险性逐渐增加,结果与澳大利亚相关研究结果相反[11],与国内相关研究结果一致[4],这可能与不同国家生育政策、经济水平及文化背景等因素有关。本次研究的地区二孩政策尚未启动,高胎次产妇仍承受较重的心理压力,相关研究指出孕期心理应激可增加早产和低出生体质量发生的危险性[12]。
此外,对出生顺序的特征分析显示,近30.0%的活产儿为二孩,二孩中男孩占近2/3、生育二孩的产妇年龄在30岁左右、农村户口居多及文化层次偏低,该结果与中国传统文化背景下的实情相符。然而高龄孕产妇、经济状况差及文化层次低均是胎婴儿死亡的重要影响因素[13],因此单独二孩政策实施的同时,也可能会面临更多的类似问题,提示在新政实施期间,需要做好孕前优生咨询与检查、髙危妊娠管理、孕产期保健及产科医疗服务等配套工作,以便最大限度的提高二孩的出生人口质量。
本研究对象仅选自在某市妇幼保健院分娩的单胎活产儿,研究结果外推受限。此外,资料来源于出生医学登记表,未能收集孕产妇此前的分娩结局情况,故不能对出生顺序与出生结局的关系做纵向比较分析,因此该假设的验证尚需进一步开展大样本的队列研究。
[1] MacLean J,Partap S,Reynolds P,et al.Birth weight and order as risk factors for childhood central nervous system tumors[J]. J Pediatr,2010,157(3): 450-455.
[2] Myrskyla M,Silventoinen K,Jelenkovic A,et al.The association between height and birth order: evidence from 652,518 Swedish men[J].J Epidemiol Commun H,2013,67(7): 571-517.
[3] Choe MK,Hao H,Wang F.Effects of gender, birth order, and other correlates on childhood mortality in China[J].Soc Biol,1995,42(1-2):50-64.
[4] 胡健伟.中国部分地区低出生体质量发生率及影响因素研究[D].苏州:苏州大学, 2011.
[5] 乔晓春.“单独二孩”生育政策的实施会带来什么?2013年生育意愿调查数据中的一些发现[J].人口与计划生育, 2014,22 (3):18-22.
[6] 董素华.2003年至2011年蚌埠市5岁以下儿童死亡率及死亡原因分析[J].安徽医学, 2013, 34(8):1233-1236.
[7] Matthews TJ, MacDorman MF. Infant mortality statistics from the 2010 period linked birth/infant death data set[J]. Natl Vital Stat Rep,2013,62(8):1-26.
[8] UNICEF. Committing to Child Survival: A Promise Renewed-Progress Report 2013[M]. New York:UNICEF, 2013: 1-42.
[9] Chen Y,Li G,Ruan Y, et al.An epidemiological survey on low birth weight infants in China and analysis of outcomes of full-term low birth weight infants[J].BMC Pregnancy Childbirth, 2013,13(3):242.
[10] 朱燕.出生早产儿流行病学特征的前瞻性多中心调查[D].上海:复旦大学, 2013.
[11] Phung H, BaumanA,Nguyen TV.Risk factors for low birth weight in asocio-economically disadvantaged population: parity, marital status, ethnicity and cigarette smoking[J].Eur J Epidemiol,2003,18(3): 235-243.
[12] Zhu P,Tao F,Hao J,et al.Prenatal life events stress: implications for preterm birth and infant birthweight[J]. Am J Obstet Gynecol,2010,203(1):34 e1-8.
[13] Wang H,Liddell CA,Coates MM,et al.Global, regional, and national levels of neonatal, infant, and under-5 mortality during 1990-2013:a systematic analysis for the Global Burden of Disease Study 2013[J].Lancet,2014,384(9947): 957-979.
(2015-01-09 收稿 2015-02-13修回)
Relationship between birth order of live neonates and premature and low birth weight: a cross-sectional study due to the two-child policy
JiDeyong,WangJun
DepartmentofObstetricsandGynecology,HuainanMaternalandChildHealthCareHospital,Huainan232007,China
Objective To explore the relationship between birth order and premature, low birth weight among live neonates in order to provide the basis for improving birth quality.MethodsAll live neonates of single birth were selected from this hospital in 2013, and the data were collected from Medical Birth Register.ResultsThe number of birth order was 1~8 (1.4±0.6), the proportion of first birth order was 65.9% (4 055/6 151), second birth order was 29.8% (1 835/6 151), and third or more birth order was 4.2% (261/6 151). The prevalence rate of premature birth was 8.2% in first birth order, 14.1% in second birth and 27.2% in third or more birth (χ2=113.620,P<0.05), and the prevalence rate of low birth weight was 6.2 in first birth order, 11.1% in second birth and 26.8% in third or more birth (χ2=132.228,P<0.05). The factors of maternal age, educational level and residence were controlled and multivariate analysis showed that, the risk of premature of second (OR=1.546, 95%CI: 1.305~1.875), third or more birth order (OR=3.186, 95%CI: 2.342~4.333) were significant higher than those of first birth order, and the risk of low birth weight of second (OR=1.991, 95%CI: 1.584~2.502), third or more birth order (OR=5.530, 95%CI: 3.885~7.870) were also significant higher than those of first birth order.ConclusionHigh birth order might be the risk factor of premature and low birth weight.
Neonate;Birth order;Premature;Low birth weight
232007 安徽省淮南市妇幼保健院妇产科(计德永) 230032 合肥 安徽医科大学公共卫生学院儿少卫生与妇幼保健学系(王君)
10.3969/j.issn.1000-0399.2015.06.021
