剖宫产术中对合并子宫肌瘤患者85例临床处理分析
2015-02-22贾文利
贾文利
黑龙江省林口县人民医院妇产科,黑龙江林口157600
妊娠合并子宫肌瘤是临床常见问题,尤其随着生育年龄的推迟、产前检查的重视及超声检查技术的提高,妊娠合并子宫肌瘤的发生率不断增高[1-2]。正确处理子宫肌瘤与妊娠相关性的诸多问题是产科与妇科医生共同面对的挑战[3]。本研究主要探讨剖宫产术中对85 例合并子宫肌瘤患者临床处理效果,现报道如下。
1 资料与方法
1.1 一般资料
本组选取我院选取2013 年7 月~2015 年1月我院产妇共12000 例,其中妊娠合并子宫肌瘤患者85 例作为观察组。年龄23 ~40 岁,平均(29.4±4.2)岁。初产妇56 例,经产妇29 例。孕龄27 ~39 周。选取同期正常分娩产妇100 例作为对照组。两组患者在年龄、孕龄等分娩比较,均无显著性差异(P >0.05),具有可比性。

表1 两组妊娠期并发症发生率比较[n(%)]

表2 两组产妇分娩期并发症发生率比较[n(%)]
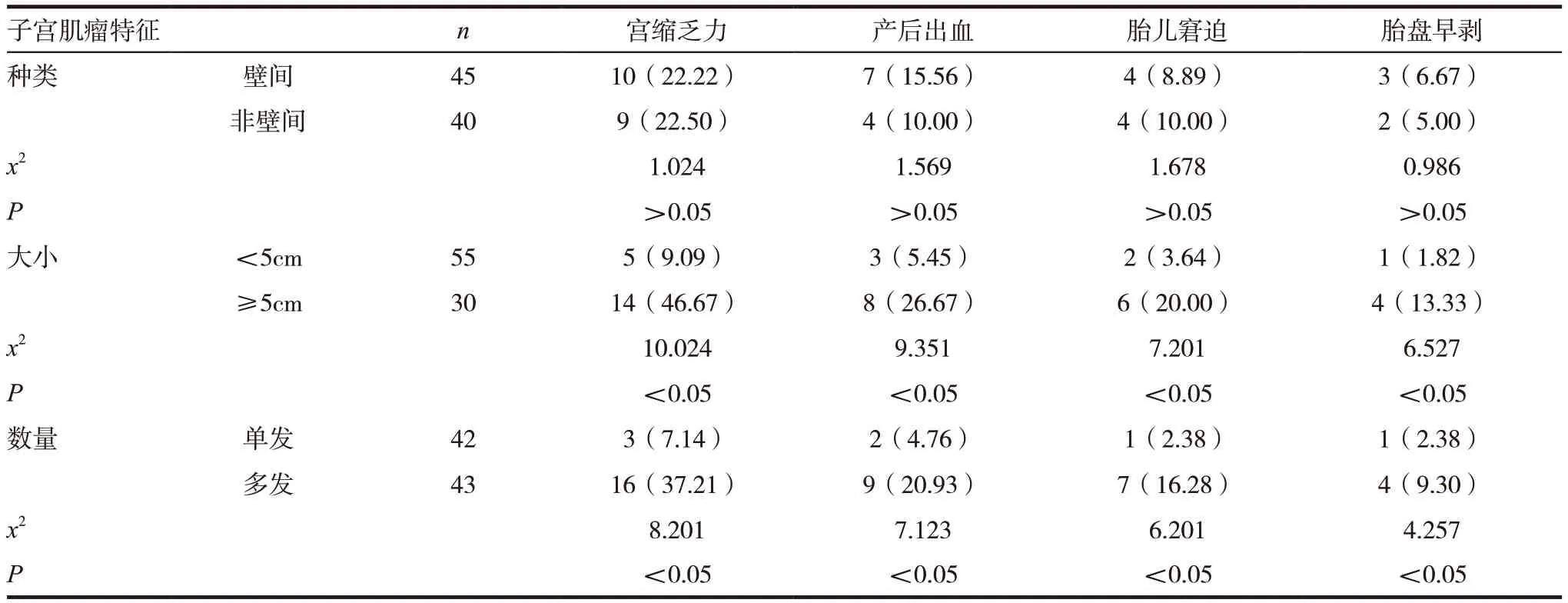
表3 妊娠合并子宫肌瘤患者分娩期并发症与子宫肌瘤特征的关系[n(%)]
1.2 方法
采用回顾性分析方法,收集如下资料:(1)妊娠期、分娩期并发症;(2)妊娠合并子宫肌瘤患者子宫肌瘤的特性,包括子宫肌瘤的位置,直径,单发或多发;(3)分娩方式以及术中处理方法。
1.3 统计学处理
2 结果
2.1 两组妊娠期并发症发生率比较
观察组患者的先兆流产,先兆早产,胎位异常,前置胎盘及肌瘤变性的发生率明显高于对照组,两组比较,差异有统计学意义(P 均<0.05)。见表1。
2.2 两组产妇分娩期并发症发生率比较
观察组患者的宫缩乏力,产后出血,胎儿窘迫及胎盘早剥的发生率明显高于对照组,两组比较,差异有统计学意义(P 均<0.05)。见表2。
2.3 妊娠 合并子宫肌瘤患者分娩期并发症与子宫肌瘤特征的关系
子宫肌瘤在肌壁间时宫缩乏力、产后出血、胎儿窘迫、胎盘早剥的发生率与子宫肌瘤在非肌壁间时相比,差异无统计学意义(P >0.05)。子宫肌瘤直径<5cm 时宫缩乏力、产后出血、胎儿窘迫、胎盘早剥的发生率与子宫肌瘤直径≥5cm 时相比,差异有统计学意义(P <0.05)。子宫肌瘤单发时宫缩乏力、产后出血、胎儿窘迫、胎盘早剥的发生率与子宫肌瘤多发时相比,差异有统计学意义(P <0.05)。见表3。
2.4 两组产妇分娩方式以及临床处理方法比较
观察组产妇的单纯性剖宫产术、剖宫产术+肌瘤剔除术的比例显著高于对照组,两组比较差异有统计学意义(P <0.05)。而观察组的阴道分娩术比例显著高于对照组,两组比较差异有统计学意义(P <0.05)。见表4。
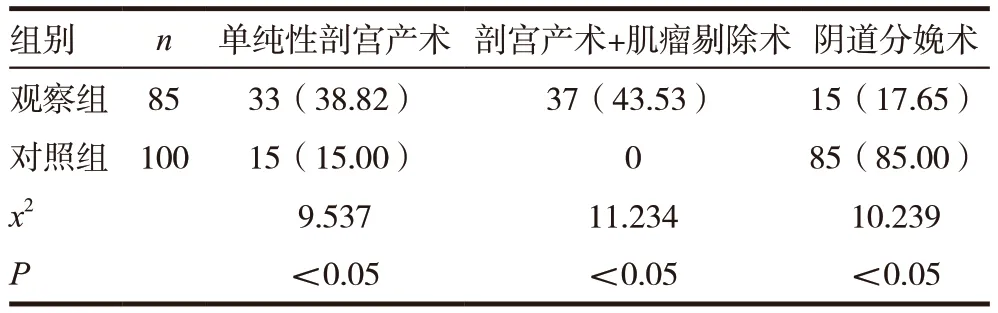
表4 两组产妇分娩方式以及临床处理方法比较[n(%)]
3 讨论
子宫肌瘤可以导致孕妇在妊娠期、分娩期出现多种并发症[4-6]。妊娠合并子宫肌瘤占妊娠女性的0.5%~3.9%。子宫肌瘤可引起不孕和流产,也可引起早产、胎盘异常、难产、产后出血等[7-8]。子宫肌瘤对妊娠的影响与子宫肌瘤生长的部位、大小、数目及宫腔形态是否改变有关,肌壁间的小肌瘤与浆膜下的肌瘤不至于改变宫腔形态,而勃膜下肌瘤及致宫腔变形的肌壁间肌瘤可引起胚胎种植率和妊娠率降低[9-10]。
妊娠对子宫肌瘤的影响妊娠期的子宫肌瘤在雌、孕激素的作用下,生长可以加快,并且由于妊娠期子宫血循环增加,肌瘤组织充血、水肿,瘤体明显增大,在妊娠中期之后,由于妊娠的机械性压迫及增大的肌瘤内血液循环异常而容易产生红色变性或者感染。一般认为,妊娠后子宫平滑肌细胞肥大,肌瘤明显增大[11-13]。
妊娠合并子宫肌瘤属于高危妊娠,是发生流产和早产的高危人群。妊娠期子宫肌瘤红色变性发生率为5%~8%,需要手术的占2.1%。患者自觉局部腹痛,可伴恶心、发热[14-15]。无论肌瘤大小均可以发生变性,但是常发生在大的肌瘤。如果妊娠合并子宫肌瘤孕妇出现局部腹痛,无论肌瘤大小,都应考虑到发生红色变性的可能。若为红色变性,首选保守治疗,包括心理安慰、卧床休息、适当应用抗生素,有宫缩者给予宫缩抑制剂。对保守治疗无效者,必要时可行子宫肌瘤切除术。
本研究中,观察组患者的先兆流产,先兆早产,胎位异常,前置胎盘及肌瘤变性的发生率明显高于对照组,两组比较,差异有统计学意义(P均<0.05)。观察组患者的宫缩乏力,产后出血,胎儿窘迫及胎盘早剥的发生率明显高于对照组,两组比较,差异有统计学意义(P 均<0.05)。子宫肌瘤直径时宫缩乏力、产后出血、胎儿窘迫、胎盘早剥的发生率与子宫肌瘤直径时相比,差异有统计学意义(P <0.05)。子宫肌瘤单发时宫缩乏力、产后出血、胎儿窘迫、胎盘早剥的发生率与子宫肌瘤多发时相比,差异有统计学意义(P <0.05)。观察组产妇的单纯性剖宫产术、剖宫产术+肌瘤剔除术的比例显著高于对照组,两组比较差异有统计学意义(P <0.05)。而观察组的阴道分娩术比例显著高于对照组,两组比较差异有统计学意义(P <0.05)。
综上所述,妊娠合并子宫肌瘤患者并发症类型与子宫肌瘤的特性有关,分娩时多采用单纯性剖宫产术或剖宫产联合肌瘤剔除术。
[1] 李润先,阳茂春.剖宫产同时行子宫肌瘤剔除术75 例临床体会[J].重庆医学,2010,39(3):378-380.
[2] 卢玉莲.剖宫产术中行子宫肌瘤剔除术78 例临床分析[J].当代医学,2012,18(24):91-92
[3] 代秀云,郭兆君,朱楠楠.剖宫产术中行子宫肌瘤剔除术的临床应用[J].中国肿瘤临床与康复,2014,21(6):736-738.
[4] 张秀凤.剖宫产术中合并子宫肌瘤患者150 例临床处理分析[J].中国医药科学,2011,1(24):175-176.
[5] 刘晓鸥.早期干预对足月剖宫产儿心理行为发育的影响分析[J].中国妇幼保健,2014,29(26):4255.
[6] 郭爱芹.妊娠合并子宫肌瘤行剖宫产术中切除的临床研究[J].实用心脑肺血管病杂志,2012,20(4):614-615.
[7] 钟珊珊.妊娠合并子宫肌瘤行剖宫产术中肌瘤剔除的临床效果观察[J].中国当代医药,2011,22(1):50-51.
[8] 潘丹红,应文莲.妊娠合并子宫肌瘤 例临床分析[J].中国妇幼保健,2010,25(3):435-436.
[9] 金丽君.妊娠合并子宫肌瘤临床治疗及其并发症分析[J].河北医科大学学报,2012,33(1):83-85.
[10] 黎普茜,周倩珺,黎佩莹.妊娠合并子宫肌瘤剖宫产术中处理方式的探讨[J].中国现代医生,2014,52(24):11-14.
[11] 石鑫玮,吴媛媛 ,龚洵,等.晚期妊娠合并子宫肌瘤193 例临床分析[J].实用妇产科杂志,2010,26(1):40-43.
[12] 赵冬梅.子宫肌瘤对围生期的影响及剖宫产术中子宫肌瘤的处理[J].中国医药指南,2011,9(12):51-52.
[13] 戴春霞.妊娠合并子宫肌瘤行剖宫产及肌瘤剔除的临床观察[J].中外医疗,2013(7):76-77.
[14] 马粉艳.妊娠合并子宫肌瘤的临床研究[J].J clin Onco,2014,1(5):783-784.
[15] 熊艳,张建,刘琴,等.妊娠合并子宫肌瘤72 例临床分析[J].中国医学创新,2014,11(4):104-105.
