疑似脑源性晕厥为表现的严重房室阻滞和束支阻滞2例
2015-02-09谢立王晓明陈念石红玲
谢立,王晓明,陈念,石红玲
· 病例报告 ·
疑似脑源性晕厥为表现的严重房室阻滞和束支阻滞2例
谢立,王晓明,陈念,石红玲
1 临床资料
病例1:患者男性,78岁,主因“无明显诱因出现一过性意识丧失” 来我院神经内科就诊。既往高血压病史30年,最高达160~180/100~120 mmHg(1mmHg=0.133kPa),口服缬沙坦氢氯噻嗪片1/日,规律服药,血压控制在130~145/80~90 mmHg。发病时伴肢体抽搐,无恶心、呕吐及大小便失禁。频繁时发作4~5次/日,持续时间3~5 s。头颅MR示:多发腔隙性脑梗塞,疑似脑源性晕厥。经药物治疗(脑安滴丸、胞二磷胆碱钠片、阿司匹林等)无效转诊心内科。入科查体:脉搏:66 次/分,血压144/67 mmHg,双肺呼吸音清,心脏各瓣膜区未闻及病理性杂音,常规心电图正常。患者佩戴24 h动态心电图检查时,再次出现晕厥症状,动态心电图示间歇性房室阻滞,心室停搏最长时间19 s(图1),于当日安装临时起搏器治疗。起搏频率60 次/分,起搏阈值0.5V,感知度3.5 mV,起搏电压3V。安装后患者未再出现头晕及晕厥症状,符合植入永久性起搏器手术适应症,完善住院后相关检查,择日对患者植入永久性心脏起搏器。测试电极导线参数:起搏频率60 次/分,心房电压1.4 V,阻抗460Ω,P波高度2.4 mv;心室电压1.6 V,阻抗640Ω,R波高度11 mv。术后起搏器工作良好(图2),患者无不适症状而出院。

图1 窦性心律,间歇性房室阻滞,心室停搏
病例2: 患者男性,67岁,主因“活动后头晕、黑朦、心前区胸痛一个月”,分别就诊当地医院神经科和心内科治疗(具体用药不详),神经科相关检查未见异常。冠脉CT显示前降支近段钙化,近中段呈重度狭窄。心电图示窦性心律、完全性右束支阻滞伴P-R间期延长、室性早搏。临床诊断为:冠心病、心律失常:室性早搏。药物治效不佳,近期头晕伴黑朦症状加重收住我院心内科。入院查体:脉搏41 次/分,血压112/68 mmHg,双肺呼吸音清,未闻及干湿性罗音及病理性杂音。心电图示:窦性心律、完全性右束支传导阻滞合并二度2∶1阻滞。24 h动态心电图提示:窦性心律,心室内三束支阻滞(完全性右束支阻滞、间歇性左束支分支阻滞合并2∶1~3∶1阻滞),交界性逸搏心律,短阵房性心动过速(图3-4)。患者三束支阻滞诊断明确,符合植入起搏器手术适应症,遂行永久性起搏器(双腔)置入术。测试电极导线参数:起搏心率60 次/分,心房电压0.9 V,阻抗420Ω,P波高度1.8 mv;心室电压0.9 V,阻抗760Ω,R波高度8.5 mv。术后起搏器工作良好(图5)。因患者拒绝后续冠心病介入治疗,经药物治疗症状好转后出院。
2 讨论
老年人具有典型持续性严重房室阻滞(高度、三度房室阻滞)和心室内三束支阻滞心电图特征,临床易于诊断。常见病因有:冠心病、高血压病、慢性心肌组织纤维化退行性变及严重药物毒副作用等[1]。 本文中的两例患者皆为老年人出现黑朦及晕厥症状首诊于神经内科,误诊为脑源性晕厥,实为严重房室阻滞和三束支阻滞导致心源性晕厥,从而延误诊断。上述病因导致Ⅱ度房室阻滞并进展为严重房室阻滞临床上并不少见。动态心电图示:严重房室阻滞或心室内三束支阻滞图形,部分患者中常表现为间歇性特征并伴有症状性缓慢逸搏心律。当症状缓解时,房室阻滞或心室内三束支阻滞可自行改善或消失[2,3],因其表现时间短,常规心电图难以捕捉,致使病例1中患者误诊断为脑源性晕厥予以治疗。

图2 患者植入永久性起搏器术后心电图
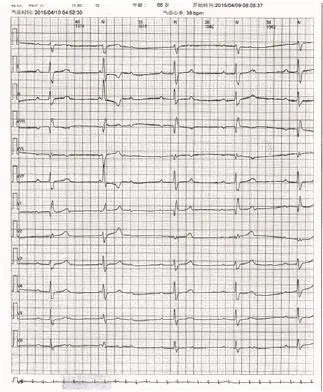
图3 窦性心律,完全性右束支阻滞伴2∶1~ 3∶1阻滞
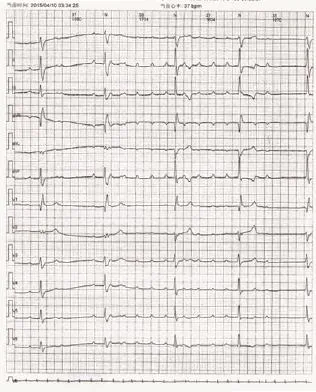
图4 窦性心律,短阵房性心动过速,完全性右束支阻滞伴2∶1阻滞
老年人心脏传导系统随年龄发生纤维化慢性退行性变,导致窦房结、房室结浦氏细胞及束支传导功能降低,临床表现为病态窦房结综合征(病窦)或心室内双束支或三束支阻滞。老年人病窦除具有头晕、乏力、黑朦、晕厥症状外,可有多种心电图表现,如;窦性心动过缓、窦性静止、窦房阻滞等。部分患者以症状显著性窦性心动过缓伴反复出现阵发性心房颤动、房性心动过速为特征,这是病窦心动过速的表现形式。病例2中患者动态心电图检查,出现双束支阻滞伴2∶1~3∶1阻滞,是严重心室内三束支阻滞表现形式,易进展为完全性心室内束支阻滞。由于发生阻滞的机制与纤维化慢性退行性变广泛相关,束支传导功能多不可自行恢复。又因双束支及三束支阻滞部位较低,心室自律点频率缓慢,患者多伴头晕、乏力、黑朦或晕厥症状,为植入永久性起搏器的适应症[4,5]。

图5 患者植入永久性起搏器术后心电图
β受体阻滞剂对窦房结和房室结具有抑制作用,应用β受体阻滞剂的老年患者,临床治疗时常见心动过缓、房室阻滞现象。当患者心率较慢并且出现不适症状时(头晕、乏力、黑朦、晕厥),可及时通过常规或动态心电图检测,判定有无存在长R-R间距(>2 s)。对出现症状性显著窦性心动过缓、窦房阻滞、窦性停搏患者,在停用药物后仍需通过心电监测或动态心电图检测,评估是否因药物剂量问题所致或属于不适用人群。
老年人出现黑朦及晕厥症状,因多有脑血管疾病或高血压病史,加之脑源性晕厥与心源性晕厥发作期症状有相似之处,易误诊为脑源性晕厥。但脑源性晕厥多不能自行恢复意识,并伴有其他神经功能受损症状及体征(如头痛、恶心、呕吐、肢体肌张力增高、病理征阳性等),上述两病例临床不符。病例中未服用对窦房结和房室结抑制作用药物,排除药物毒副作用影响。对尚不能排除心源性晕厥患者,应通过动态心电图检查捕捉心律失常,了解其发作前后全貌,有助于临床鉴别诊断。
[1] 郭继鸿译. 临床心脏电生理基础与精要[D]. 天津科技翻译出版公司,2010,5:113-9.
[2] Wellens HJJ,Conover MD. The ECG IN Emergency Decision Making[M]. 2nd eds.Saunders Elsevier,2006:26-9.
[3] 郭继鸿,李鼎译. 急诊心电图决策(第2版)[D]. 北京大学医学出版社,2008,9:82-9.
[4] 胡大一,马长生. 心脏病学实践2008[D]. 人民卫生出版社,2008,10:348-54.
[5] 王晓明. 急性心肌梗死并发心律失常[J]. 中国循证心血管医学杂志,2011,4:249-51.
R541.76
A
1674-4055(2015)06-0853-02
2015-05-14)
(责任编辑:孙竹)
100700 北京,北京军区总医院心血管疾病研究所
谢立,E-mail:372952901@qq.com
10.3969/j.issn.1674-4055.2015.06.40
