腮腺肿瘤中囊性病灶的影像学表现及其与肿瘤良恶性的相关性分析
2015-01-18华奇峰胡碧波
华奇峰 胡碧波
腮腺肿瘤中囊性病灶的影像学表现及其与肿瘤良恶性的相关性分析
华奇峰 胡碧波
目的 分析腮腺肿瘤中囊性病灶的影像学表现及其与肿瘤良、恶性的相关性,探讨影像学征象在腮腺肿瘤病理分型预测中的价值。方法 收集手术后经病理证实的36例腮腺肿瘤患者的资料,其中22例良性、14例恶性。所有患者术前均常规行CT或磁共振成像(MR)增强扫描,经多方位薄层重建,观察囊性病灶的位置、数量、囊性比例、边缘特征、CT密度及MR信号特点,并探讨各种囊性病灶征象与肿瘤良、恶性之间的关系。结果 恶性肿瘤的囊性病灶发生率高于良性肿瘤(78.57%vs 50.00%,P<0.05),囊性病灶的数量、囊性病灶范围计分显示在腮腺良、恶性肿瘤间均无统计学差异(均P>0.05),恶性肿瘤中边缘不规则征象的发生率高于良性肿瘤,存在统计学差异(72.73%vs 27.27%,P<0.01),偏心型囊性病灶在良性肿瘤中较恶性多见(90.91%vs 54.55%,P<0.01),而中央型囊性病灶在恶性肿瘤更多见(45.45%vs 0.00%,P<0.01)。在T1加权像中,良性的囊性病灶高信号较恶性多见(54.55%vs 9.09%,P<0.01),而恶性的囊性病灶等信号较良性多见(27.27%vs 0.00%,P<0.01)。结论 对腮腺肿瘤中囊性病灶进行影像学分析有助于腮腺肿瘤良、恶性的鉴别。
腮腺囊性肿瘤 病理分型 计算机断层扫描 磁共振成像
腮腺肿瘤病理组织学类型繁多,术前对腮腺肿瘤的良、恶性进行鉴别诊断至关重要,肿瘤的良、恶性不仅影响手术效果,而且直接关系到患者术后生存时间。本研究通过CT或磁共振成像(MR)评价腮腺肿瘤中囊性病灶的影像学表现,并分析其与肿瘤良、恶性的相关性,试图探讨影像学征象在腮腺肿瘤病理分型预测中的价值。
1 资料和方法
1.1 一般资料 收集我院2011年12月至2014年12月手术切除经病理证实的36例腮腺肿瘤患者的资料,其中男23例,女13例;年龄30~70岁,平均56岁。其中5例Warthin瘤患者为多病灶或双侧病灶改变。术后病理分型:良性肿瘤共22例,包括多形性腺瘤10例、Warthin瘤10例、基底细胞腺瘤1例及嗜酸细胞瘤1例;恶性肿瘤14例,包括唾液腺导管癌5例、黏液上皮样癌3例、上皮样或肌上皮癌2例、腺泡细胞癌2例、多形性腺癌1例、腺样囊性癌1例。
1.2 检查方法
1.2.1 CT 使用Siemens 16或64层螺旋CT机行腮腺平扫加增强,扫描参数:120kV,150mA,层厚0.5mm× 16.0mm或1.0mm×16.0mm,螺距1.5,速度0.5r/s。横断面常规重建层厚和层间距均为5.0mm,薄层三维CT(3D MSCT)重建层厚1.0mm、层间距0.75mm,用软组织窗观察。CT动态增强扫描采用非离子型对比剂,高压注射器以2.5~3.5 ml/s经肘静脉注入,总剂量1.5~2.0 ml/kg。
1.2.2 MR 使用Siemens 1.5T磁共振行腮腺平扫加增强,选择冠状位加轴位,T1WI、T2WI及重T2WI序列,层厚5.0mm、层距1.0mm,扫描范围从听眦线向下至下颌骨颏部水平,先平扫后行增强扫描。对比剂为钆贲酸葡胺,总剂量为0.1mmol/kg。
1.3 影像学分析 由2位头颈部肿瘤影像学诊断方面经验丰富的高年资主治医师采用双盲法分别阅片,协商后取得一致意见。观察内容包括腮腺肿瘤及囊性病灶的最大直径、囊性病灶位置、数量、比例、边缘特征和CT密度及MR信号特点。囊性病灶为增强后未强化区域,包括囊变或坏死。依据囊性病灶范围分为4型:Ⅰ型为小范围1.00%~25.00%,计1分;Ⅱ型中度26.00%~50.00%,计2分;Ⅲ型重度51.00%~75.00%,计3分;Ⅳ型弥漫76.00%~100.00%,计4分。依据腮腺肿瘤内囊性病灶位置分为3类:偏心型、中央型及完全型。囊性成分CT密度或MR信号强度以脑灰质为参照进行评价。
1.4 统计学处理 运用SPSS 17.0统计软件,计量资料以表示,组间比较采用t检验,计数资料组间比较采用χ2检验。
2 结果
36例患者的腮腺肿瘤中22例良性,14例恶性,恶性肿瘤的平均最大直径明显大于良性肿瘤(P<0.05)。36例患者中共发现囊性病灶22枚(11枚良性、11枚恶性)。囊性病灶在恶性肿瘤中的发生率高于良性肿瘤;边缘不规则征象在恶性肿瘤中的发生率也高于良性肿瘤,良、恶性肿瘤间比较均有统计学差异(均P<0.01)。囊性病灶的最大直径、平均数量、囊性病灶范围计分在良、恶性肿瘤中比较均无统计学差异(均P>0.05)。22枚囊性病灶中,偏心型囊性病灶多见于良性肿瘤,中央型囊性病灶多见于恶性肿瘤(均P<0.01),见表1。
在T1加权像中,高信号的囊性病变在良性肿瘤中的概率明显较恶性肿瘤多见,而等信号囊性病灶在恶性肿瘤中较良性肿瘤更加多见(均P<0.01)。6例良性肿瘤的囊性病灶呈T1高信号改变,其中5例为Warthin瘤,另1例为基底细胞腺瘤,见表2。在T2加权像中,良性肿瘤和恶性肿瘤间的囊性病灶信号特点比较均无统计学差异(均P>0.05)。
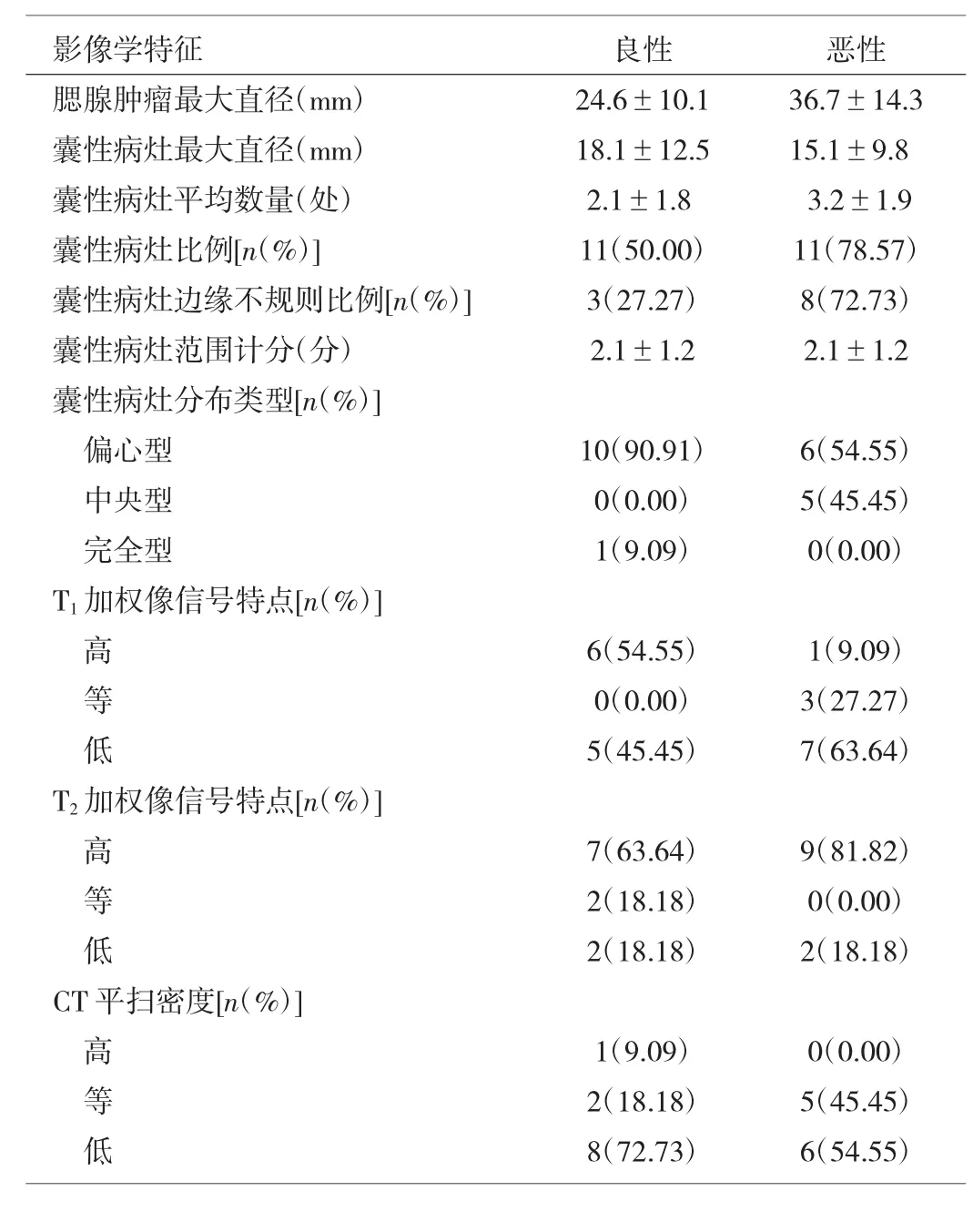
表1 腮腺肿瘤的影像学表现及数值测量
3 讨论
在常见的腮腺良性肿瘤中,对腮腺多形性腺瘤的病理检查发现,局灶性囊性病灶、微小出血灶或者小的梗死区较多见,但是过度的囊性病灶很少见[1]。目前对于多形性腺瘤过度囊性病灶的发生机制尚不明了,部分研究提示可能与细针穿刺后肿瘤坏死有关[2]。过度的鳞状上皮化生,黏液样物质分泌和肿瘤内出血也可以在多形性腺瘤内引起大的囊性病灶[3]。本研究中,多形性腺瘤的囊性病灶几乎均表现为T1加权像低信号,T2加权像高信号改变。大部分Warthin瘤均存在囊性病灶的演变过程,研究报道其概率约30.00%。在Warthin瘤中大量囊性病灶内充填着黏液或棕色液体,大小不等,小至几厘米,也可以占据肿瘤的大部分。MR扫描下Warthin瘤中的T1加权像高信号区域对应大量微小的囊性病灶,其内含有蛋白液体和细胞成分,如泡沫细胞、红细胞、中性粒细胞等[4],见图1。某些T1高信号区域在快速反转序列图像上特征性地表现为低信号改变。在本研究中,大约一半的Warthin瘤伴有囊性病灶,在T1加权像上普遍表现为高信号,与文献报道一致。病理组织学检查提示基底细胞腺瘤的囊性病灶比较常见,那是由于细胞簇中微小腺体的囊性扩张或由于一些特殊的基质转变,例如淋巴管的扩张所致[5]。在CT或MR图像上,大约一半的基底细胞腺瘤伴有囊性病灶,多发生于浅叶或深叶的深部区域[6]。目前研究显示基底细胞腺瘤由于囊性病灶内充满了黏液蛋白物质,在T1加权像上表现为高信号。

表2 各类腮腺肿瘤囊性病灶发生率及MR信号特点[例(%)]

图1 男性,62岁。右腮腺Warthin瘤(A:MR平扫囊性病灶呈偏心型,T1加权像囊性病灶呈高信号改变;B:MR增强后囊性病灶周围实质明显强化,边缘清晰;C:MR增强矢状位图像)

图2 男性,60岁。右侧腮腺黏液上皮样癌(A:MR平扫T1加权像呈高信号改变,囊性病灶位于中央;B:MR平扫T2压脂像提示多囊性病灶;C:MR平扫T2加权像;D:MR增强后囊性病灶周围实性成分强化)
腮腺恶性肿瘤中,低级别的黏液上皮样癌的囊性病灶含有大量的黏液细胞及其分泌产物(见图2),所以这类肿瘤在T1及T2加权像中均表现为高信号。程玉书等[7]曾报道大的低级别腺样囊性癌因肿瘤内存在出血坏死,T1加权像上呈高信号改变。腺泡细胞癌是低级别腮腺恶性肿瘤之一,同样由于肿瘤内出血导致在T1及T2加权像上表现为高信号[8],但在本研究中的低级别腮腺恶性肿瘤未观察到T1高信号。在高级别的腮腺恶性肿瘤中,如腮腺导管癌、高级别黏液上皮样癌、高级别腺样囊性癌及高级别未定型腺癌等,经常可见出血和坏死。因此,根据出血后的时间及坏死组织的浓度不同,囊性病灶可表现出各种信号。本研究中,虽然大部分高级别腮腺恶性肿瘤的囊性病灶表现为T1等信号改变,但是其中1例腺样囊性癌的囊性病灶表现为T1高信号。
根据上述研究,腮腺良性肿瘤的囊性病灶通常由于肿瘤囊样变性所致,而恶性肿瘤的囊性病灶则多与坏死或出血相关。所以笔者推测恶性肿瘤的囊性病灶边缘不规则征象可能由于肿瘤坏死或出血所致,同时由于恶性肿瘤生长较快,氧供相对不足,导致慢性缺氧,最终肿瘤发生坏死。而且肿瘤的中央往往氧供较差,因此恶性肿瘤中囊性病灶出现在中央的可能性更大。然而由于腮腺肿瘤中细胞成分在影像学上存在较多的重叠,特别是一些良性肿瘤中,如Warthin瘤与多形性腺瘤MR信号强度的结果完全相反,所以也不能单纯通过影像学改变判断肿瘤良、恶性。
总之,中央型囊性病灶及边缘征象不规则更多见于恶性肿瘤,边缘规则是良性腮腺肿瘤的证据。良性肿瘤的囊性病灶多为偏心型,恶性肿瘤的囊性病灶多为中央型。在T1加权像中,良性肿瘤更易表现出高信号。这些影像学特征可能有助于鉴别腮腺肿瘤的良、恶性。
[1] Takeshita T,Tanaka H,Harasawa A,et al.Benign pleomorphic adenoma with extensive cystic degeneration:unusual MR findings in two cases[J].Radiat Med,2004,22(5):357-361.
[2] Layfield L J,Reznicek M,Lowe M,et al.Spontaneous infarction of a parotid gland pleomorphic adenoma.Report of a case with cytologic and radiographic overlap with a primary salivary gland malignancy[J].Acta Cytol,1992,36(3):381-386.
[3] Abiko Y,Kaku T,Shimono M,et al.Large cyst formation in pleomorphic adenoma[J].Bull Tokyo Dent Coll,1993,34(1):9-14.
[4] 陈祖华,郑永明,周任务.腮腺腺淋巴瘤的CT诊断[J].中国临床医学影像杂志,2006,17(12):676-678.
[5] Nagao K,Matsuzaki O,Saiga H,et al.Histopathologic studies of basal cell adenoma of the parotid gland[J].Cancer,1982,50(4): 736-745.
[6] Okahara M,Kiyosue H,Matsumoto S,et al.Basal cell adenoma of the parotid gland:MR imaging findings with pathologic correlation[J].AJNR Am J Neuroradiol,2006,27(3):700-704.
[7] 程玉书,周正荣,彭卫军.腮腺原发良、恶性肿瘤CT表现的比较分析[J].中国癌症杂志,2007,17(10):807-812.
[8] Okahara M,Kiyosue H,Hori Y,et al.Parotid tumors:MR imaging with pathological correlation[J].Eur Radiol,2003,13(Suppl 4): L25-33.
CT and MRI in differentiating of benign and malignant parotid cystic neoplasms
HUA Qifeng,HU Bibo.
Department of Radiology, Ningbo No.2 Hospital,Ningbo 315010,China
【 Abstract】 Objective To assess computed tomography(CT)and magnetic resonance(MR)imaging findings in differentiating benign and malignant parotid gland cystic neoplasms. Methods Thirty-six patients with cystic tumors of parotid gland received surgical treatment and the tumors were histopathologically confirmed(22 benign and 14 malignant).The patients underwent CT or MR scans before operations,the CT and MRI findings were retrospectively reviewed,including the location,number, occupying rate,margin characteristics,distribution,and predominant MR signal intensity of intratumoral cystic components. Results The prevalence of cystic components was greater in malignant than that in benign tumors(78.57%vs 50.00%,P<0.05).The number and occupying rate were similar between benign and malignant tumors.The irregular margins were more frequent in malignant than benign tumors(72.73%vs 27.27%,P<0.01).The frequency of eccentric location was greater in benign than malignant tumors(90.91%vs 54.55%,P<0.01).The frequency of centric location was greater in malignant than benign tumors (45.45%vs 0.00%,P<0.01).On T1-weighted images,the frequency of hyperintensity was greater in benign than malignant tumors(54.55%vs 9.09%,P<0.01),whereas that of isointensity was greater in malignant than benign tumors(27.27%vs 0.00%,P<0.01). Conclusion CT and MR imaging features of parotid cystic neoplasm may help to differentiate benign from malignant tumors.
Parotid gland cystic tumor Pathological type CT MRI
2015-01-16)
(本文编辑:胥昀)
315010 宁波市第二医院放射科
