2 型糖尿病患者合并尿路感染的病原菌分布和耐药性分析
2015-01-16杨辉辉阮璐雅邹柳义倪连松
杨辉辉 阮璐雅 邹柳义 倪连松
由于2 型糖尿病( type 2 diabetes mellitus,T2DM) 患者糖、脂肪、蛋白质代谢紊乱,免疫功能减弱,易发生各种感染,其中尿路感染( urinary tract infection,UTI) 的发生率仅次于肺部感染,居第2 位。尿路感染具有治愈后易复发的特点,反复多次治疗增加了细菌的耐药性。另外,T2DM 合并UTI 患者常以无症状性菌尿( asymptomatic bacteriuria,ASB) 多见,耐药菌株尤其是多重耐药菌的出现和迅速传播,给糖尿病患者的临床治疗带来困难。因此,为了解T2DM合并UTI 患者的病原菌分布耐药现状及ASB 患者的临床特点,现对笔者医院内分泌科住院的T2DM 合并UIT 患者的资料进行回顾性分析。
材料与方法
1.临床资料: 收集2006 年1 月~2013 年10 月笔者医院内分泌科住院的311 例T2DM 合并尿培养阳性患者的临床资料及化验数据进行分析( T2DM 符合1997 WHO 诊断标准) 。
2.标本留取:用无菌方法留取患者的中段尿液于无菌管,即送实验室定量培养,尽可能在抗菌药物使用前留取尿标本,清晨用第1 次中段尿培养,连续2 次以提高阳性率。
3.菌株鉴定及药敏试验: 所有菌株按全国临床检验操作规程分离,并经Vitek.32 全自动细菌培养鉴定仪确认到种,同时采用WHO 推荐的K-B 法进行药敏试验及按美国临床检验标准委员会( NCCLS) 2002 年版标准进行抑菌环判读。
4.统计学方法:采用SPSS 17.0 统计软件计量资料采用均数±标准差(±s) 表示,组间及组内比较采用t 检验,构成比和率的比较采用χ2检验,以P <0.05 为差异有统计学意义。
结 果
1.一般资料分析:311 例尿培养阳性患者的平均年龄67.4 ±10.71 岁,平均糖化血红蛋白( HbA1c)10.19% ±5.36%,平均DM 病程9.92 ±7.18 年,女性占86.17%。根据有无尿路症状分为非ASB 和ASB两组进行比较,两组患者的年龄、性别、病程、糖化血红蛋白比较,差异均无统计学意义( P >0.05,表1) 。
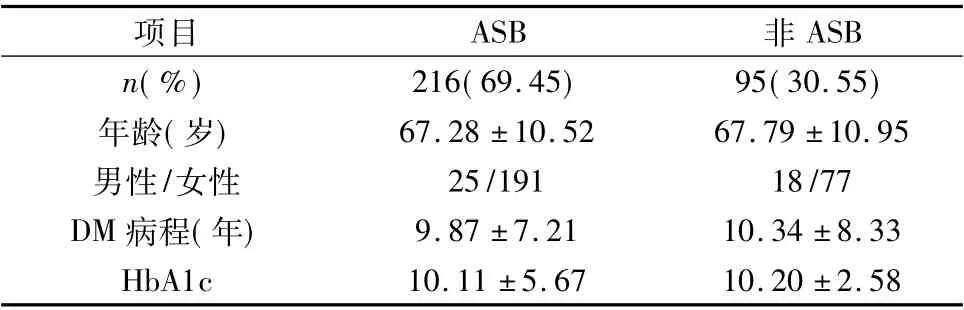
表1 311 例尿培养阳性患者的临床资料
2.病原菌分布构成比: T2DM 合并尿路感染患者中分离出335 株病原菌,其中革兰阴性菌219 株,革兰阳性菌86 株,念珠菌属28 株,分别占65. 37%、25.67%、8.36%( 表2) 。

表2 T2DM 合并UTI 致病菌分布情况

表3 前2 位G -菌和前2 位G +菌的耐药情况
4.尿培养阳性患者情况:由于广谱抗菌药物的大量、长期使用,影响了宿主的防御机制、正常菌群及定植抵抗力,糖尿病伴尿路感染患者病原菌的分布及其耐药性随之变迁,因此定期监测十分必要,为临床治疗和用药提供依据。根据时间顺序分为2006 ~2009( 前4 年) 组和2010 ~2013( 后4 年) 组相比较,患者平均年龄分别为66.25 ±10.08 岁、68.72 ±11.10 岁,平均病程分别为9.62±7.96 年、10.45 ±7.09 年,平均糖化血红蛋白分别为10. 45% ±6. 83%、9. 87% ±2.34%,差异均无统计学意义( P >0.05,表4) 。
5.病原菌分离结果:2006 ~2009 年组和2010 ~2013 年组病原菌分布中均以革兰阴性菌为主,分别占59.2%、71.1%,差异有统计学意义。革兰阴性菌株中以大肠杆菌为主,分别占42.59%、54.91%,革兰阳性菌株中以肠球菌为主,分别占17. 28%、6.94%( 表5) 。

表4 2006 ~2009 年和2010 ~2013 年尿培养阳性患者的一般情况

表5 2006 ~2009 年和2010 ~2013 年T2DM合并UTI 致病菌分布情况
6.药敏分析:2006 ~2009 年组和2010 ~2013 年组革兰阴性菌中,以大肠杆菌为主,其对环丙沙星、氨苄西林、复方新诺明的耐药率均较高,差异无统计学意义( P >0.05) ; 革兰阳性菌中以肠球菌属为主,对环丙沙星、呋喃妥因、红霉素及复方新诺明的耐药率均较高,差异无统计学意义( P >0.05,表6) 。
讨 论
在糖尿病合并感染中,最常见者为泌尿系感染,女性患者尤为突出,糖尿病妇女尿路感染的发生率较非糖尿病妇女高2 ~4 倍,DM 患者中急性肾盂肾炎的发生率是普通人群的5 ~10 倍,且肾盂肾炎并发症的发生也比一般人群更普遍[1]。由于糖尿病患者长期保持高血糖水平,糖类、蛋白质及脂肪代谢紊乱,导致免疫功能的低下,有利于病原微生物的生长和繁殖,糖尿病患者尿路感染风险显著增加[2]。DM 患者合并UTI 的典型临床表现为尿频、尿急、尿痛、腰痛及发热,本资料显示,216 例UTI 患者为无症状性,比例高达69.45%,提示UTI 患者病情发生、发展多表现隐匿,原因可能为糖尿病的尿频、尿急症状掩盖尿路刺激征以及周围神经病变使局部敏感度下降、老年人免疫功能下降、反应迟钝等,因此,对于糖尿病患者应及时预防及控制尿路感染的发生[3]。研究显示,311例患者经中段尿培养分离出335 株阳性致病菌,以革兰阴性菌为主,占65.37%,革兰阳性菌占25.67%,真菌菌株占8.36%,菌株所占比例与国内有些报道不同[4,5]。相比之下,本资料中的革兰阳性菌和真菌比例有所下降,革兰阴性菌的比例有所升高。
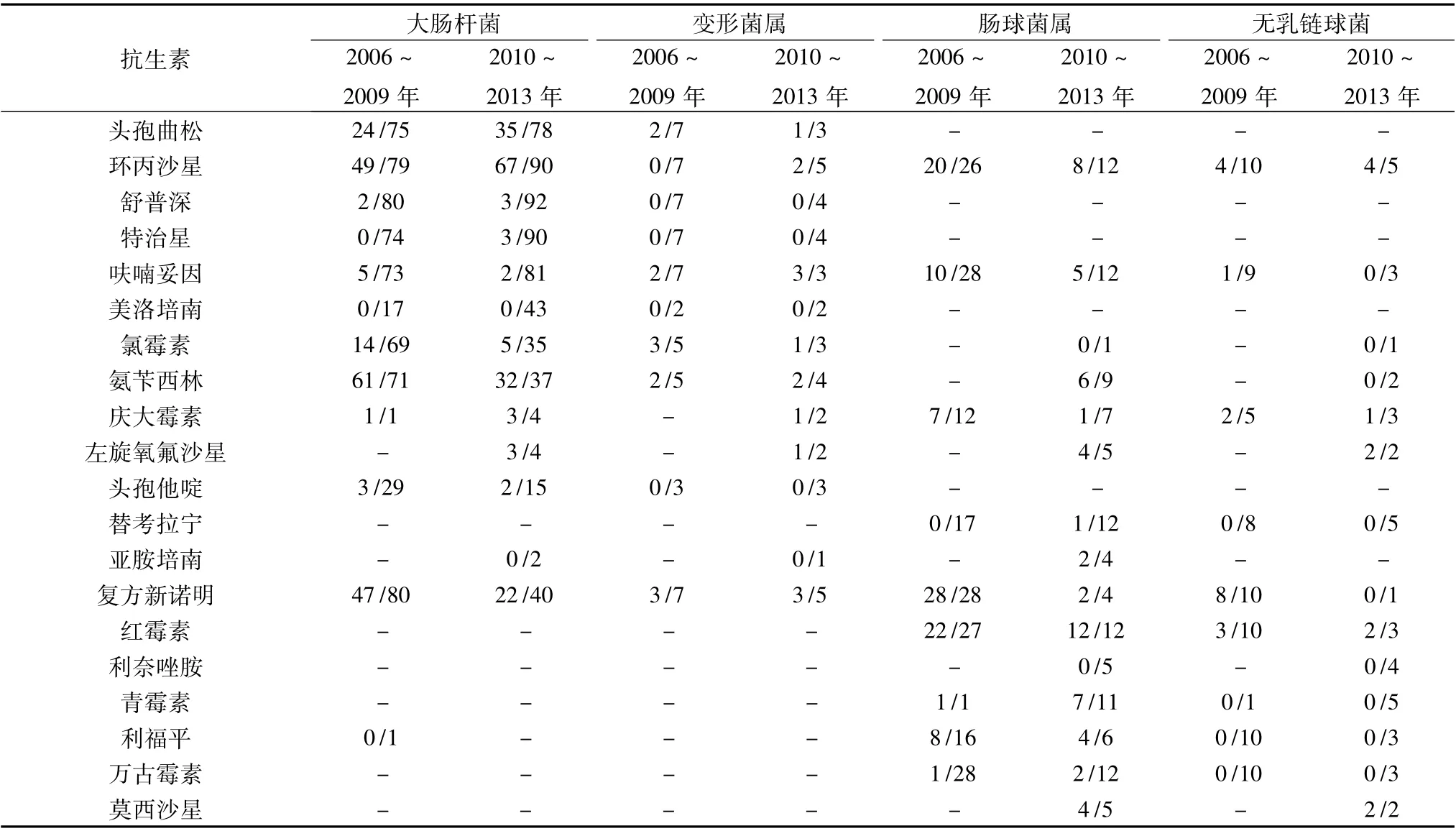
表6 2006 ~2009 年和2010 ~2013 年主要G -菌、G +菌的耐药情况
革兰阴性菌中以大肠杆菌为主,占48.96%; 其次为变形菌属。革兰阳性菌株( G+) 占25.67%,以肠球菌属为主,占11.94%,其次无乳链球菌; 真菌感染率为8.36%。根据药敏分析结果显示,大肠杆菌对氨苄西林的耐药率高达86. 11%,对左旋氧氟沙星、环丙沙星和庆大霉素的耐药率分别为75.00%、68.64%、80.00%; 复方新诺明耐药率57.50%; 头孢曲松的耐药率也高达38. 56%; 头孢他啶耐药率11.36%;另外舒普深和特治星也出现部分耐药菌,但比例均<3%。由于抗生素的广泛使用,氨苄西林、左旋氧氟沙星、环丙沙星、庆大霉素的耐药率较高,因此不建议将这些药物单独作为尿路感染治疗的经验性用药。呋喃妥因、第3 代头孢、舒普深、特治星敏感度好,但考虑到呋喃妥因肾毒性较大,需慎用,可首选第3 代头孢作为治疗药物。革兰阴性菌中变形菌属排第2 位,本研究结果显示,变形杆菌对复方新诺明、呋喃妥因、氯霉素的耐药情况较高,分别为6/12、5/10、4/8;庆大霉素、左旋氧氟沙星的耐药情况均为1/2;头孢曲松、环丙沙星、氨苄西林的耐药情况分别为3/10、2/10、4/9; 对舒普深、特治星、头孢他啶、亚胺培南、美洛培南的敏感度高,因此治疗上可选用环丙沙星、第3 代头孢,效果不佳时可选用舒普深、特治星。革兰阳性菌占25.67%,以肠球菌为主(11.94%) ,所占比例较阮璐雅等[4]的报道偏低。本资料显示,肠球菌属的耐药性较高,复方新诺明、红霉素、环丙沙星的耐药率分别为93.75%、87.18%、73.68%,而氨苄西林、青霉素、利福平的耐药率也分别达66. 67%、66.67%、54.55%,左旋氧氟沙星、莫西沙星的耐药情况均为4/5,故氟喹诺酮类药物需慎用; 亚胺培南、替考拉宁、万古霉素也出现部分耐药菌,分别为2/4、1/29、3/40,利奈唑胺无耐药菌,敏感度较高,为避免耐药情况恶化,建议临床上尽量根据药敏分析慎选抗生素。居第4 位的是无乳链球菌,占8.36%。药敏分析,对氨苄西林、替考拉宁、青霉素、万古霉素均未发现耐药菌,这与徐叶进等[6]的报道有所不同; 对左旋氧氟沙星、莫西沙星的耐药情况均为2/2,需慎用; 环丙沙星的耐药率53.33%,呋喃妥因8.33%,氯霉素、利奈唑胺、利福平的耐药率为0,故可选用呋喃妥因,效果不佳时可选用替考拉宁、利奈唑胺。
由于近年来抗生素的广泛、长期使用,糖尿病伴尿路感染患者病原菌的分布及其耐药性随之变迁。资料显示,2010 ~2013 年G-菌较2006 ~2009 年明显升高,差异有统计学意义。其原因可能为,大肠杆菌、肠球菌属都归于肠道常住菌群,肛门和泌尿道外口毗邻,女性患者尤甚,且糖尿病患者大多免疫功能减退,尿液中葡萄糖含量高于正常人,为细菌的定植、滋生和大量繁殖创造了有利条件[7]。G-病原菌中,以大肠杆菌为主,其对环丙沙星、氨苄西林、复方新诺明的耐药率均超过50%,头孢曲松的耐药率从32%上升至44.87%,也出现小部分病原菌对特治星耐药,左旋氧氟沙星的耐药情况为3/4,但呋喃妥因、舒普深、特治星的敏感度均较高,因此临床对2 型糖尿病患者尿路感染治疗时要选择对病原菌敏感的抗菌药物,要做药敏试验,根据试验结果进行选择。
由此可见,在积极治疗基础疾病的同时,应加强感染病原菌的监测,根据临床药敏试验检测结果选用合理的抗菌药物,提高临床治疗效果。
1 Ronald A,Ludwig E. Urinrytract infections inadults withdiabetes[J].Int Jantimicagents,2001,17(4) :287 -292
2 李拉克,海洁,王涛.糖尿病患者伴尿路感染病原菌检测及耐药性分析[J].中华医院感染学杂志,2013,23(13) :3271 -3273
3 黄崇林,金标,潘宇平.老年2 型糖尿病患者尿路感染的临床特点及相关因素分析[J]. 中华医院感染学杂志,2014,24( 8) :1937 -1939
4 阮璐雅,倪连松,郑景晨,等.2 型糖尿病合并尿路感染的病原菌分布及药敏分析[J],医学研究杂志,2011,40(11) :137 -139
5 韩仰东,韩燕,华郁.老年2 型糖尿病患者尿路感染病原菌检测及耐药性分析[J].西北药学杂志,2009,24(1) :60 -61
6 徐叶进,王晓东,朱碧红.糖尿病患者无乳链球菌尿路感染临床表现及药物敏感性分析[J].中国微生态学杂志,2007,19(3) :303-304
7 彭文清,谢志强.老年糖尿病患者尿路感染的病原菌种类及耐药性[J].中华医院感染学杂志,2013,23(5) :1201 -1203
