儿童腹膜后神经母细胞瘤CT特征研究
2014-12-28南京大学医学院江苏南京210000
1.南京大学医学院(江苏 南京 210000)
2.南京鼓楼医院集团宿迁市人民医院 (江苏 宿迁 223800)
王全永1,2
神经母细胞瘤(NB)是临床儿科常见的胚胎型恶性肿瘤类型之一,发病年龄的高峰期为3岁~5岁。其主要由未进行分化的交感神经节细胞发展形成,腹膜后约有65.0%为原发瘤,主要由交感神经节或是肾上腺演变而来;纵膈中约有25.0%为原发瘤[1]。发生与腹膜后的神经母细胞瘤的预后相对其他部位预后差,且危险度不相同具有不同的预后程度,相关研究资料记载,Ⅳ期的神经母细胞瘤患儿5年后生存率仅为36%左右[2]。本文研究中对58例腹膜后神经母细胞瘤患儿的临床CT临床资料进行回顾性分析总结,目的在于为儿童腹膜后神经母细胞瘤的临床确诊提供参照依据。现将结果进行如下报道。
1 资料与方法
1.1 一般资料 选取我院在2012年6月到2014年6月儿科住院部收治的58例腹膜后神经母细胞瘤患儿为研究对象,其中男性35例,女性23例;年龄3个月~12岁,平均(5.4±1.2)岁。主要临床症状为腹部无痛性包块、伴或不伴腹痛、腹胀、尿频、尿急、消瘦、骨性关节疼痛、贫血以及发热等。经相关的实验室检查结果示:40例患儿尿液中的3-甲痒-4羟苦杏仁酸呈现出(+)。所有患儿均进病理、活检以及手术证实为腹膜后神经母细胞瘤。具体分析见表1。
1.2 CT检查方式 所有患儿均采用西门子brilliance 16排螺旋CT进行扫描,参数设置:管电流约在120mA~180mA,管电压约在120kV~140kV,层厚保持在3mm,层间距1.5mm,进行连续容积扫描,螺间距在1.1,重建间隔在1.5mm。所有患儿均采用平扫+增强的形式进行扫描。扫描范围膈顶部至耻骨联合。对比剂为碘海醇。不能配合的患儿需要在扫描前口服水合氯醛,剂量为1ml/kg。所有资料传至工作站进行图像后处理,包括多平面重组(multiplanar reconstruc-tion, MPR)、容积重建(volume rendering,VR)、曲面重建(c u r v e d p l a n a r reconstruction,CPR)等方法。
1.3 观察指标 对患儿肿瘤发生的位置、形状、密度、边缘、内部结构、是否钙化、肿瘤的特性及增强度、累及周围组织的情况、骨质的破坏吸收、血管以及器官位移等影像学资料进行仔细的观察和分析[4]。
1.4 统计学分析 研究数据采用SPSS14.0软件进行统计学分析-,计量资料用均数加减标准差(X ±s)形式表示,并进行t检验,对计数资料进行χ2检验,如果两组数据比较P值小于0.05,则认为两组对比数据之间的差异有显著统计学意义。
2 结 果
2.1 肿瘤病灶的位置 左侧25例、右侧33例;其中原发位置在椎旁交感神经链8例、肾上腺30例、肿瘤跨中线生长20例。具体见图1。
2.2 肿瘤病灶的边缘、大小以及形态 肿瘤病灶分为边缘模糊和边缘清晰两种情况,其中模糊38例、清晰20例;大小约在3.0cm×3.5cm×4.0cm到10.0cm×11.8cm×14.5cm之间;其中椭圆形或类圆形15例、不规则形状43例。具体见图1-5。
2.3 肿瘤病灶的密度 平扫状态下:肿瘤密度不均,病灶内部常伴囊性改变区域、坏死区域,共计32例。发生钙化26例,病灶主要表现为小结节状、条索状、点状以及斑片状。增强扫描:肿瘤主要表现为不均的轻度或是中度强化,病灶内部的囊性改变区域、坏死区域未见强化,显示更加清楚;其中6例病灶表现为均匀的低密度改变:不均性轻中度强化2例、轻度均匀性强化4例。具体见图6-12。
2.4 其他肿瘤病灶改变情况影像学征象显示:患儿均出现不同程度的肾脏改变,主要为受压、变形、位移、肾轴旋转、肾盂肾盏积水等。其中胰腺受压发生上方或前方移位13例,部分患儿可见胃肠道、血管、肝受压发生推移;腹膜后淋巴结肿22例,部分患儿肿大的淋巴结发生融合呈现为团状;肿瘤以及肿大的淋巴结对腹膜后血管进行包绕25例。4例发生肝转移、6例侵犯肝脏、7例侵犯肾脏、5例腰大肌受侵犯、变形。具体见图6-12。
3 讨 论
3.1 肿瘤临床及病理表现神经母细胞瘤主要起源在肾上腺髓质或是交感神经节,属于恶性肿瘤,在其前身细胞存在的各个部位均有可能发生,常见于腹膜后(包含了肾上腺),其所占比例约在65.0%~75.0%,男性发病率高于女性;发病高峰期约在2岁儿童,9成以上的患儿年龄在5岁以下[6]。对其进行病理诊断的依据主要为成神经细胞在肿瘤细胞中占有的比例,主要分为神经节瘤、神经节成神经细胞瘤和神经母细胞瘤。神经母细胞瘤具有高度分化恶性,而神经节瘤为良性,神经节成神经细胞瘤处于二者之间,恶性程度低。一般检查结果示:肿瘤质地较软、颜色为粉灰色或灰色,肿瘤增大后常伴随钙化、囊性变化、出血、坏死等情况[7]。

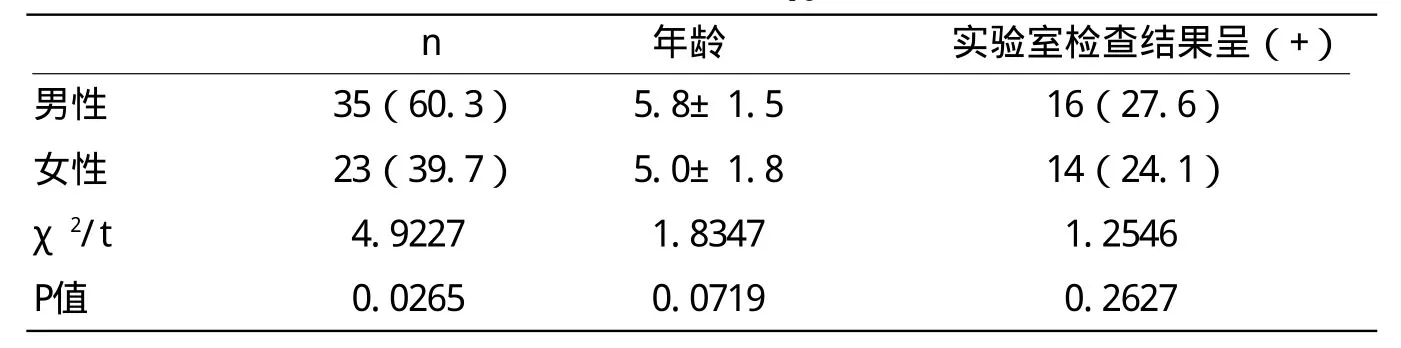
表1 患儿一般资料分析(χ±s;岁;%)
3.2 腹膜后神经母细胞瘤CCTT特征 根据本文的研究结果分析可得,腹膜后神经母细胞瘤主要CT特征表现在[8]:①肿瘤发生位置多在腹膜后肾脏的前方或是上方,在腹膜后的中线部位和脊椎旁少发,本文研究中肿瘤发生位置在肾上腺的有30例。②肿瘤的形态呈现出不规则状态,少量的肿瘤为椭圆形或是类圆形,无包膜,本文研究中不规则形状43例,边缘模糊38例,清晰20例。③肿瘤病灶的体积均较大,大部分为肿瘤瘤体对血管进行包埋,少部分肿瘤受压,对周围血管进行推移,进而导致肾脏、肝脏、胃肠道、脾脏等脏器受到不同程度的压迫、推移或是侵犯,本文研究中肿瘤跨中线生长20例,肿瘤以及肿大的淋巴结对腹膜后血管进行包绕25例。④肿瘤密度,CT平扫状态下肿瘤多呈现为密度不均改变,病灶内常伴囊性改变、坏死,部分伴出血,其中有26例患者发生钙化,增强扫描呈现出不均匀的轻度、中度强化,病灶内囊性改变、坏死出血未见强化,影像更为清晰;少部分肿瘤平扫时呈现为均匀低密度影,增强扫描后呈均匀或不均的轻度、中度强化。⑤转移和扩散,多见于腹主动脉、膈角后、肾蒂周围的淋巴结,主要病变特点为淋巴结数量增多、变大,多数伴有融合,增强呈环形或不均匀强化。
3.3 总而言之,CT是临床对儿童腹膜后神经母细胞瘤进行诊断的只要方式,其可对肿瘤的形态、大小、位置、密度、转移情况等进行良好的显示,对肿瘤早期的淋巴结转移、肿瘤的诊断、治疗方案的制定等具有重要意义[9-10]。但是在其鉴别诊断上应注意与脂肪肉瘤、畸胎瘤、腺癌、肾母细胞瘤等进程区分,严格掌握各自的影像学特征,有助于诊断的进行。
1.黄巍,于清泰,郭英瑜等.探讨多层螺旋CT诊断儿童肾上腺神经母细胞瘤的价值[J].中国CT和MRI杂志,2010,8(1):64-65.
2.罗振东,叶琼玉,陈卫国等.骶骨肿瘤的影像学表现分析[J].中国CT和MRI杂志,2012,10(1):4-6,16.
3.蒋光仲.儿童腹膜后神经母细胞瘤的CT特征及诊断价值[J].中国现代医生,2012,50(10):92-93,3.
4.孙雪峰,袁新宇,杨梅等.儿童腹膜后节细胞神经母细胞瘤与神经母细胞瘤的CT影像鉴别诊断[J].中华放射学杂志,2012,46(10):907-911.
5.吴智玲,任彦.小儿肾上腺神经母细胞瘤CT特征分析25例[J].中国社区医师(医学专业),2012,14(35):203-204.
6.黄建平,刘慧.儿童神经母细胞瘤远隔转移CT、MRI表现[J].中国医师杂志,2012,14(4):518-520.
7.胡荣兵,周文明.儿童神经母细胞瘤的CT诊断[J].中国现代医药杂志,2011,13(10):50-52.
8.吴诸丽,金眉,张大伟等.神经母细胞瘤中枢转移3例并文献复习[J].中国小儿血液与肿瘤杂志,2012,17(6):279-282.
9.Nazmy,M.S.,Khafaga,Y.,Mousa,A.et al.Cone beam CT for organs motion evaluation in pediatric abdominal neuroblastoma[J].Radiotherapy and oncology,2012,102(3):388-392.
10.Arnoldo Piccardo,Egesta Lopci,Massimo Conte et al.Comparison of 18F-dopa PET/CT and 123I-MIBG scintigraphy in stage 3 and 4 neuroblastoma: a pilot study.[J].European Journal of Nuclear Medicine and Molecular Imaging,2012,39(1):57-71.
