彩色多普勒超声对腮腺腺淋巴瘤与多形性腺瘤的鉴别诊断价值探讨
2014-12-16郑洁邱少东
郑洁 邱少东
(广州医科大学第二附属医院超声科 广东广州 510260)
1 资料与方法
1.1 临床资料
经我院2005至2012年1月经手术病理证实的腮腺腺淋巴瘤35例,女性1例,男性34例,年龄最小44岁,最大79岁,多形性腺瘤28例,女性19例,男性9例,年龄最小21岁,最大86岁。
1.2 超声仪器与检查方法
记录选用东芝SSA370彩色多普勒超声仪,探头频率7.5~10.0 MHz,彩色频率为7.5MHz,预设浅表软组织条件,调整深度、增益、聚焦部位使图像最佳。
1.3 方法
患者仰卧位,头偏向健侧,采用直接接触检查法。二维超声,彩色多普勒血流成像做多断面扫查,发现肿瘤记录其部位、大小、边界、包膜、内部回声、病灶内部及其周边血流信号参照Martinoli分级标准,分为4级:I级,无彩色血流;Ⅱ级,单点血流;Ⅲ级,多点彩色血流信号;IV级,大量的血流信号。扫查双侧淋巴结。
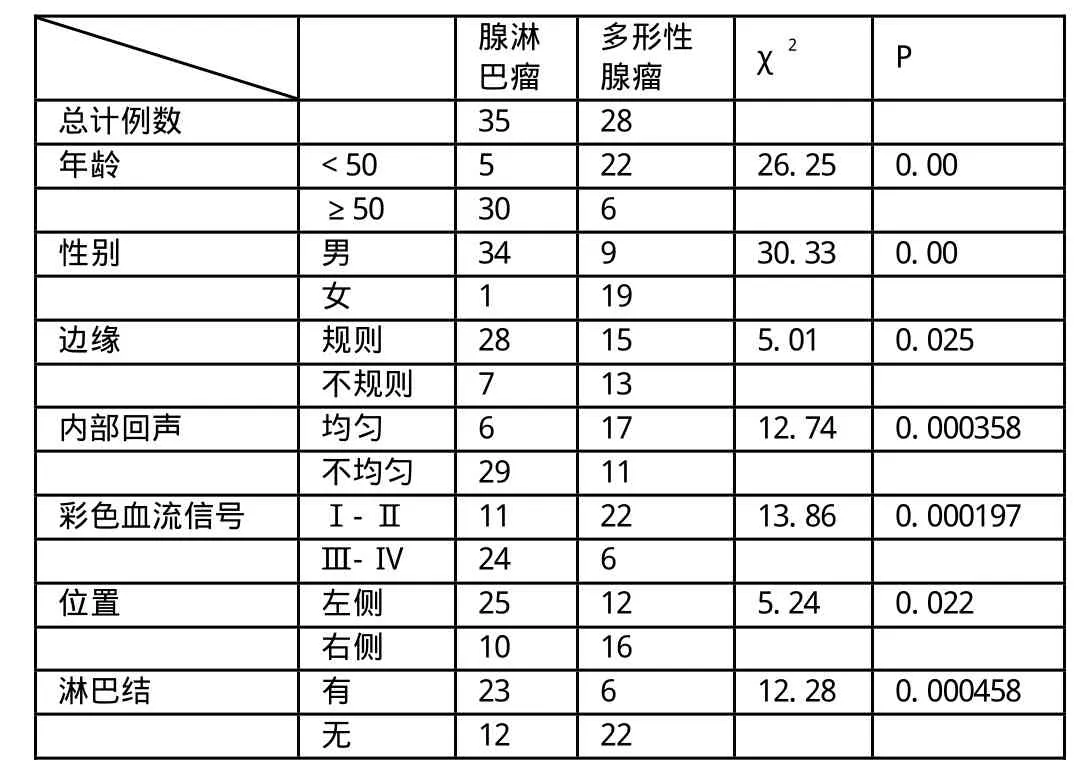
表1
1.4 统计学方法
采用SPSS13.0软件,计数资料应用χ2检验,P<0.05为差异有统计学意义。
2 结果:(表1所示)
多形性腺瘤组与腺淋巴瘤组从发病年龄和性别比较P均明显小于0.01,差异有统计学意义;两者在肿瘤的边缘、内部回声、发生部位、合并淋巴结肿大、彩色血流信号级别上P均<0.05,差异有统计学意义。
3 讨论
腮腺肿瘤中腺淋巴瘤及多形性腺瘤占良性及交界性肿瘤的绝大多数。由于多形性腺瘤具有包膜不完整及生长突破包膜的病理特点,手术后易复发,甚至恶变,而腺淋巴瘤多有包膜,单纯切除即可,因此提高两者术前影像诊断的准确性十分重要。本研究通过回顾对比两者的超声特点,探讨有价值的指标。
本组病例共有腺淋巴瘤35例,5例多发,占腮腺肿瘤总数41.2%,占良性肿瘤总数的63.6%,可能与本组病例大多为广州本地居民有关,与郭媛珠[1]报道一致,且近年来淋巴类疾病发病率有逐渐增高的趋势[2],是否其发病率已超过多形性腺瘤尚待更多流行病学论证。男性占绝大多数,仅一例女性患者。最小发病年龄44岁,最大发病年龄80岁,平均为60岁,这与俞光岩[2]及Pinkston[3]报道的平均59岁较为接近。本组多形性腺瘤平均年龄约42岁,小于50岁者占79%,与Kotwall[4]报道的腺淋巴瘤要比多形性腺瘤的发病年龄长20岁相符。同时,28例多形性腺瘤患者中只有9位为男性,女性占多数,与腺淋巴瘤明显不同。
边界不规则在腺淋巴瘤组仅有7例,占总数的20%,其中两例仅表现为肿块有分叶,但曲线圆润柔和;而多形性腺瘤组有13例边缘不规则,占总数的46%,表现为曲线僵硬成角或块状,结合病理可见局部细胞增生顶起包膜形成不自然地边缘。
腺淋巴瘤组内部回声均匀的仅6例,其直径多在1-2cm之间,82%腺淋巴瘤内部呈筛网状或丝络状,与文献报道[6]相符,这与其病理[5]结构密切相关,上皮形成不规则腺管和大小不一的囊腔,液性囊腔回声较低,组织成分单一,多会发生液化,很少发生钙化、骨化,随肿瘤的增大这种不均匀越发明显。有文献报道[7],肿瘤体积越大,囊性成分所占比例越大。多形性腺瘤组内部回声不均的11例,极不均匀的2例均为恶性,9例轻度不均,其中7例病理显示有包膜侵犯,为低度恶性,其余17例肿块内部回声较均匀。这表明虽然多形性腺瘤病理细胞类型多样,但早期以细胞成分为主,间质较少,反而表现出较均匀的回声,后期部分因组织细胞生长迅速,可形成不均匀的声像,而生长缓慢的仍可表现为较均匀的回声。
腺淋巴瘤组11例仅见少量血流信号,其中9例内部回声极为不均,病理显示其内形成大片的囊腔,液化区影响了彩色血流的显示,另2例直径小于2cm,余均为较丰富彩色血流信号。多形性腺瘤组仅6例见Ⅲ级以上彩色血流信号,均为低度恶性病变。余均为I级-Ⅱ级彩色血流信号,这与恶性病变血供丰富相吻合[8,9]。
综上所述,腺淋巴瘤与多形性腺瘤无论从临床,还是影像,两者的差异还是很明显的。通过对肿块大小、边界、内部回声及血流的分析,可对两者作出较为准确的推断。特别对二维声像表现极为不均但彩色血流又十分丰富的肿块,多考虑为多形性腺瘤,并提示为恶性或交界性病变。
[1]郭媛珠.腮腺腺淋巴瘤(65例临床及病理分析)[J].中华口腔科杂志,1981,16:222-224.
[2]俞光岩,柳晓冰,彭散,等.腮腺沃辛瘤发病情况分析[J].中华口腔科杂志,1997,7(2):88.
[3]Pinkston JA, Col P. Cigarette smoking and Warthin ’s tumous[J].Am J Epidemiol, 1996,144(2):183.
[4]Kotwall CA. Smoking as an etiologic factor in the development of Warthin’s tumor of the parotid gland[J]. Am J Surg,1992,164:646-648.
[5]于世凤主编.口腔组织病理学,第6版[M].北京:人民卫生出版社,2007:279.
[6]贾译清主编.临床超声鉴别诊断学.第二版.[M].江苏:科学技术出版社,2007,184-187.
[7]Kim EK,Park CS,Choi YS,et al.characteristic sonographic findings of Warthin ’ s tumor in the parotid gland. J Clin ultrasound,2004,32:78-81.
[8]King AD,Ahuja AT,To EW,et al. Carcinosarcoma of the parotid gland:ultrasound and computed tomography findings[J].Australas Radiol,1999,43(4):520-522.
[9]Eichhom KW, Arapakis J, Ridder GJ. Malignant non-Hodgkin ’ s lymphoma mimicking a benign parotid tumor: sonographic findings[J].J Clin Ultrasound,2002,30(1):42-44.