乳腺浸润性导管癌3.0 T MRI表现与预后因子相关性研究
2014-12-13王盈盈常晓丹付娇慧
王盈盈,常晓丹,付娇慧
大连大学附属中山医院放射科,大连116001
乳腺浸润性导管癌(invasive ductal carcinoma)又称非特殊类型癌,是乳腺癌中最常见的病理类型。在世界范围内,乳腺癌已经成为女性肿瘤死亡的首要病因[1],因此对乳腺癌的早期诊断至关重要。MRI作为一种无创性检查手段,在乳腺病变的检出和诊断中显示出无可比拟的优越性。
生物学预后因子是从分子角度检测部分基因或蛋白的表达,用来指导临床治疗方案的选择,评估患者预后,它在一定程度上决定肿瘤的生物学行为。本研究的目的是探讨乳腺浸润性导管癌MR表现与生物学预后因子雌激素受体(Estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)、Her-2、Ki67之间的相关性,活体评估乳腺癌预后。
1 材料与方法
1.1 研究对象
2012年8月至2013年9月就诊于本院的128例乳腺浸润性导管癌患者纳入本研究。所有患者经手术后病理证实为乳腺浸润性导管癌,且术前均行MR平扫、动态增强(dynamic contrast enhanced,DCE)、扩散加权成像(diffusion weighted imaging,DWI)扫描,在检查前未经过任何手术、放化疗等措施。患者均为女性,年龄28~76岁,平均(49±9.6)岁。
1.2 磁共振设备和检查方法
1.2.1 磁共振设备
采用siemens 3.0T Magnetom Verio 超导MRI扫描仪,16通道乳腺专用相控阵表面线圈。被检查者取俯卧位,双乳自然悬垂于乳腺线圈洞穴中。
1.2.2 扫描序列及参数
(1)横轴面快速反转恢复抑脂T2WI序列:TR 4000 ms,TE 70 ms,层厚5 mm,层间距0.5 mm,FOV 340 mm×340 mm,NEX为1。(2)横轴面3D快速小角度激发梯度回波成像(FLASH-3D) T1WI序列:TR 6 ms,TE 2.3 ms,层厚1.2 mm,层间距0.2 mm,FOV 340 mm×340 mm,反转角10°,NEX为1。(3)横轴面单次激发自旋回波-扩散加权成像序列(EPI-DWI):TR 8300 ms,TE 85 ms,层厚4 mm,层间距2 mm,FOV 360 mm×147 mm,NEX为3,采用脂肪抑制技术,扩散敏感系数b=800 s/mm2。(4)乳腺DCE-MRI应用针对乳腺优化并行采集三维扰相快速梯度回波序列+抑脂横轴面扫描,参数:TR 4.5 ms,TE 1.6 ms,层厚1 mm,层间距0.2 mm,FOV 340 mm×340 mm,反转角10°,NEX为1。对比剂注射前进行一期扫描,间歇25 s应用高压注射器以3.0 ml/s的流率静脉内团注Gd-DTPA对比剂20 ml,用同量、等速的生理盐水冲管。动态增强共采集5期图像,每个时相约77 s。
1.3 MR图像分析
1.3.1 MR病灶形态学分析
参照MRI乳腺BI-RADS标准,将增强后病灶形状分为类圆形、分叶状、不规则形;边缘分为光滑、不规则、毛刺;强化方式分为均匀强化、不均匀强化和环形强化。
1.3.2 MR动态增强扫描参数
信号增强率(signal enhancement ratio,SER)表示增强后的信号强度较增强前的相对增强率。计算公式为信号增强率=[(增强后的信号强度-增强前信号强度)/增强前信号强度]×100%。最大增强率(SERmax):注入对比剂后最大信号强度增加百分比。参照Kuhl分型将时间-信号强度曲线(time intensity curve,TIC)分为3型:Ⅰ持续上升型;Ⅱ平台型;Ⅲ流出型。达峰时间(time to peak,Tpeak):出现在DCE-MRI的平衡期,是增强后病灶达到最大信号强度的时间值。
1.3.3 MR扩散加权成像参数
表观扩散系数(apparent diffusion coefficient,ADC):以b=800 s/mm2作为表观扩散系数的b值,在肿瘤实性部分选取3个感兴趣区(regions of interest,ROI),面积不小于2 mm2,避开肉眼所见囊变、坏死区,得到3个ADC值,取平均值。rADC指病变侧与对侧镜像部位ADC值的比值,可部分消除绝对ADC值个体间差异。
1.4 免疫组化
所有标本行免疫组织化学染色,均采用SP方法。切片在高倍镜下进行观察,随机选取10个不同视野中100个细胞,计算出阳性细胞所占比例。染色结果判断标准:(1) ER、PR阳性表达于细胞核上,呈棕黄色颗粒,以25%以上的癌细胞核有明确染色为阳性。(2) Her-2阳性表达于细胞膜,呈清晰的棕黄色染色,以25%以上的癌细胞膜有棕黄色以上的染色为阳性。(3)Ki-67阳性表达位于癌细胞核,呈棕黄色颗粒,阳性细胞计数比例≥25%。
1.5 统计学方法
采用SPSS 19.0软件对数据进行统计分析。乳腺浸润性导管癌MR影像学参数与预后因子间相关性用Spearman等级相关分析,将具有统计学意义的进行Logistic回归分析,以P<0.05为有统计学意义。
2 结果
病灶均选取肿块型,肿块长径最小值为0.8 cm,最大值为6.7 cm,平均值为2.2 cm。其中17例形态为类圆形,81例为分叶状,30例为不规则形。病灶边缘光滑7例,不规则44例,边缘有毛刺的77例。肿瘤强化均匀23例,不均匀强化54例,环形强化51例。动态增强后TIC类型表现为Ⅰ型9例,Ⅱ型38例,Ⅲ型81例。最大信号增强率为0.70~5.1,ADC值(0.5~1.8)×10-3mm/s,rADC值在0.1~5.6 (图1,2)。
肿瘤形态与Ki67表达呈负相关(r=-0.187,P=0.035),当病灶表现为分叶时,Ki67低表达。肿瘤的环形强化可以预测ER、PR的阴性表达(P=0.002,P=0.016)。病灶TIC类型与Ki67表达显著正相关(r=0.287,P=0.001),Ⅲ型曲线Ki67的表达最高(表1,2)。
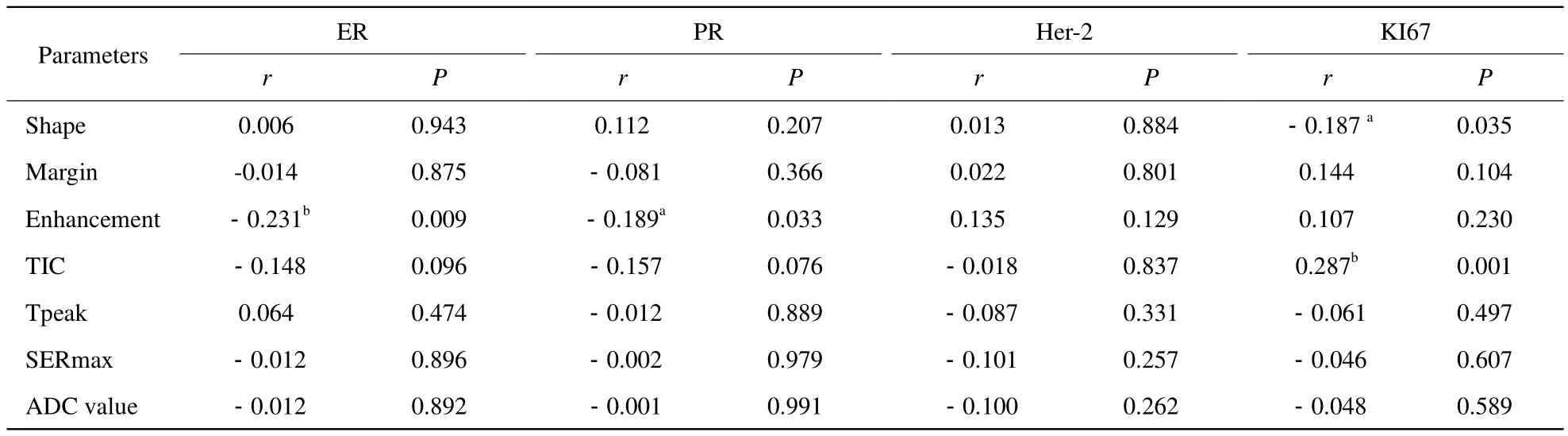
表1 乳腺浸润性导管癌MRI参数和生物学预后因子相关性(r值、P值)Tab.1 The correlation of MRI parameters with molecular prognostic factors of breast invasive ductal carcinoma(r value, P value)
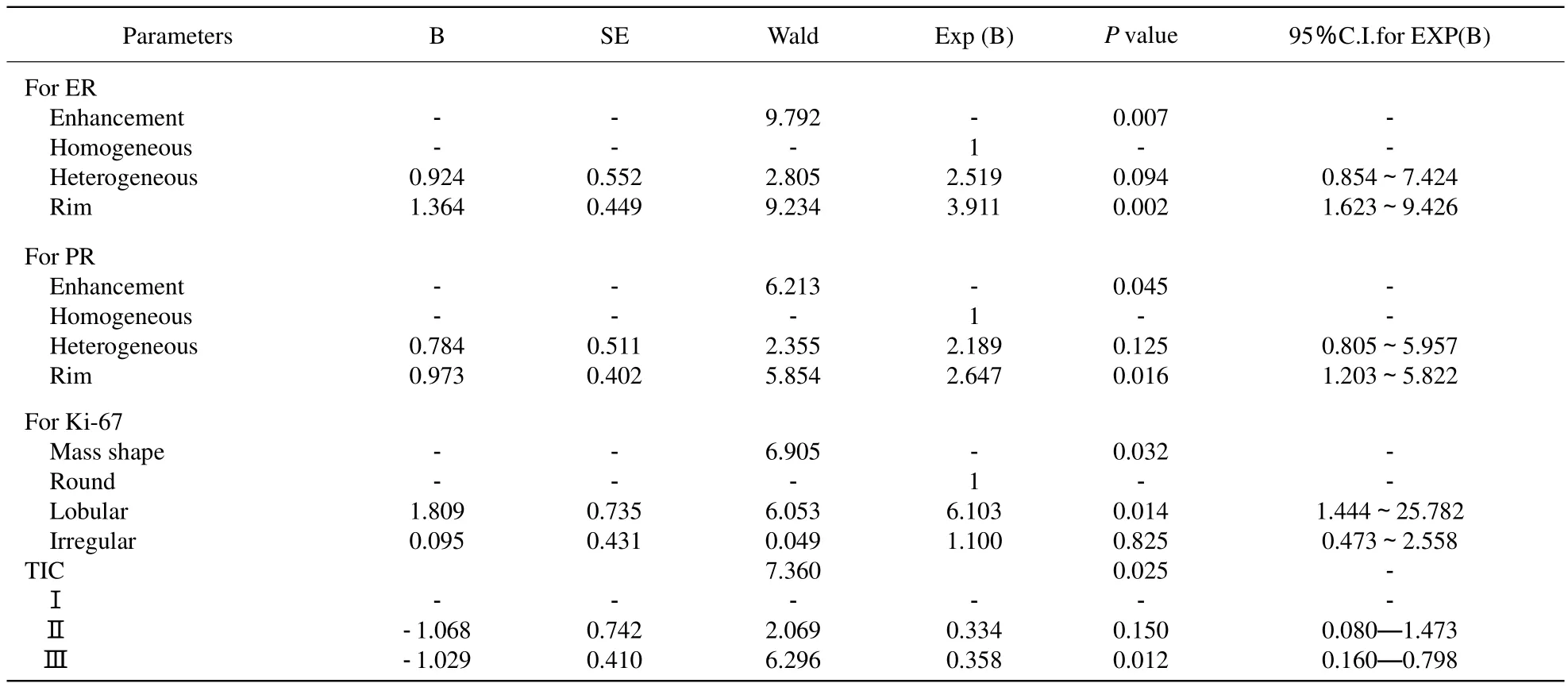
表2 Logistic回归分析结果Tab.2 Results of logistic regression analysis
3 讨论
目前,关于乳腺癌的生物学预后因子主要包括ER、PR、Her-2、Ki67,还有P53、PCNA等。ER、PR分别是雌激素受体、孕激素受体,能够用来指导临床内分泌治疗[2],ER、PR双阳性患者对内分泌治疗敏感,疗效相对较好。Her-2基因是一种编码酪氨酸激酶糖蛋白的原癌基因,在正常组织中低表达[3],其阳性表达主要见于分化差的浸润性导管癌的患者,是预后不良的指标之一[4]。Ki67是在增殖细胞中发现的一种核抗原,与细胞增殖相关,且半衰期短[5],有研究表明,如果肿瘤中有超过50%的癌细胞有ki67过表达,则其复发危险性明显增大。
本研究结果显示,肿块形态与Ki67表达负相关,当肿块表现为分叶时,Ki67低表达。本组128例浸润性导管癌表现为分叶状的81例,其中44例Ki67<25%。Lee等[6]在研究中指出在低级别组织学类型乳腺癌中,分叶征可能是一个独立的预后因子,且与Ki67的低表达相关,本研究结果与其相同。这就表明,在高空间分辨率的DCEMR中,分叶征可能提示相对较好的预后。
本研究另一个重要研究结果显示环形强化是ER、PR阴性表达的预测因子(P=0.002,P=0.016),这与Lee等[6]、徐慧等[7]的研究是一致的。在高级别组织类型的浸润性导管癌中,环形强化较为常见,究其原因有如下解释[8]:(1) MVD(micro vessel density),乳腺恶性肿瘤周边细胞增殖活跃,微血管密度高且通透性增加。(2)血管生长因子的趋化作用,以边缘快速生长为主。(3)瘤内压力梯度,乳腺癌内部细胞成分少,间质胶原基质多,内部间质压力高,导致肿瘤中心区的灌注下降。一般认为,环形强化是恶性肿瘤特征性表现之一,提示患者对内分泌治疗不敏感,预后不良。
关于MR早期时相动力学参数与预后因子相关性存在争议。信号增强率与传统预后因子肿瘤大小有相关性,且短的峰值时间和ER阴性表达相关,提示预后差[9]。徐慧等[7]在研究中发现信号增强率与淋巴结的转移正相关,随着信号增强率的增高,淋巴结转移的可能性越大;但她并未发现早期时相参数与生物学预后因子的相关性。在本研究中也未发现SERmax、Tpeak与生物学预后因子有相关性,这可能与所选ROI及采用的统计学方法不同有关。
TIC能较直观形象反应血流动力学特征,本组研究中TIC类型和Ki67具有明显相关性。乳腺恶性病变由于其内部组织学改变、血管通透性增加等原因,使病灶在增强后出现“快进快出”的特点,这与Ⅲ型曲线是相符的。在本研究中浸润性导管癌也可以表现为Ⅰ型曲线,这除了与病灶内部组织学、MVD相关外[10],与所选ROI也是相关的。
生物组织的ADC值主要受水分子扩散和微血管灌注两方面影响[11],虽然恶性肿瘤血管含量高,但水分子扩散是影响乳腺癌ADC值的主要因素。恶性肿瘤细胞数目较多,分子间间隙减少,水分子的扩散明显受限[12],因此,ADC值明显减低。何之彦等[13]在对乳腺小肿块病灶的研究中也证实了这一点,恶性病变ADC值较良性病变明显减低。b值对ADC值也是有影响的,本研究在选取b=800 s/mm2的情况下,探讨平均ADC 值和生物学预后因子的相关性,发现病灶平均ADC值和生物学预后因子间无相关性。部分研究者[14-15]在对浸润性乳腺癌中的研究中也发现ADC值和ER、PR、Her-2表达无相关性。也就是说,病灶ADC值的大小并不能反映患者预后。DWI另一参数rADC的特异性要高于ADC值[16],目前关于rADC的研究较少。本研究结果显示rADC值和生物学预后因子间无相关性。分析其原因如下:(1)个体双侧乳腺发育的不一致性,造成内部组织结构的不同;(2)人工手动选取ROI,存在较大的个人差异。以上原因都有可能影响与预后因子相关性的判定。
本研究不足之处:(1)感兴趣区的选定与病理组织取材可能不一致。(2)目前对ADC值的测量缺乏统一标准[17],可能影响DWI参数与预后因子相关性的研究结果。(3)本组研究未对患者进行密切随访,仅和免疫组化的相关性进行分析;结合患者的实际临床情况,会使研究更加完善、可靠。
总之,MR作为一种无创性检查技术,通过影像学表现参数可以间接预测乳腺浸润性导管癌的生物学行为和患者预后,能够为临床治疗方案的选择和疗效监测提供有力依据。
[References]
[1]Jemal A, Bray F, Center MM, et al.Global cancer statistics.CA cancer J Clin, 2011, 61(2): 69-90.
[2]Li SP, Makris A, Beresford MJ, et al.Use of dynamic contrastenhanced MR imaging to predict survival in patients with primary breast cancer undergoing neoadjuvant chemotherapy.Radiology, 2011,260(1): 68-78.
[3]Zhao LY, Zhou CW, Zhang RZ, et al.Correlation of quantitative parameters of dynamic contrast-enhanced MRI with subtypes of breast carcinoma.Chin J Med Imaging Technol, 2013, 7(2): 027-028.赵莉芸, 周纯武, 张仁知, 等.动态增强MRI定量参数与乳腺癌分子亚型的关系.中国医学影像技术, 2013, 7(2): 027-028.
[4]Wang ZJ.Clinical significance of prognostic factors for breast carcinoma.J Oncology, 2002, 8(4): 233-235.王中吉.乳腺癌预后指标的临床意义.肿瘤学杂志, 2002, 8(4):233-235.
[5]Tang P, Wei B, Yang WJ, et al.Breast cancer prognostic/predictive factor.Chin J Pathol, 2011, 40(2): 73-76.唐平, 魏兵, 杨雯娟, 等.乳腺癌预后/预测因子.中华病理学杂志,2011, 40(2): 73-76.
[6]Lee SH, Cho N, Kim SJ, et al.Correlation between high resolution dynamic MR features and prognostic factors in breast cancer.Korean J Radiol, 2008, 9(1): 10-18.
[7]Xu H, Jia WX, Zhou M.Correlation between dynamic MR features and pathology, prognostic factors in breast cancer.Chin J Med Imaging, 2011, 19(2): 121-128.徐慧, 贾文霄, 周梅.乳腺癌动态增强MRI表现与病理、分子预后指标的相关性分析.中国医学影像学杂志, 2011, 19(2): 121-128.
[8]Qian JF, Ma JH, Ye JJ, et al.Breast cancer:The early enhanced morphology in three dimensional Dynamic contrast-enhanced and digital subtraction MRI.J Pract Radiol, 2008, 24(4): 530-533.钱吉芳, 马建华, 叶建军, 等.MRI三维动态增强减影技术早期增强形态对乳腺癌的诊断价值.实用放射学杂志, 2008, 24(4): 530-533.
[9]Szabo BK, Aspelin P, Kristoffersen Wiberg M, et a1.Invasive breast cancer: correlation of dynamic MR features with prognostic factors.Eur Radiol, 2003, 13(11): 2425-2435.
[10]Teifke A, Behr O, Schmidt M, et al.Dynamic MR imaging of breast lesions: correlation with micro vessel distribution pattern and histological characteristics of prognosis.Radiology, 2006, 239(2):351-360.
[11]Thoeny HC, De Keyzer F, Vandecaveye V, et al.Effect of vascular targeting agent in rat tumor model:dynamic contrast-enhanced versus diffusion-weighted MR imaging.Radiology, 2005, 237(2): 492-499.
[12]Yoshikawa MI, Ohsumi S, Sugata S, et al.Relation between cancer cellularity and apparent diffusion coefficient values using diffusionweighted magnetic resonance imaging in breast cancer.Radiat Med,2008, 26(4): 222-226.
[13]He ZY, Mangroo A, Li ZY, et al.Estimation of DWI and DCE-MRI in the small mass lesions of the breast on MR imaging at 3.0 T.Chin J Magn Reson Imaging, 2012, 3(2): 120-124.何之彦, Mangroo A, 李志宇, 等.3.0 T MR扩散加权和动态增强对乳腺小肿块病灶的诊断价值.磁共振成像, 2012, 3(2): 120-124.
[14]Kim SH, Cha ES, Kim HS, et al.Diffusion-weighted imaging of breast cancer, correlation of the apparent diffusion coefficient value with prognostic factors.J Magn Reson Imaging, 2009, 30(3): 615-620.
[15]Chen X, Guo YM, Kang HF, et al.Correlation of MR apparent diffusion coefficient value with prognostic factors in breast invasive ductal carcinoma.J pract Radiol, 2012, 28(3): 384-388.陈欣, 郭佑民, 康华峰, 等.乳腺浸润性导管癌磁共振表现扩散系数值与预后因子表达的相关性分析.实用放射学杂志, 2012, 28(3):384-388.
[16]Xie CM, Yin SH, Li H, et al.Diagnostic value of ADC and rADC of diffusion weighted imaging in malignant breast lesions.Chin J Oncology, 2010, 32(3): 217-220.谢传淼, 尹韶晗, 李卉, 等.扩散加权成像中表观弥散系数和相对表观弥散系数对乳腺恶性肿瘤的诊断价值.中华肿瘤杂志, 2010,32(3): 217-220.
[17]Zhang J, Cheng LQ, An NY, et al.The diagnostic value of apparent diffusion coefficient in breast lesions.Chin J Med Imaging, 2010,18(6): 485-491.张静, 程流泉, 安宁豫, 等.表观扩散系数在乳腺病变诊断中的应用价值.中国医学影像学杂志, 2010, 18(6): 485-491.
