腰池引流在颅內动脉瘤夹闭术中及术后的应用*
2014-11-21陈祥瑞齐齐哈尔医学院附属第三医院黑龙江齐齐哈尔161000
陈祥瑞(齐齐哈尔医学院附属第三医院,黑龙江齐齐哈尔 161000)
颅内动脉瘤在脑血管疾病中属于较常见的一种类型,是神经外科的棘手病症[1],主要因颅内动脉血管异常、动脉血管壁发生病变损伤而引起,在生理结构上表现为动脉血管壁的弥散性或局限性扩张[2]。颅内动脉瘤有破裂危险,一旦破裂出血患者病情危重,致死率和致残率较高[3]。因此,临床提倡早期进行动脉瘤治疗,而临床施治的原则是预防动脉瘤再次破裂出血,以降低不良结局的发生率[4]。现阶段临床治疗颅内动脉瘤主要采用开颅手术,但单纯实施动脉瘤夹闭术的手术风险较高,且患者预后差、生活质量下降[5]。现对本院2011年1月至2013年6月间行腰池引流术联合颅内动脉瘤夹闭术患者的手术情况和疗效进行报道,希望为临床提供参考资料。
1 资料与方法
1.1 一般资料患者86例为本院神经外科患者,均经影像学CT 血管造影术(CTA)或数字减影血管造影(DSA)检查确诊为颅内动脉瘤,患者均有不同程度的蛛网膜下腔破裂出血,随机分为2组。研究组43例,男28例,女15例,年龄28~66岁,平均年龄(38.2±10.3)岁;前交通颅脑动脉瘤12例,后交通颅脑动脉瘤23例,大脑中动脉瘤8例。对照组43例,男29例,女14例,年龄32~68岁,平均年龄(39.3±9.8)岁;前交通颅脑动脉瘤13例,后交通颅脑动脉瘤25例,大脑中动脉瘤5例。两组患者基本资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 手术方法两组患者均行动脉瘤夹闭开颅手术,术前对照组不实施腰池引流术,研究组先行腰池引流术后再行开颅手术。颅内瘤夹闭开颅手术方法:全麻下以三钉头架将头部固定,以翼点为入路,细致解剖颈动脉池、外侧裂池、视交叉池等,缓慢降低颅压,显微镜下充分显露载瘤动脉的近端和远端,预处理动脉瘤分离并夹闭,操作过程中注意保持穿支动脉,生理盐水冲洗和清理积血,常规关颅。腰池引流术方法:全麻下行腰椎穿刺,于L3~4或L4~5间隙定位标记穿刺点,取12号腰穿针于标记点穿刺后,连接三通接头。开颅术硬脑膜切开后,将三通开关打开,引流脑脊液,引流液速度控制在10mL/min,术中引流的脑脊液量控制在100mL 以内。术毕关颅前留置电感耦合等离子体发射光谱仪(ICP)探头。
1.3 术后处理两组患者术后均常规给予止血、脱水、神经细胞营养、脑血管痉挛、降压等对症治疗,注意监测患者体温,复查头颅断层扫描及经颅多普勒等。研究组行ICP 监测,并参考ICP情况进行脑脊液引流,当ICP>20mm Hg时,常规引流脑脊液,当ICP<7mm Hg时,停止引流。每日脑脊液引流量控制在200mL 以内[6]。引流管留置7d左右拔管,插管期间注意监测患者脑脊液生化指标。如发生颅内感染则更换引流管,并鞘内注药。随访时间3~6个月。
1.4 观察指标术后7d行脑脊液检查,判定血性脑脊液清除情况,当脑脊液内红细胞数量低于100×106/L时,认为血性脑脊液清除[7]。出院时观察和评价患者意识状态情况,评价方法参照周总光等[8]中的相关标准,患者GOS评分13~15分时为意识清楚,8~12分时为意识好转,低于8分时为昏迷。随访期间记录患者并发症发生情况及病死情况,并发症包括脑挫裂伤、瘤体再破裂、脑血管痉挛、脑积水等。
1.5 统计学方法数据均以SAS12.0软件进行统计学处理,计数资料比较以%表示,以χ2检验,当P<0.05时数据间比较差异具有统计学意义。
2 结果
2.1 血性脑脊液清除率、并发症发生率及病死率两组患者术后7d行脑脊液检查血性脑脊液清除率、随访期间并发症发生率及病死率具体情况如表1所示,研究组患者并发症主要表现为脑挫裂伤9.3%和脑血管痉挛14.0%,并发症总发生率23.3%,对照组患者包括脑挫裂伤、瘤体再破裂、脑血管痉挛和脑积水均有发生,发生率分别为18.6%、11.6%、55.8%和14.0%,并发症总发生率为100%,研究组患者血性脑脊液清除率明显高于对照组,并发症发生率和病死率明显低于对照组,两组数据间比较差异具有统计学意义(P<0.05)。见表1。

表1 两组患者术后7d血性脑脊液清除率、随访期间并发症发生情况及病死率比较[n(%)]
2.2 出院时意识状态见表2。两组患者出院时意识状态评价结果如表1所示,研究组患者意识清楚和意识好转患者比例者明显高于对照组,昏迷患者比例明显低于对照组,两组间数据比较差异具有统计学意义(P<0.05)。
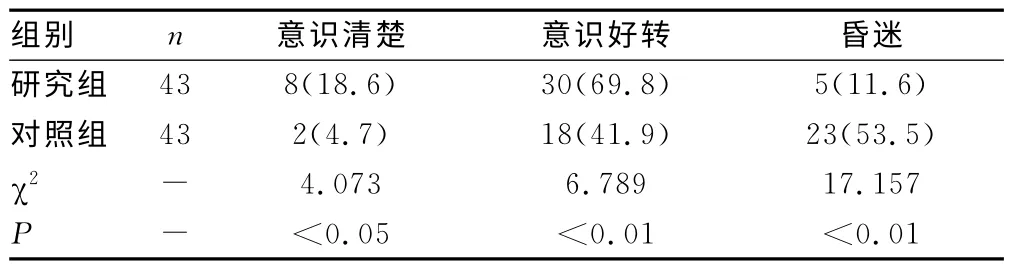
表2 两组患者出院前意识状态情况比较[n(%)]
3 讨论
颅内动脉瘤具有临床发病率高、病死率高、致残率高、并发症多等特点,治疗难度非常大。动脉瘤一旦破裂,将引起蛛网膜下腔出血,患者病情危重[9-10]。万定等[11]指出,尤其是Hunt-hess分级为4级和5级的患者,其临床病死率极高,预后非常差。有统计显示,颅内动脉瘤患者中,约50%死于首次破裂,约75%死于第二次破裂[12-13]。因此临床提倡早发现早治疗,积极预防颅内动脉瘤破裂出血,从而降低危险性,达到最佳治疗效果,提高患者生存质量[14]。
目前临床对于颅内动脉瘤提倡手术治疗,动脉瘤夹闭术为最有效的治疗方法,被临床医师广泛认同。动脉瘤夹闭术在开颅的前提下实施,手术危险性高,难度大,尽管随着影像学检测水平的提高、显微技术的发展及血管内治疗技术的拓展,动脉瘤夹闭术获得了长足的发展与进步,治疗效果有所提高,但临床的致残率和致死率仍然高达50%和30%[15-16],不仅严重威胁患者生命健康,也不利于预后,降低患者生存质量。
颅内高压是颅内动脉瘤发病的主要表现之一,腰池引流术可有效降低颅内压,缓解不良症状,同时也有利于使术野更加清晰,减少术中对颅脑组织的损伤[17]。还有持续高颅压易加重患者脑组织损伤,而腰池引流通过降低颅内压可减少临床应用高渗出脱水剂的剂量,从而起到一定的脑组织保护作用,改善组织功能,减少致残因素,提高患者生存质量[18]。在本组研究中,采用腰池引流的研究组患者治疗后GOS评分改善明显优于对照组,患者出院前意识清楚和意识好转率高,而昏迷患者比例明显低于未行腰池引流术的对照组。
脑水肿也是严重影响颅内动脉瘤夹闭术成功与手术安全性的重要因素之一[19]。脑水肿均影响动脉瘤血管远、近端的充分暴露,从而影响术者术野,易致组织损伤或动脉瘤再破裂。腰池引流可早期引流蛛网膜下腔的积血,减轻脑水肿,使术者的操作更加简便和快速。还有,脑血管痉挛发生的高峰期一般在动脉瘤破裂后出血3~10d内,有研究证实,颅内动脉瘤破裂出血后,血液可分解产生组胺、5-HT、含氧血红蛋白、血栓素A2等活性物质,对颅内血管产生刺激作用,引发血管痉挛;还有,动脉瘤造成血管内皮细胞损伤,内皮素ET 水平上各式及一氧化氮水平下降也易造成血管痉挛[20]。腰池引流通过改善蛛网膜下腔积血也有利于阻断血管痉挛的发生机制。
研究结果表明,研究组血性脑脊液清除率明显高于对照组,说明腰池引流术对蛛网膜下腔血肿的清除效果较好,从而综合改善脑水肿及血管痉挛等病理现象。还有,对患者预后情况的研究结果显示,研究组患者并发症发生率明显低于对照组,病死率较低,证实腰池引流术的应用价值。总之,腰池引流术联合实施颅内动脉瘤夹闭手术治疗颅内动脉瘤破裂具有较好的有效性和安全性,可降低并发症发生率和病死率,提高疗效,改善患者生存质量。
[1]张晓海,曾祥富,胡涛,等.神经内镜辅助颅内动脉瘤夹闭术临床分析[J].中国医学工程,2009,17(3):218-220.
[2]温中华,周康胜,陈小锋.急性重型颅脑外伤患者血管内皮生长因子的表达及临床意义[J].检验医学与临床,2010,7(7):237-238
[3]龙建武,郭之通,郑巽,等.颅内压监测及脑室引流在破裂动脉瘤夹闭术后的临床应用[J].中国神经精神疾病杂志,2010,36(12):745-748.
[4]舒宗建,田友春.颅脑外伤合并颈髓损伤患者应用预见性护理效果分析[J].检验医学与临床,2013,10(15):147-149.
[5]祝刚,姚晓腾,晏广,等.颅内动脉瘤夹闭术破裂分析及处理[J].中国实用神经疾病杂志,2009,12(12):38-40.
[6]熊海兵,朱继,黄伟,等.腰池引流在颅内动脉瘤夹闭术中及术后的应用[J].重庆医学,2013,42(30):3617-3618.
[7]韦廷求,叶劲.腰穿持续引流在开颅动脉瘤夹闭术中的应用[J].广西医学,2012,34(4):470-472.
[8]叶文娟.急性颅脑损伤患者凝血和抗凝血功能监测的意义[J].检验医学与临床,2012,9(2):128-129.
[9]田登攀.神经内窥镜辅助下动脉瘤夹闭治疗分析[J].当代医学,2012,18(13):62-63.
[10]曾春,赵继宗.颅内动脉瘤夹闭术后死亡线9例分析[J].北京医学,2011,33(1):21-23.
[11]万定,张斌,黄德俊,等.脑室外引流术在12例早期和急诊颅内动脉瘤夹闭手术的应用[J].宁夏医科大学学报,2012,34(11):1202-1203.
[12]王春艳,刘淑杰,李慧,等.动脉瘤夹闭术术前行腰大池引流术的意义及护理体会[J].吉林医学,2012,33(4):826-828.
[13]高晶玫,张晓林,路阳.开颅动脉瘤夹闭术前后持续腰穿外引流治疗颅内动脉瘤20例的护理[J].医药世界,2009,11(10):663-665.
[14]Celik O,Niemela M,Romani R,et al.Inappropriate application of Yasargil aneurysm clips:a new observation and technical remark[J].Neurosurgery,2010,66(3):84-87.
[15]康睿,陈刚.持续腰大池引流在动脉瘤夹闭术后的应用[J].重庆医学,2013,42(3):281-282.
[16]李来刚.良性颅内压增高症12例临床分析[J].检验医学与临床,2010,7(10):963-964.
[17]马丽.颅内动脉瘤血管内栓塞治疗后并发症的观察与护理[J].检验医学与临床,2013,11(21):2880-2881.
[18]李红,冯桂苹,冯春.颅内动脉瘤夹闭术后腰大池穿刺持续外引流48例的观察与护理[J].中国误诊学杂志,2010,10(11):2686-2687.
[19]李多,张宇,程松.创伤性硬膜下积液92例临床分析[J].检验医学与临床,2012,9(11):345-347.
[20]Ahraj A,Charbel FT,Amin-hanjani S.Peri-operative measures for treatment and prevention of celebral vasospasm following subarach-noid hemorrhage[J].Neurol Res,2009,31(6):651-659.
