1例初诊酒精性肝病患者的循证治疗
2014-10-17董卫国雷宏博吕晓光
王 静,董卫国,雷宏博,吕晓光
武汉大学人民医院消化内科,湖北 武汉 430060
近年来,我国由酒精所致的肝损害发病率呈逐年上升趋势,且有年轻化和女性化倾向,已成为仅次于病毒性肝炎的第二大肝病。酒精对肝脏有明显的毒性作用[1],重度饮酒者中80%以上有一定的脂肪肝,10% ~35%可发展成为酒精性肝炎,10%~20%将发展成酒精性肝硬化。酒精性肝硬化预后较差,5年生存率仅为23% ~50%,明显低于非酒精性肝硬化。为此,我们对1例初诊酒精性肝病患者应该选用何种治疗方案进行了检索和评价,以期为其优选治疗方案提供帮助。
1 临床资料
患者,男,44岁,因“反复上腹部胀痛不适2个月余”入院。既往体健,有酗酒史20余年,起病前曾暴饮大量高度白酒。查体:神志清楚,皮肤、巩膜重度黄染,颈部及胸部可见多个蜘蛛痣,心肺查体无明显阳性体征,腹部膨隆,无压痛及反跳痛,肝肋下约7 cm,剑突下约3 cm,质地偏硬,脾肋下2 cm,质地中等,移动性浊音(+),余未见异常。门诊以“酒精性肝病”收住入院。实验室检查:血常规:WBC 28.1 × 109/L,N 0.69,RBC 2.84 ×109/L。肝功能:TBil 12.67 mg/dl,DBil 7.38 mg/dl,IBil 5.29 mg/dl,白蛋白 26.8 g/L,球蛋白 30.7 g/L,γ-GT 584 U/L,AST 273 U/L,ALT 114 U/L。各型病毒性肝炎标志物及DNA全套均为阴性。凝血功能:PT 16.7 s,APTT 43.8 s,TT 21.2 s。腹水常规和生化示漏出液,细胞学检查未见癌细胞。CT和MRI示:肝大,左叶和尾状叶增生明显,下腔静脉肝内段和部分肝静脉受肿胀肝压迫继发管腔狭窄,脾轻度肿大,少量腹水。心脏彩超示:左房增大。骨髓穿刺示:缺铁和增殖性骨髓象,考虑继发性造血改变。入院诊断:酒精性肝炎(急性重症)。
2 评估患者情况并提出问题
根据中华医学会酒精性肝病诊疗指南(2010年1月修订)[2],对患者基本情况进行评估,结合其病史、症状、体征及辅助检查,该患者诊断为酒精性肝炎(急性重症)。目前临床上针对酒精性肝病的治疗主要有严格戒酒、加强营养的支持治疗,以降酶护肝药物及糖皮质激素为主的内科治疗,以及晚期肝移植治疗。对于该患者应采用怎样的药物治疗,适应症与安全性如何?为此,我们提出了如下临床问题:
(1)抗氧化治疗与安慰剂相比能否使酒精性肝病患者获益?
(2)非特异性抗炎药(糖皮质激素、英夫利昔单抗、己酮可可碱)与安慰剂相比治疗是否有效,适应证、安全性如何?
3 证据检索
检索资源:Cochrane图书馆(2012年第9期)、PubMed(1990~2013)、Embase(1990~2013)、维普资讯(1990~2013)。
关键词:alcoholic hepatitis/alcoholic liver disease、drug、glucocorticoid、infliximab、PTX、酒精性肝炎/酒精性肝病、抗氧化治疗、糖皮质激素、英夫利昔单抗、己酮可可碱。
限定词:human、meta-analysis、systematic review、randomized controlled trials(RCT)、Meta分析、系统评价、随机对照试验。
4 纳入结果
结果共纳入16篇文献,其中系统评价或Meta分析6篇,RCT 8篇,开放性试验2篇(见表1)。
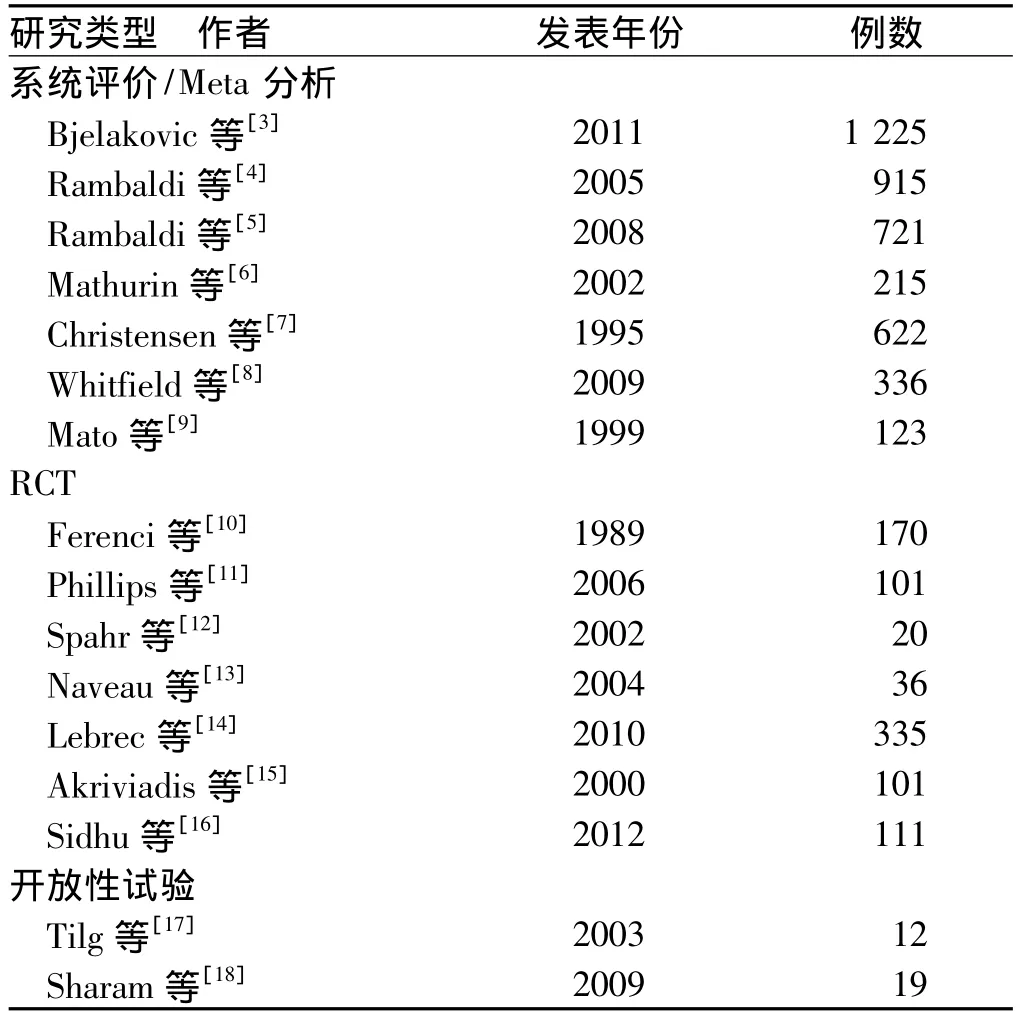
表1 纳入结果Tab1 Article results included in the study
5 证据评价
根据循证医学纳入文献评价的基本原则,对所有证据的真实性、重要性及实用性进行评价,主要指标包括是否随机、随机分配方案是否合理、是否采用盲法、是否设置对照及基线情况等。检索所获得证据绝大多数为高质量的RCT及其系统评价或Meta分析,极少数为开放性试验,证据可靠性高。
6 应用证据
6.1 抗氧化治疗与安慰剂相比能否使酒精性肝病患者获益?
氧化应激在酒精介导的肝脏损伤中发挥着重要作用,促进了一系列抗氧化治疗在酒精性肝病治疗方面的各种临床试验。Bjelakovic等[3]的1篇系统评价(纳入20篇 RCT,共1225例)分析了β-胡萝卜素(3篇)、维生素A(2篇)、维生素C(9篇)、维生素E(15篇)、硒(8篇)的抗氧化作用对酒精性肝病患者病死率的影响。总体而言,抗氧化剂的补充对病死率(RR=0.84,95%CI:0.60 ~1.19)、肝相关病死率(RR=0.89,95%CI:0.39~2.05)的降低与对照组相比差异无统计学意义(P>0.05)。但是,补充抗氧化剂可以明显提高γ-GT的活性(MD 24.21 IU/L,95%CI:6.67 ~41.75)。
水飞蓟宾、S-腺苷甲硫氨酸等药物有不同程度的抗氧化、抗炎、保护肝细胞膜及细胞器等作用,但其对酒精性肝病患者是否有益仍存在较大争议。
Rambaldi等[4]的1篇 Meta分析纳入 13篇 RCT,共915例酒精性及/或乙型病毒性肝炎或丙型病毒性肝炎患者,评价水飞蓟宾对患者病死率的影响。与对照组相比,水飞蓟宾治疗组在病死率(RR=0.78,95%CI:0.53 ~ 1.15)、并发症(RR=0.95,95%CI:0.83 ~1.19)及肝组织学方面差异均无统计学意义(P>0.05)。所有纳入的文献中,水飞蓟宾治疗组与对照组相比,肝相关病死率的下降有显著统计学意义(RR=0.50,95%CI:0.29~0.88),但仅分析纳入的高质量文献时却显示差异无统计学意义(RR=0.57,95%CI:0.28 ~1.19)。总之,该文基于高质量文献的分析并不能得出水飞蓟宾对酒精性及/或乙型病毒性肝炎或丙型病毒性肝炎患者有益的结论。但Ferenci等[10]研究水飞蓟宾对肝硬化患者效果的随机双盲试验提出,与安慰剂相比,水飞蓟宾治疗组患者病死率的下降有统计学意义(P=0.036)。
Mato等[9]对S-腺苷甲硫氨酸进行的随机对照试验称,与对照组相比其对病死/肝移植率(S-腺苷甲硫氨酸组16%、对照组30%)的改善无统计学意义(P=0.077)。但是,当剔除试验中Child C级的患者后,对照组的病死/肝移植率与S-腺苷甲硫氨酸组比较差异有统计学意义(29%vs 12%,P=0.025),且两组间2年生存曲线(观察终点为死亡或肝移植)差异有统计学意义(P=0.046)。故而,Mato等[9]认为,在酒精性肝硬化患者中,长期应用S-腺苷甲硫氨酸可能提高患者生存率/延迟肝移植,尤其是那些肝病分级不高(如Child A/B级)的患者。
综上所述,目前,抗氧化治疗用于降低酒精性肝病患者病死率、减少并发症的证据不足,但其临床应用可改善肝脏生化学指标。维生素C、维生素E、水飞蓟宾、S-腺苷甲硫氨酸等抗氧化药物可用于合并肝脏生化指标异常的酒精性肝病患者的辅助治疗。
6.2 非特异性抗炎药(糖皮质激素、英夫利昔单抗、己酮可可碱)与安慰剂相比治疗是否有效,适应证、安全性如何?
6.2.1 何种情况下需要使用糖皮质激素治疗,安全性如何?
糖皮质激素可以改善机体失调状态下的特异性免疫应答,减少细胞因子产生,抑制乙醛络合物形成和胶原基质的生成,但是同时可能使并发症的发生增多,故而针对糖皮质激素治疗利弊的研究颇多。
Rambaldi等[5]的 1 篇系统评价(共纳入 15 篇 RCT,721例),分析了糖皮质激素对酒精性肝病患者病死率的影响。他们认为,糖皮质激素治疗组与安慰剂组或空白对照组相比,在降低病死率方面差异无统计学意义(RR=0.83,95%CI:0.63~1.11)。但是,在Maddrey评分≥32或是合并肝性脑病的重症患者中,糖皮质激素的使用可以显著降低病死率。Mathurin等[6]针对重症酒精性肝炎患者(DF≥32)的3次随机试验的原始数据重新分析,与对照组比较,糖皮质激素组28 d生存率更高,差异有统计学意义(84.6% ±3.4%vs 65.1% ±4.8%,P=0.001)。同时,糖皮质激素组平均血清胆红素值(μmol/L)的下降幅度更显著,差异有统计学意义(P<0.05)。Phillips等[11]的1篇RCT比较了抗氧化治疗与糖皮质激素(泼尼松龙30 mg/d)治疗对重症酒精性肝病患者的疗效:截至第30天,糖皮质激素治疗组死亡16例(30%),抗氧化治疗组死亡22例(46%),差异有统计学意义(P<0.05);抗氧化治疗组的病死率约比糖皮质治疗组高出 2.4 倍(95%CI:1.0 ~5.6)。
但是,也有人得出了相反的结论:Christensen等[7]的1篇纳入12篇RCT的Meta分析,研究糖皮质激素对患者预后的影响。尽管存在支持糖皮质激素治疗的发表偏倚,但总体而言,糖皮质激素对酒精性肝病患者病死率的改善无统计学意义(P=0.20,RR=0.78,95%CI:0.51 ~1.18)。
6.2.2 抗TNF-α 单克隆抗体(英夫利昔单抗,infliximab)能否降低患者的病死率? TNF-α已被证明在严重酒精性肝炎患者的病理生理过程中发挥了重要作用。目前已有小样本随机试验显示英夫利昔单抗对患者生存率有明显的改善。Spahr等[12]对活检证实的重症酒精性肝炎患者(Maddrey评分≥32)20例进行随机试验。所有患者都给予为期4周的泼尼松龙(40 mg/d)治疗,同时在入院时静脉给予英夫利昔单抗5 mg/kg或安慰剂。低蛋白(<10 g/L)腹水患者给予诺氟沙星预防感染。组织学上虽然未得到证实,但与0 d相比,28 d Maddrey评分英夫利昔单抗-泼尼松龙组显著改善(39 vs 12,P<0.05),10 d IL-6、IL-8含量在英夫利昔单抗-泼尼松龙组的降低差异有统计学意义(25 vs 4.5 pg/ml,301 vs 146 pg/ml,P <0.05)。而在安慰剂-泼尼松龙组28 d Maddrey评分和10 d IL-6、IL-8含量的改善均无统计学意义。Tilg等[17-18]的试验也一致认为英夫利昔单抗有很好的耐受性,在改善急性重症酒精性肝炎患者的生存率方面差异有统计学意义。但由于这3个试验的病例数量都有限,不宜进行组间比较。
另外,来自法国的一项双盲随机对照试验[13],评价英夫利昔单抗联合泼尼松龙治疗对急性酒精性肝病患者2个月生存率的影响。所有患者都给予为期4周的泼尼松龙(40 mg/d),同时在0周、2周、4周给予英夫利昔单抗(10 mg/kg)或安慰剂,对比两组患者的生存率。2个月后,英夫利昔单抗组死亡7例(39% ±11%),安慰剂组死亡3例(18% ±9%),但两者相比差异不显著。2个月内感染发生率在英夫利昔单抗组显著比安慰剂组更高差异有统计学意义(P<0.002)。结果显示,英夫利昔单抗-泼尼松龙治疗对急性重症酒精性肝炎可能有害,主要是增加感染的发生率。
6.2.3 己酮可可碱(PTX)能否降低患者的病死率? 己酮可可碱为黄嘌呤衍生物,通过调整TNF基因转录,抑制TNF的输出,能有效减轻肝脏炎症反应。Whitfield等[8]的1篇Meta分析纳入5篇RCT,共336例,分析己酮可可碱对患者病死率的影响。与对照组相比,己酮可可碱对酒精性肝病患者病死率的降低有显著统计学意义(RR=0.64,95%CI:0.46 ~0.89)。由于其中的4篇RCT有较高偏倚,该结果可能偏高。同时,Meta分析显示己酮可可碱可以显著减少肝相关病死率,如肝肾综合征(RR=0.40,95%CI:0.22 ~0.71)。其中 1 篇 RCT 显示,可能会导致不良反应的增加。而Lebrec等[14]的1项多中心随机对照试验,共纳入335例Child C级的肝硬化患者,显示己酮可可碱显著降低并发症的发生率,而不能降低短期生存率。Akriviadis等[15]的1篇RCT中,接受己酮可可碱的49例中的12例(24.5%)和接受安慰剂52例中的24例(46.1%)患者死亡,二者病死率比较差异有统计学意义(P=0.037,RR=0.59,95%CI:0.35~0.97)。肝肾综合征引起的死亡在己酮可可碱组为6例(50%),对照组为22例(91.7%),差异有统计学意义(P=0.009,RR=0.29,95%CI:0.13 ~0.65)。另外 Sidhu 等[16]的1篇RCT筛选了111例患者,70例 SAH患者(Maddrey≥32),比较己酮可可碱联合糖皮质激素(氢泼尼松)与单用糖皮质激素对重症酒精性肝炎患者的改善情况,结论显示己酮可可碱联用糖皮质激素比单用糖皮质激素对于改善重症酒精性肝炎患者的生存状况并无明显优势。综上大量数据显示,己酮可可碱对酒精性肝病的病死率和相关并发症均有改善作用,但同时可能会增加不良反应的发生率。
目前推荐,非特异性抗炎治疗主要用于Maddrey评分≥32或合并肝性脑病的重症酒精性肝炎患者的治疗。对于重症酒精性肝炎且无糖皮质激素使用禁忌证的患者,给予为期4周的泼尼松龙治疗(40 mg/d,持续28 d,随后逐步撤药)。重症酒精性肝炎且伴糖皮质激素使用禁忌证的患者,给予为期4周的己酮可可碱治疗(400 mg,tid);有条件者亦可试用英夫利昔单抗(infiximab)治疗。
7 方案制定及疗效评价
根据上述证据,在严格戒酒、充分营养支持的情况下,为该患者制定如下治疗方案:(1)严格戒酒,推荐富含饱和脂肪酸饮食,充分营养支持,补充白蛋白,注射疫苗,避免肝炎病毒感染;(2)护肝药物:给予水飞蓟宾(利加隆胶囊140 mg,tid)抗氧化,降转氨酶;(3)患者Maddrey评分≥32,给予非特异性抗炎药物泼尼松龙40 mg/d,持续28 d,随后逐步撤药。泼尼松龙治疗期间无特殊不良反应,患者皮肤、巩膜黄染逐渐消退,复查肝功能、凝血功能基本正常,CT示肝脾轻度肿大,未见腹水。整个随访时间约10个月,随访期间患者无严重感染、黄疸、神志模糊、消化道出血等情况出现。目前患者对该治疗效果比较满意,嘱其继续严格戒酒,远期疗效在进一步观察中。
[1]Li YM.The epidemiology and natural history of alcoholic liver disease[J].Chin J Hepatol,2010,18(3):171-172.厉有名.酒精性肝病的流行病学及自然史[J].中华肝脏病杂志,2010,18(3):171-172.
[2]The Chinese National Workshop on Fatty Liver and Alcoholic Liver Disease for the Chinese Liver Disease Association.Guidelines for management of alcoholic liver disease:an updated and revised edition[J].Chin J Hepatol,2010,18(3):167-170.中华医学会肝病学分会脂肪肝和酒精性肝病学组.酒精性肝病诊疗指南(2010年修订版)[J].中华肝脏病杂志,2010,18(3):167-170.
[3]Bjelakovic G,Gluud LL,Nikolova D,et al.Antioxidant supplements for liver diseases[J].Cochrane Database Syst Rev,2011,16(3):CD007749.
[4]Rambaldi A,Jacobs BP,Iaquinto G,et al.Milk thistle for alcoholic and/or hepatitis B or C liver disease-A Systematic Cochrane Hepato-Biliary Group Review with Meta-Analyses of Randomized Clinical Trails[J].Am J Gastroenterol,2005,100(11):2583-2591.
[5]Rambaldi A,Saconato HH,Christensen E,et al.Systematic review:glucocorticosteroids for alcoholic hepatitis-a Cochrane Hepato-Biliary Group systematic review with meta-analyses and trial sequential analyses of randomized clinical trials[J].Aliment Pharmacol Ther,2008,27(12):1167-1178.
[6]Mathurin P,Mendenhall CL,Robert L,et al.Corticosteroids improve short-term survival in patients with severe alcoholic hepatitis(AH):individual data analysis of the last three randomized placebo controlled double blind trials of corticosteroids in severe AH [J].J Hepatol,2002,36(4):480-487.
[7]Christensen E,Gluud C.Glucocorticoids are ineffective in alcoholic hepatitis:a meta-analysis adjusting for confounding variables[J].Gut,1995,37(1):113-118.
[8]Whitfield K,Rambaldi A,Wetterslev J,et al.Pentoxifylline for alcoholic hepatitis [J]. Cochrane Database SystRev, 2009, 7(4):CD007339.
[9]Mato JM,Cámara J,Fernández de Paz J,et al.S-Adenosylmethionine in alcoholic liver cirrhosis:a randomized,placebo-controlled,doubleblind,multicenter clinical trial[J].J Hepatol,1999,30(6):1081-1089.
[10]Ferenci P,Dragosics B,Dittrich H,et al.Randomized controlled trial of silymarin treatment in patients with cirrhosis of the liver[J].J Hepatol,1989,9(1):105-113.
[11]Phillips M,Curtis H,Portmann B,et al.Antioxidants versus corticosteroids in the treatment of severe alcoholic hepatitis-A randomised clinical trial[J].J Hepatol,2006,44(4):784-790.
[12]Spahr L,Brandt LR,Frossard JL,et al.Combination of steroids with infliximab or placebo in severe alcoholic hepatitis:a randomized controlled pilot study[J].J Hepatol,2002,37(4):448-455.
[13]Naveau S,Martin SC,Dharancy S.A double-blind randomized con-trolled trial of infliximab associated with prednisolone in acute alcoholic hepatitis[J].Hepatology,2004,39(5):1390-1397.
[14]Lebrec D,Thabut D,Oberti F,et al.Pentoxifylline does not decrease short-term mortality but does reduce complications in patients with advanced cirrhosis[J].Gastroenterology,2010,138(5):1755-1762.
[15]Akriviadis E,Botla R,Briggs W,et al.Pentoxifylline improves short-term survival in severe acute alcoholic hepatitis:a double-blind,placebo-controlled trial[J].Gastroenterology,2000,119(6):1637-1648.
[16]Sidhu SS,Goyal O,Singla P,et al.Corticosteroid plus pentoxifylline is not better than corticosteroid alone for improving survival in severe alcoholic hepatitis(COPE trial)[J].Dig Dis Sci,2012,57(6):1664-1671.
[17]Tilg H,Jalan R,Kaser A,et al.Anti-tumor necrosis factor-alpha monoclonal antibody therapy in severe alcoholic hepatitis[J].J Hepatol,2003,38(4):419-425.
[18]Sharma P,Kumar A,Sharma BC,et al.Infliximab monotherapy for severe alcoholic hepatitis and predictors of survival:an open label trial[J].J Hepatol,2009,50(3):584-591.
