子宫内膜癌术后10年生存因素的分析
2014-09-13翟建军段仙芝
蔡 昱 翟建军 段仙芝 何 川 战 媛 崔 媛
子宫内膜癌是女性生殖道常见三大恶性肿瘤之一,占女性生殖道肿瘤20%~30%。近年来的发病率呈逐渐上升趋势,因此子宫内膜癌生存期、子宫内膜癌生存率的问题一直是人们关心的一个重要问题。本文旨在研究1998年1月-2000年1月北京同仁医院妇科手术治疗的Ⅰb~Ⅱa期子宫内膜癌患者169例,其中生存至2010年12月有126例患者,对其临床资料作一回顾性分析,以探讨影响子宫内膜癌患者术后生存的因素。
1 资料与方法
1.1 一般资料
根据FIGO分期选择Ⅰb~Ⅱa期子宫内膜癌患者169例,均行根治术,且术后分别行放疗、化疗、孕激素治疗者有56、50、52例,未接受任何治疗患者11例。凡浸润肌层、细胞学分级差、淋巴结转移、术后复发者分别于术后3周辅助放疗、化疗,孕激素受体(PR)阳性者用孕激素治疗。术后病理分级G151例、G273例、G345例;浸润肌层<1/2 94例,≥1/2 65例;淋巴结转移25例,无淋巴结转移144例;大体分型为局部型87例,弥漫型82例。
1.2 随访
本组对子宫内膜癌切除术后恢复良好出院病例,进行逐年随访至2010年底。随访时间均在3年以上,随访率达93%,3年以上生存率达92%(155/169),5年以上生存率达82%(139/169)、10年以上生存率达74%(126/169)。169例患者中死亡40例,死于第二原发癌4例、死于肿瘤复发或转移12例、非癌死亡15例,死因不明者9例。
1.3 统计学处理
数据分析应用SPSS 17.0软件包。应用Kaplan-Meier法计算累计生存率、各因素间比较采用卡方检验。首先将临床参数进行单因素分析,然后再应用COX模型进行多因素分析。
2 结果
2.1 10年生存率的单因素分析结果
单因素分析结果显示预后影响因素有:肿瘤浸润深度、淋巴结转移、细胞学分级、术后辅助治疗(P<0.05),但肿瘤大体分型对预后无显著影响(P>0.05),见表1。

表1 各临床参数与患者生存率的关系
*为术后辅助治疗与未治疗者比较。
2.2 术后不同治疗方法对10年生存率的影响
术后辅助放疗、化疗、孕激素治疗三者生存率比较无明显差异,见表2。
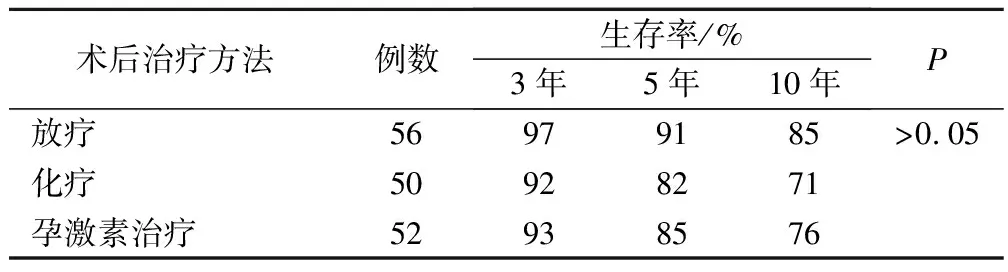
表2 术后不同治疗方法生存率情况比较
2.3 10年生存率的多因素分析结果
将上述各相关因素引入COX模型,经逐步回归分析选出与预后相关的独立因素为:肿瘤浸润深度、淋巴结转移、术后放疗,见表3。

表3 COX模型多因素分析结果
3 讨论
子宫内膜癌是女性生殖道最常见的恶性肿瘤之一,随着医疗水平的提高,子宫内膜癌的发病率呈持续上升趋势。由于子宫内膜癌具有生长缓慢,扩散和转移较晚,出现症状较早的特点,确诊比较简单容易,多数患者诊断时病变比较早,手术治疗使其主要的治疗手段,疗效也较好。但早期患者仍有20%复发,且预后不良[1-2]。所以,术后根据病理分级极高危因素采用术后辅助治疗是必要的,主要是放疗、化疗、内分泌治疗等。目前,子宫内膜癌Ⅰb~Ⅱa期首选手术治疗,其5年生存率一般报道为60%~70%[3]。本组病例3、5、10年生存率为90%、82%、73%。但子宫内膜癌手术切除后生存与多因素有关,现对预后有显著影响的因素作一回顾性分析。
3.1 各临床参数与预后的关系
本组结果显示细胞学分级高患者10年生存率明显高于细胞学分级低的患者,并且细胞学分级不同10年生存率差异有非常显著的意义(P<0.05)。一般来说细胞学分级越差,肿瘤越易转移,浸润能力越强。本组肿瘤浸润肌层<1/2的10年生存率明显高于浸润肌层≥1/2的患者。此与北美GOG的多中心大组(895例)分析结果一致即影响Ⅰ-Ⅱ期预后的主要因素中肌层浸润是最重要的一个因素。事实上生存率与局部复发,淋巴管的扩散,以及肌层浸润有密切关系,其中深部肌层浸润是肿瘤进展和扩散的重要指标。因此术前对肌层浸润的估价显得颇为重要,数千例阴道B超(TVS)及近年来采用MRI对肌层浸润的判定,可提供术前的参考[1,4]。本组淋巴结转移的生存率明显低于未转移的患者,其10年生存率分别为:17%、78%。表明淋巴结转移程度与10年生存率的差异也有高度显著性差异(P<0.05)。这两者经多因素回归分析。肿瘤浸润深度与淋巴结转移程度均是影响预后的独立因素,而且淋巴结转移与浸润深度成正比即浸润越深则淋巴结转移率越高。子宫内膜癌越早,浸润越浅,多无淋巴结转移,手术切除越容易根治。而且系统淋巴结清扫术在中等和高风险的子宫内膜癌患者的整体存活率增加,所以子宫内膜癌的早期发现、早期诊断与早期手术切除治疗是提高生存率的关键[5-6]。
3.2 术后放疗、化疗、孕激素治疗与预后的关系
本组病例报道术后接受放疗或化疗或孕激素治疗的患者10年生存率均高于未行任何治疗的患者(P<0.05)。但是术后放疗、化疗、孕激素治疗三者均对生存率的影响无显著性差异(P>0.05)。此与Tanz等[7]报道的手术加辅助治疗均可提高5年生存率,但是放疗并不尤于化疗或孕激素治疗的报道相一致。说明辅助放疗、化疗或孕激素治疗均可提高患者治愈率,降低复发率[8]。虽然子宫内膜癌目前最为有效的治疗方法是手术切除,但对侵袭期的子宫内膜癌却很难取得疗效,所以,为了防止子宫内膜癌复发转移,临床上根据患者的具体病情和身体情况术后应给与放疗、化疗和孕激素等综合治疗弥补手术中的不足,对于未能清扫掉的阳性淋巴结及肿瘤浸及浆膜外的组织作一补充治疗,积极有效地防止子宫内膜癌细胞复发转移,
提高肿瘤局部控制率和完全缓解率,从而提高子宫内膜癌生存率。对于子宫内膜癌Ⅰb~Ⅱa期的分化差的、肌层有浸润、有淋巴结转移的患者或晚期患者,行化疗+手术+放疗是否比行单纯手术+放疗或化疗或孕激素治疗的预后效果好呢?尚待进一步研究。
[1] 杨琳琳,黄运超,杨宏英,等.MRI灌注、PTEN蛋白表达对子宫内膜癌肌层侵犯的评估〔J〕.实用癌症杂志,2009,24(5):479-482.
[2] 徐晓颖,邵卫仙,李国权,等.影响子宫内膜癌术后放疗疗效的相关因素分析〔J〕.实用癌症杂志,2010,25(6):652-656.
[3] 魏丽惠,钱和年.妇科肿瘤手册〔M〕.北京:人民卫生出版社.2001:94-103.
[4] 郎景和.子宫内膜癌诊治的几个问题〔J〕.中华妇产科杂志2000,35(5):261-263.
[5] Kim HS,Suh DH,Kim MK.Systematic lymphadenectomy for survival in patients with endometrial cancer:a meta-analysis〔J〕.Jpn J Clin Oncol,2012,42(5):405-412.
[6] Hill EK,Dizon DS.Medical therapy of endometrial cancer:current status and promising novel treatments〔J〕.Drugs,2012,72(5):705-713.
[7] Tanz R,Mahfoud T,Bazine A,et al.Endometrial stromal sarcoma:prognostic factors and impact of adjuvant therapy in early stages〔J〕.Hematol Oncol Stem Cell Ther,2012,5(1):31-35.
[8] 崔李宁,陈宝钧.Ⅰ期子宫内膜癌128例治疗及预后临床分析〔J〕.中国妇产科临床杂志,2003,4(3):173-175.
