焦虑、抑郁对慢性阻塞性肺疾病评分的影响
2014-08-30霍建民
张 馨 霍建民
慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)是以持续气流受限为特征的可以预防和治疗的疾病,其气流受限多呈进行性发展,与气道和肺组织对香烟烟雾等有害气体或有害颗粒的异常慢性炎症反应有关,占全球死因的第四位,预计至2020年COPD将成为世界第三大死亡原因[1]。焦虑、抑郁是COPD患者的常见合并症,本研究通过评估152例COPD患者的焦虑、抑郁情绪,并对其肺功能、生活质量进行比较,探讨焦虑、抑郁对COPD患者肺功能、CAT评分影响的情况,同时了解焦虑、抑郁在2011年GOLD指南提出的A/B/C/D分组中的分布情况。
资料和方法
一、研究资料
1. 设计:以诊断为依据的病例对照研究
2. 地点和对象:选择2012年12月至2013年12月在哈尔滨医科大学附属第一医院门诊或住院治疗的COPD患者152例。纳入标准:①符合2011年慢性阻塞性肺疾病全球倡议指南中COPD诊断标准的COPD患者;②愿意完成各种量表及肺功能检查;③无明显感染史。排除标准:①有其他严重的躯体疾病,如心肌梗死、脑梗塞、肿瘤等;②有精神系统疾病或家族史者;③有智力障碍或认知障碍者;④有酒精或药物依赖史者。本研究入选的152例患者中,男性69例,女性83例,年龄40岁以上,平均年龄(68.7±11.9)岁。
3. 设计、实施、评估者:研究设计、干预实施、评估者均为本研究作者。
二、研究方法
1. 收集临床资料: 性别、年龄、身高、体重等。
2. 肺功能检测:采用日产便携式电子肺功仪器Chestgraph HI-101,采用体描箱的方法测定通气功能及容量功能,每位患者测试3次,取第1 s用力呼气容积(FEV1)较大的一次检测出各项肺功能数值,包括肺活量、用力呼气容积、FEV1并根据本院肺功能测试的正常值,按照身高、年龄、体重计算出以上各参数的预计值,得出FEV1/FVC%,FEV1%pred。
3. 生活质量评估:COPD评估测试问卷(the COPD assessment test, CAT),是一个包含了8项内容的健康状况问卷,具有良好的灵敏度、可靠性和响应能力,在COPD患者中,CAT评分结果与圣-乔治问卷(SGRQ)是一致的[2]。CAT问卷包含8个问题,每个问题得分为0~5分,总分数为0~40,分数越高说明患者情况越严重。
4. 焦虑抑郁量表:采用医院焦虑量表(the hospital anxiety and depression scale, HADS)评估受试者的焦虑、抑郁情况,该量表分为两个亚量表,既焦虑和抑郁,每个亚量表包含7个问题评分为0到21分,0分为最优,21分为最重,HADS≥10分说明焦虑、抑郁症状的存在[3]。测评者为本科医护工作者,测试前向患者说明测试方法及测试内容,取得患者同意,采用观察及交谈的方式,最后得分由测评者决定。
三、统计学方法
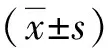
结 果
一、年龄与焦虑、抑郁的关系
在本研究中共有152例COPD患者,其中男性为69例(45.4%),其中焦虑和/或抑郁的发生率有22例(31.8%);女性患者83例,其中焦虑和/抑郁的有34例(40.9%),女性焦虑和/或抑郁的发生人数高于男性[4],但在本研究中其结果无统计学意义。年老者焦虑和/或抑郁的发生率要明显高于年轻者,见图1。

图1 年龄与焦虑、抑郁发生的关系
二、焦虑、抑郁对COPD患者肺功能的影响
152例COPD患者共检出焦虑和/或抑郁者56例(36.8%),其中HADS-A≥10分者18例(11.8%),HADS-D≥10分者14例(9.2%),HADS-A和HADS-D得分均≥10分者24例(15.7%);表2为无焦虑、抑郁组(A组)与有焦虑和/或抑郁组(B组)两组间肺功能指标的比较,结果表明A组肺功能各项指标都明显优于B组(P<0.05),说明焦虑、抑郁影响COPD患者的肺功能,见表1。
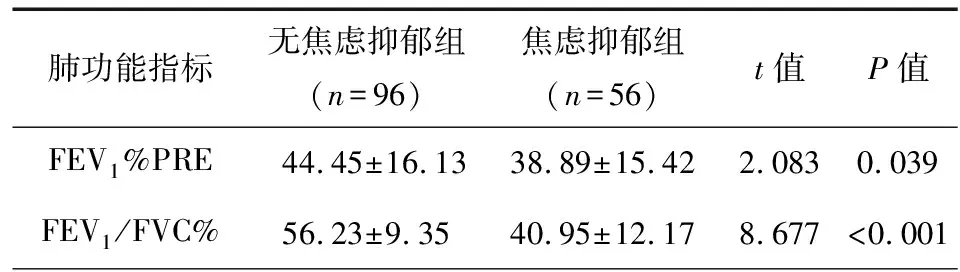
表1 焦虑、抑郁组与无焦虑、抑郁组肺功能指标的比较
三、焦虑、抑郁与CAT之间的关系
A组CAT得分(12.0±7.8分)比B组(18.5±9.6分)、抑郁组(C组)(21.3±9.7分)及焦虑、抑郁均有者组(D组)(20.0±7.9分)明显低(P<0.05),见表2。
四、焦虑、抑郁在2011年GOLD指南COPD分组中分布情况
为了更好的评估和治疗COPD患者,2011年GOLD指南提出了新的分组,结合症状、气流受限程度、急性加重发作风险及合并症等重要指标将COPD分为A/B/C/D四组:A组为低危、较少症状,B组为低危、较多症状,C组为高危、较少症状,D组为高危、较多症状。在本研究中,焦虑和/或抑郁的发生率在A、B、C、D四组中分别为:14.7%、58.5%、18.4%、52.2%。在高危组(C、D组)与低危组(A、B)间焦虑和/或抑郁的发生率没有明显差异(P>0.05),在较多症状组(B、D组)与较少症状组(A、C组)间焦虑和/或抑郁的发生率有明显差异(P<0.05),见表3。
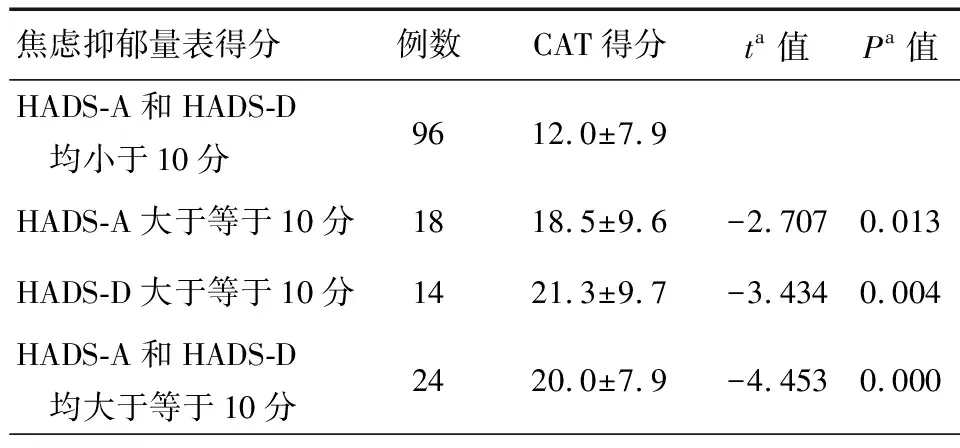
表2 焦虑、抑郁与CAT评分的比较
注:a:与HADS-A和HADS-D均小于10分比较
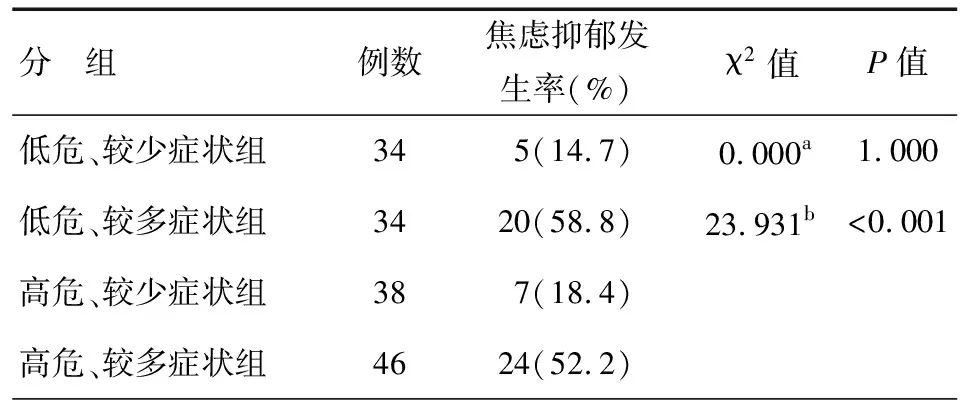
表3 参照2011年GOLD指南分组焦虑、抑郁发生率比较
注:a:低危组与高危组比较;b: 较多症状组与较少症状组
讨 论
COPD由于持续存在气流受限,随着患者病情加重,气流狭窄,阻力增大,日常生活及工作受到严重影响,与外界交流受限,病情反复加重,患者经济负担增加等各种原因,对COPD患者心理、情绪均可产生不良影响,从而导致焦虑、抑郁等合并症。关于焦虑、抑郁的研究很多,同时焦虑、抑郁对COPD患者会产生很多负面影响[5-7]。然而焦虑、抑郁容易漏诊,同时COPD患者焦虑、抑郁的确切患病率及发病机制并不清楚。最近研究表明COPD合并焦虑、抑郁的患病率在22.8%~52%之间。Ng等[5]研究表明COPD合并抑郁患病率44%,本研究结果示其患病率为36.8%, 其结果不同可能与采用的焦虑、抑郁的诊断量表不同和不同地区存在差异等情况有关。同时本研究表明年龄越大其焦虑、抑郁的发生率越高,并与性别无关。但在Hanania等[8-10]的研究得出年龄越小焦虑、抑郁发生率越高,女性患者的发生率明显高于男性。二者结论的不同可能与研究对象的性别、年龄构成、疾病的严重程度、采用的生活质量评估量表及统计学方法不同有关。
COPD患者的焦虑、抑郁情绪影响患者的肺功能,这是因为COPD患者气流受限,运动耐力下降,且常合并心血管疾病等合并症,这些因素使患者生活自理能力、工作能力降低甚至丧失、社交减少,可能导致患者情绪低落、自闭、压抑、产生精神、心理障碍,引起焦虑、抑郁。焦虑、抑郁可导致体内炎症介质增加,引起COPD患者气道分泌物增加,纤毛脱落、反复感染,损伤肺实质,加剧气道损伤。两者相互影响,导致患者肺功能恶化加剧。本研究结果即说明无焦虑、抑郁组肺功能指标显著优于焦虑、抑郁组,并与相关研究结果一致[9]。
生活质量的定义指在人们生活的文化和伦理制度内,个人对于其地位、目标、期望、标准、利益等情况的个人感知情况[11-12]。提高COPD患者的生活质量比延长其寿命更重要[13],据报道,COPD合并焦虑、抑郁的患者生活质量更低[14-15],焦虑、抑郁严重影响患者的健康情况[16],未予治疗的焦虑、抑郁影响患者的生活质量[17],同时抑郁是患者死亡的原因之一。在一项研究中表明,随着焦虑、抑郁严重性的增加,COPD患者的生活质量呈下降趋势[18-21],在本研究中我们用CAT量表评估患者的生活质量,结果在HADS-A与HADS-D均小于10分组,COPD患者CAT得分为(12±7.8),HADS-A大于等于10分组,CAT得分为(18.5±9.6),HADS-D大于等于10分组,CAT得分为(21.3±9.7),HADS-A与HADS-D均大于等于10分组,CAT得分为(20.0±7.9);CAT得分越高,说明患者生活质量越低,呼吸困难越重、运动耐力越低、工作、生活等能力越低,患者与外界沟通越少,增加患者心理负担,影响患者情绪,导致焦虑、抑郁的产生,而焦虑、抑郁的存在,直接影响患者就诊、治疗等情况,从而导致病情加重,降低患者生活质量。这表明,生活质量的降低导致焦虑、抑郁的产生,焦虑、抑郁的存在又导致生活质量减低,两者相互影响。
根据2011年GOLD指南COPD的分期标准,将COPD分为A/B/C/D四组,在我们的研究中,表明焦虑、抑郁在每一组别中都有发生,同时我们了解到,CAT得分越高即患者症状越重,焦虑、抑郁的发生率越高,而气流受限的严重程度对焦虑、抑郁的发生无明显影响,说明焦虑、抑郁的发生情况取决于患者目前的症状,并非患者肺功能的程度。
本研究尚存在着一定的不足,例如没有对影响焦虑、抑郁的其他因素进行研究,如吸烟情况,经济水平、教育程度等,但仍可得出以下结论:①焦虑、抑郁是COPD常见的合并症,且随着COPD患者年龄的增高其发生率也增加;②焦虑、抑郁对COPD患者的肺功能有负面影响; ③焦虑、抑郁对COPD患者生理、心理、社会功能的负面影响,从而影响患者的生活质量;④参照2011年GOLD的综合评估标准的分组情况研究得出:焦虑、抑郁的发生与患者的症状有密切的联系,而与气流受限的严重性无明显相关性。焦虑、抑郁严重影响COPD患者的肺功能及CAT得分,及早的发现、治疗其焦虑、抑郁情况,可以有效的改善其肺功能,从而提高患者的生活质量。
参 考 文 献
1 Vestbo J, Hurd SS, Agustí AG, et al. Global strategy for the diagnosis,management, and prevention of chronic obstructive pulmonary disease: GOLD executive summary[J]. Am J Respir Crit Care Med, 2013, 187(4): 347-365.
2 Jones PW, Harding G, Berry P, et al. Development and first validation of the COPD Assessment Test[J]. Eur Respir J, 2009, 34(3): 648-654.
3 Zigmond AS, Snaith RP. The hospital anxiety and depression scale[J]. Acta Psychiatr Scand, 1983, 67(6): 361-370.
4 Tselebis A, Kosmas E, Bratis D, et al. Prevalence of alexithymia and its association with anxiety and depression in a sample of Greek chronic obstructive pulmonary disease (COPD) outpatients[J]. Ann Gen Psychiatry, 2010, 9: 16.
5 Ng TP, Niti M, Tan WC, et al. Depressive symptoms and chronic obstructive pulmonary disease: effect on mortality, hospital readmission, symptom burden, functional status, and quality of life[J]. Arch Intern Med, 2007, 167(1): 60-67.
6 Balcells E, Gea J, Ferrer J, et al. Factors affecting the relationship between psychological status and quality of life in COPD patients[J]. Health Qual Life Outcomes, 2010, 8: 108.
7 Ito K, Kawayama T, Shoji Y, et al. Depression, but not sleep disorder is an independent factor affecting exacerbations and hospitalization in patients with chronic obstructive pulmonary disease[J]. Respirology, 2012, 17(6): 940-949.
8 Hanania NA, Müllerova H, Locantore NW, et al. Determinants of depression in the ECLIPSE chronic obstructive pulmonary disease cohort[J]. Am J Respir Crit Care Med, 2011, 183(5): 604-611.
9 Lou P, Zhu Y, Chen P, et al. Prevalence and correlations with depression, anxiety, and other features in outpatients with chronic obstructive pulmonary disease in China:a cross-sectional case control study[J]. BMC Pulm Med, 2012, 12: 53.
10 Tsai TY, Livneh H, Lu MC, et al. Increased risk and related factors of depression among patients with COPD: a population-based cohort study[J]. BMC Public Health, 2013, 13: 976.
11 Eser E. Conceptual basis and measurement of health-related quality of life[J]. J Accumulation in Health, 2006, 1: 1-5.
12 涂友慧, 费广鹤. 慢性阻塞性肺疾病评估测试的研究进展[J/CD]. 中华肺部疾病杂志: 电子版, 2014, 7(1): 101-103.
13 zkan S. Functional status and quality of life in COPD[J]. Atatürk University Journal of Nursing School, 2006, 9: 98-103.
14 Mikkelsen LR, Middelboe T, Pisinger C, Stage KB. Anxiety and depression in patients with chronic obstructive pulmonary disease (COPD) A review[J]. Nordic Journal of Psychiatry, 2004, 58: 65-70.
15 Arne M, Janson C, Janson S, et al. Physical activity and quality of life in subjects with chronic disease: Chronic obstructive pulmonary disease compared with rheumatoid arthritis and diabetes mellitus[J]. Scand J Prim Health Care, 2009, 27(3): 141-147.
16 Bentsen SB, Henriksen AH, Wentzel-Larsen T, et al. What determines subjective health status in patients with chronic obstructive pulmonary disease: Importance of symptoms in subjective health status of COPD patients[J]. Health Qual Life Outcomes, 2008, 6: 115.
17 Maurer J, Rebbapragada V, Borson S, et al. Anxiety and depression in COPD : Current understanding, unanswered questions, and research needs[J]. Chest, 2008, 134(4 Suppl): 43-56.
18 Brenes GA. Anxiety and chronic obstructive pulmonary disease: Prevalence,impact and treatment[J]. Psychosom Med, 2003, 65(6): 963-970.
19 Papaioannou AI, Bartziokas K, Tsikrika S, et al. The impact of depressive symptoms on recovery and outcome of hospitalised COPD exacerbations[J]. Eur Respir J, 2013, 41(4): 815-823.
20 Yohannes AM, Baldwin RC, Connolly MJ. Prevalence of sub-threshold depression in elderly patients with chronic obstructive pulmonary disease[J]. Int J Geriatr Psychiatry, 2003, 18(5): 412-416.
21 李 羲, 钱桂生. 重视慢性阻塞性肺疾病患者抑郁和焦虑的诊断及治疗[J/CD].中华肺部疾病杂志:电子版,2011,4(3):170-172.
