医院获得性肺炎患者血浆、呼出气冷凝液中可溶性髓样细胞触发受体水平变化及意义
2014-08-30樊满齐
张 鑫 樊满齐 刘 翱
医院获得性肺炎(hospital-acquired pneumonia, HAP)往往意味着更为严重的发病率和病死率,以及治疗费用的不断增加。美国HAP的发病率为每1000住院患者中发病5~10例,病死率20%~50%,亚洲HAP发病率为每1000住院患者中发病1~21例,病死率25%~54%[1-2]。据报道美国用于支付HAP患者住院治疗的费用超过每人40 000美元[1]。HAP诊断缺乏金标准,需要结合临床表现、胸部X线检查和病原学检查结果才能建立诊断。但临床表现、胸部影像学检查会导致一定程度误诊,有报道称误诊率达29%[3]。而病原学的诊断敏感性和特异性均不高,难以判断感染与定植。近年的研究结果表明,某些生物标志物可作为HAP的有效辅助诊断措施,在早期诊断、病情评估、预后判断及制定诊疗策略方面具有重要的价值。
资料与方法
一、一般资料
收集2012年2月至2013年1月我院呼吸内科及ICU病房30例HAP患者(重症HAP组15例,轻中症HAP组15例)第1天和第7天血浆及呼出气冷凝液(exhaled breath condensate, EBC)。纳入标准:所有患者均经临床、血常规、X线胸片或胸部CT检查和病原学检查,参照2005年美国胸科学会(American Thoracic Society, ATS)修订的成人HAP、呼吸机械相关性肺炎(ventilator associated pneumonia, VAP)和卫生保健相关性肺炎(healthcare associated pneumonia, HCAP)诊疗指南的诊断标准[4],排除标准:合并慢性阻塞性肺疾病(chronic obstructive pulmonary disease, COPD)、肺纤维化、支气管哮喘、支气管扩张症、肿瘤、糖尿病、肝肾疾病及吸烟史。重症HAP纳入标准: 参照同CAP对重症肺炎的诊断标准[2]。对照组15例,均为以胸部不适(胸闷、胸痛、呼吸困难等)为自觉症状在我院呼吸内科门诊就诊,经体检、X线胸片及心电图检查未见明显异常者,无特殊疾病史,愿意进行电子支气管镜检查的患者。
二、检测方法
1. 血浆的收集: 重症HAP患者于确诊当天(定义为第1天)和随后第7天(定义为第7天)收集(其中死亡亚组8例,存活亚组7例)血浆。轻中症HAP患者收集入院第1天和第7天血浆。对照组收集来院检查时血浆。
2. EBC的收集: 重症HAP组入院后在床旁通过EcoScreenEBC收集器(机械通气患者采用改装的EcoScreenEBC收集器)收集第1天和第7天EBC(时间定义同血浆),轻中症患者于住院第1天和第7天收集EBC,门诊受试者在就诊当天收集EBC[5]。
3. 检测及评分:按照临床肺部感染评分(clinical pulmonary infection sure, CPIS)系统对HAP患者进行评分。酶联免疫吸附法(enzyme-linked immuno sorbent assay, ELISA)检测血浆及EBC中可溶性髓样细胞触发受体(soluble triggering receptor expressed on myeloid cell-1, sTREM-1)浓度,胶体金法检测血浆C反应蛋白(C-reactive protein, CRP)水平。按照试剂盒(购自昆明宝信生物科技有限公司)说明书步骤操作。
三、统计学方法
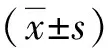
结 果
一、一般资料
重症HAP组15例,其中男9例,女6例,平均年龄(67.13±15.92)岁;轻中症HAP组15例,其中男9例,女6例,平均年龄(57.60±16.17)岁。对照组15例,其中男8例,女7例;年龄40~70岁,平均年龄55.27±10.07岁,三组年龄(F=2.885,P=0.067)、性别(χ2=0.182,P=0.913)比较无明显差异,具有可比性。
二、重症HAP组、轻中症HAP组及对照组第1天各项指标比较及评价
各组第1天血浆和EBC中sTREM-1、CRP和CPIS,见表1。
各组第1天血浆中sTREM-1水平比较:重症HAP组分别明显高于轻中症HAP组和对照组(P<0.01)。轻中症HAP组明显高于对照组(P<0.01);两组第1天CPIS评分比较:重症HAP组CPIS明显高于轻中症HAP组(P<0.01)。各组第1天血浆CRP水平比较:重症HAP组分别明显高于轻中症HAP组和对照组(P<0.01),轻中症HAP组血浆CRP水平明显高于对照组(P<0.01)。各组第1天EBC中sTREM-1水平比较:重症HAP组EBC中sTREM-1水平分别明显高于轻中症HAP组和对照组(P<0.01),轻中症HAP组EBC中sTREM-1水平高于对照组(P<0.05)。
三、重症HAP存活亚组各炎症指标第1、7天比较
重症HAP存活亚组在经治疗后血浆、EBC中sTREM-1及CPIS呈下降趋势,血浆中sTREM-1水平,第7天与第1天比较明显下降(P<0.01)。EBC中sTREM-1水平,第7天与第1天比较显著下降(P<0.01)。CPIS,第7天与第1天比较分值降低,差异有统计学意义(P<0.01)。 重症HAP存活亚组各炎症指标的变化,见表2。
四、重症HAP死亡亚组各炎症指标第1、7天比较
重症HAP死亡亚组各炎症指标的变化,见表3。

表1 各组第1天血浆和EBC中sTREM-1、CRP和
注:a:与轻中症HAP组比较P<0.01,b:与对照组比较P<0.01,c:与对照组比较P<0.05; HAP:医院获得性肺炎;EBC:呼出气冷凝液;sTREM-1:可溶性髓样细胞触发受体-1;CRP:C反应蛋白;CPIS:临床肺部感染评分

表2 重症HAP存活亚组各炎症指标的变化
注:a:与第1天比较P<0.01;CPIS:临床肺部感染评分;CRP:C反应蛋白;sTREM-1:可溶性髓样细胞触发受体-1;EBC:呼出气冷凝液

表3 重症HAP死亡亚组各炎症指标的变化
注:a:与第1天比较P<0.01,b:与第1天比较P>0.05;CPIS:临床肺部感染评分;CRP:C反应蛋白;sTREM-1:可溶性髓样细胞触发受体-1;EBC:呼出气冷凝液
重症HAP死亡亚组在治疗后血浆及EBC中sTREM-1及CPIS呈增加趋势,重症HAP死亡亚组血浆中sTREM-1水平,第7天与第1天比较明显增加(P<0.01)。EBC中sTREM-1水平,第7天与第1天比较有增加趋势,但增加不明显(P>0.05)。CPIS第7天与第1天比较变化不大,差异无统计学意义。CRP第7天与第1天比较变化不大,差异无统计学意义。
五、血浆sTREM-1、CRP与CPIS评分相关性
血浆sTREM-1的浓度与CPIS评分呈正相关(r=0.718,P<0.01),CRP与CPIS评分成正相关(r=0.689,P<0.01),EBC中sTREM-1与CPIS有相关趋势但不明显(r=0.486,P<0.05)。
讨 论
为了进一步早期明确诊断HAP,越来越多学者关注到生物标志物,某些生物标志物不仅可以帮助早期鉴别诊断HAP,而且动态监测生物标志物变化更有利于帮助评估病情严重程度,判断预后。其中包括CRP、sTREM-1等生物标志物。
CRP是一种急性期蛋白,刺激发生后4~6 h内即可分泌,之后其浓度每8 h可增加1倍,在36~50 h达到最大值。CRP是一项可反映急性期炎症的非特异性指标,是目前应用最为广泛的生物标志物之一。Póvoa等[6]发现在ICU患者中CRP水平高于96 mg/L可作为诊断呼吸机相关性肺炎的确切指标(敏感性87%,特异性88%),并且发现CRP与VAP的严重程度相关,可帮助预测预后。本研究证实CRP水平能够反应HAP病情严重程度,动态检测CRP水平有利于评估病预后,对于临床治疗方案调整具有积极的指导作用。
TREM-1是免疫球蛋白超家族中由234个氨基酸组成的一种跨膜糖蛋白,相对分子量约为26×103。急性炎症反应时表达于中性粒细胞、单核细胞及巨噬细胞表面, 有膜受体和可溶性受体(sTREM-1)两种形式[7]。Bouehon等[8]研究发现有细菌感染的病原体培养液、感染部位的组织标本中以及腹腔灌洗液STREM-1水平明显增加。目前sTREM-1是重症感染领域研究的一大热点,较多研究显示脓毒症患者血浆中sTREM-l水平显著升高,并与感染的严重性相关[9-10]。本研究显示血浆中的sTREM-l水平不仅能鉴别感染是否存在,而且能够反应病情严重程度,动态检测sTREM-l水平变化有利于评估HAP预后。CPIS是将胸部X线检查和临床资料、检验结果相结合,通过量化的指标来评估肺部感染的方法,在本研究中发现,血浆sTREM-1与CPIS呈正相关,这一情况和重症HAP组与轻中症HAP组分析时得出的结论一致,进一步说明血浆sTREM-1与感染的程度、病程有密切的联系,因此认为血浆sTREM-l可以反应HAP患者病情严重程度[11]。
应用EBC探讨COPD、哮喘、阻塞性睡眠呼吸暂停低通气综合征等气道炎症性疾病的研究越来越多[12-14],但对于应用EBC中sTREM-1帮助诊断肺炎的研究报道相对较少,并且存在争议。Horonenko等[15]收集了23例临床怀疑有VAP患者的EBC标本,证实14例为VAP,9例为非VAP患者,结果发现14例VAP患者中有11例可检测到sTREM-1,9例非VAP患者中只有1例检测到sTREM-1,VAP组明显高于非VAP组。本研究显示,EBC中sTREM-1水平作为诊断HAP有较好的参考价值,检测EBC中sTREM-1可以帮助鉴别诊断HAP,目前对于EBC中sTREM-1的研究相对较少,并且报道浓度水平不一致,这可能与研究对象、检测方法不同有关,本实验由于收集病例数较少,尚需更多的研究实验证实相关结论。
参 考 文 献
1 American Thoracic Society, Infectious diseases society of America. guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia[S]. Am J Respir Crit Care Med, 2005, 171(4): 388-416.
2 Chawla R.Epidemiology, etiology and diagnosis of hospitalacquired pneumonia and ventilator-associated pneumonia in Asian countries[J]. Am J Infect Control, 2008, 36(4 Suppl): 93-100.
3 Andrews CP, Coalson JJ, Smith JD, et al. Diagnosis of nosocomial bacterial pneumonia in acute, diffuse lung injury [J]. Chest, 1981, 80(3): 254-258.
4 中华医学会呼吸病学分会. 社区获得性肺炎诊断和治疗指南[J]. 中华结核和呼吸杂志, 2006, 29(10): 651-655.
5 张文彬, 陈建荣, 蔡映云. 改装EcoScreen冷凝器收集机械通气患者EBC的研究[J]. 中国呼吸与危重监护杂志, 2010, 19(4): 391-395.
6 Póvoa P, Coelho L, Almeida E, et al. C-reactive protein as a marker of infection in critically ill patients[J]. Clin Microbiol Infect, 2005, 11(2): 101-108.
7 Kelker MS, Debler EW, Wilson IA. Crystal structure of human triggering receptor expressed on myeloid cells 1(TREM-1) at1.47 A[J]. J Mol Biol, 2004, 342(4): 1237-1248.
8 Bouehon A, Facehetti F, Weigand MA, et al. TREM-l amplifies inflammation and is a crucial mediator of septic shock[J]. Nature, 2001, 410(6832): 1103-1107.
9 Routsi C, Giamarellos-Bourboulis EJ, Antonopoulou A, et al. Does soluble triggering receptor expressed on myeloid cells-1 play any role in the pathogenesis of septic shock?[J]. Clin Exp Immunol, 2005, 142(1): 62-67.
10 Gibot S, Buonsanti C, Massin F, et al. Modulation of the triggering receptor expressed on the myeloid cell type 1 pathway in murine septic shock[J]. Znfect Immun, 2006, 74(5): 2823-2830.
11 Pugin J, Auckenthaler R, Mili N, et al. Diagnosis of ventilator-associated pneumonia by bacteriologic analysis of bronchoscopic and nonbronchoscopic“blind”bronchoalveolar lavage fluid[J]. Am Rev Respir Dis, 1991, 143(5 Pt1): 1121-1129.
12 刘 翱, 徐 健, 杨伟康, 等. 慢性阻塞性肺疾病急性加重期患者治疗前后呼出气冷凝液pH变化及临床意义[J/CD]. 中华肺部疾病杂志: 电子版, 2009, 2(1): 23-26.
13 刘 翱, 李少莹, 杨伟康, 等. 支气管哮喘患者呼出气冷凝液中8-异前列腺素水平的研究[J]. 中国呼吸与危重监护杂志, 2009, 8(4): 337-340.
14 乔 华, 王广发, 张 红, 等. 阻塞性睡眠呼吸暂停低通气综合征患者呼出气冷凝液中白细胞介素6的研究[J]. 中华结核和呼吸杂志, 2005, 28(6): 364-367.
15 Horonenko G, Hoyt JC, Robbins RA, et al. Soluble triggering receptor expressed on myeloid cell-1 is increased in patients with ventilator- associated pneumonia: a preliminary report[J]. Chest, 2007, 132(1): 58-63.
