不同术式治疗残胃癌患者的预后及相关影响因素分析
2014-08-28
(广东医学院附属医院胃肠外科,广东 湛江 524043)
残胃癌是指胃大部切除患者术后5~10年发生在残胃上的恶性肿瘤,与首次手术的性质、范围、方式无紧密关联,发生率约为3%,5年生存率不足15%,致死率较高[1-2]。目前关于该病的诊断众说纷纭,由于其临床表现无明显特点,故对于早期残胃癌患者来说,难以及时被发现并采取相关治疗。近年来,随着胃切除手术的不断推广,诊断技术的不断完善,残胃癌患者的诊断率提高到14%左右,有助于患者的治疗及其预后[3]。为探讨残胃癌患者手术治疗的疗效及其预后的影响因素,笔者结合我院经住院手术治疗的残胃癌及同期其他胃癌患者的临床资料进行分析,现报告如下。
1 资料与方法
1.1 临床资料
回顾性分析2002年5月至2012年5月我院经住院治疗的60例残胃癌患者的临床资料,其中男48例,女12例,年龄最小为34岁,最大为79岁,平均(62.3±10.7)岁。患者主要表现有恶心、呕吐、反酸、嗳气、黑便、胸骨后灼痛等,胃镜活检病理检查结果提示残胃癌。其中肿瘤位于吻合口有41例,残胃小弯侧14例,胃底贲门8例,全残胃4例。原发疾病中胃溃疡有31例,十二指肠溃疡有21例,胃癌有8例,初次手术至确诊残胃癌时间平均为(21.2±5.8)年。首次手术采取胃大部切除Bilroth I式有9例,采用Bilroth II式有48例,近端胃大部切除有3例。依照TNM分期可分为:I期8例,Ⅱ期10例,Ⅲ期18例,Ⅳ期24例。依据手术方式分为根治性手术组38例和非根治性手术组22例,2组患者在性别、年龄、病程上无显著性差异(P>0.05),具有可比性。
1.2 方法
对60例残胃癌患者的临床资料进行回顾性分析,依据手术方式分为根治性手术(整块切除,包括癌灶和可能受浸润胃壁在内的胃的部分或全部,彻底清除包括原发病灶、受浸组织、转移淋巴结以及周围部分正常组织)组38例和非根治性手术(不切除原发病灶的各种短路手术, 仅能起到解除梗阻缓解部分症状的效果)组22例,比较2组患者术后1、3、5年生存率,同时就60例残胃癌患者预后的相关影响因素进行探讨,主要包括:TNM分期、手术根治、分化程度、淋巴结转移、腹膜转移、肝转移等情况。对本次住院治疗的残胃癌患者在住院期间的治疗过程及相关疗效的变化进行详细记录,同时对于治疗好转的患者,在出院后进行定期随访,平均时间为8个月。
1.3 统计学方法
数据采用SPSS 14.0软件进行统计分析,计量资料采用t检验,率的比较采用χ2检验,多因素分析采用Cox回归模型,结合Kaplan-Meier法进行生存分析,检验水准为0.05,P<0.05为差异有统计学意义。
2 结果
2.1 患者生存情况比较
至2007年5月,根治性手术组共有7例患者存活,2组生存率比较存在显著性差异(P<0.05),见表1。
2.2 患者各因素回归分析
所有残胃癌患者TNM分期、手术根治、分化程度、淋巴结转移、腹膜转移、肝转移情况用Cox回归模型进行残胃癌预后的相关性因素分析,发现以上6种因素是影响残胃癌预后的独立因素(P<0.05),见表2。
2.3 患者术后并发症情况
根治性手术组吻合口瘘、吻合口狭窄、残端瘘各1例,肺部感染3例,发生胰瘘患者有2例,粘连性肠梗阻者有3例,经相关保守治疗后,全部痊愈出院,住院期间无1例患者因手术死亡。非根治性手术组无并发症发生。

表1 残胃癌患者生存情况比较
*:与非根治性手术组比较,P<0.05
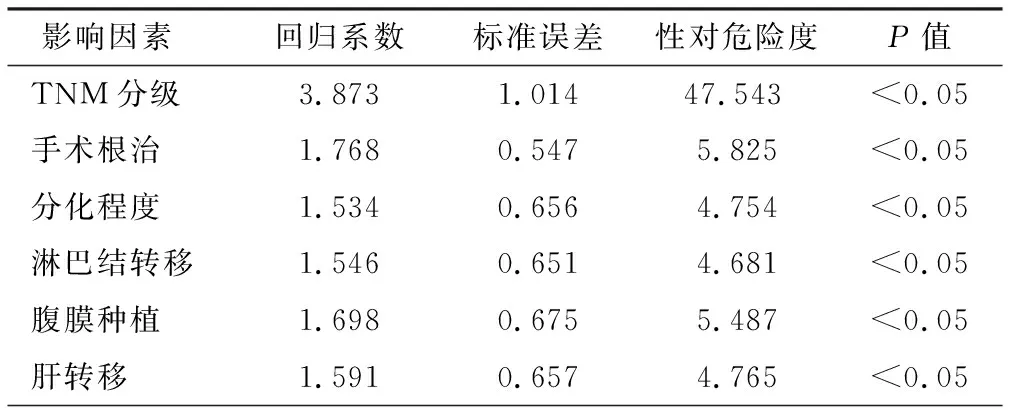
表2 残胃癌患者多因素Cox回归分析情况
3 讨论
慢性胃溃疡、胃穿孔以及胃癌患者在行胃部手术后,胃内的内环境将会受到较为严重的破坏,绝大部分的残留胃会发生黏膜萎缩、炎症,腺体扩张等改变,在内、外各种环境的影响下,行胃部手术后的残留胃患者发生胃癌的可能性远高于正常人[4]。近年来我院住院治疗的残胃癌患者人数呈现出上升趋势,残胃癌患者的治疗及预后也愈发重要[5]。
本组资料显示,所有残胃癌患者均无明显特异性表现,早期确诊难度大。确诊的患者中Ⅲ期、Ⅳ期患者较多,同时还伴有肝转移、腹膜转移等情况发生,故应加强对于残胃癌患者的随访。目前对于残胃癌患者的治疗是以手术为主,各种放、化疗辅助治疗。本组患者中,根治性手术较非根治性手术治疗1、3、5年生存率更高,且平均生存时间更久。残胃癌患者一经确诊,应积极做好手术准备,及早行胃根治性切除[6]。罗秋荣[7]报道指出:对早期残胃癌患者来说,患者整个残留胃的黏膜癌变多以散在性分布的病灶为主,目前行全胃切除后,患者因手术死亡明显降低,表明根治性残胃全切术能够显著提高残胃癌患者的生存率。
目前关于残胃癌患者手术应注意:①Binroth Ⅰ式术后,大弯侧淋巴常汇入脾门淋巴结,小弯侧常汇入食管下端淋巴结,BillrothⅡ式术后,淋巴常汇入肠系膜上动脉周围淋巴结处,途径吻合口,不同术式的淋巴结清扫顺序不同;②手术切缘应超过肿瘤边缘至少5 cm,BinrothⅠ式术后胃根治性切除应再切除食管下端3 cm,Billroth Ⅱ式术后应再切除胃肠吻合口两侧分别10 cm[8];③为更好地预防反流,多采用食管空肠Roux-Y吻合术,利用空肠P袢替代胃的容纳作用[9]。④不能行根治性手术的患者可行姑息性手术,以解决患者症状,提高患者生存率及生存质量为首要目的[10]。
综上所述,残胃癌患者早期难以确诊,因此应加强早期检查,早诊断、早治疗是促进残胃癌患者恢复及预后的重要方法。本组资料提示,残胃癌患者TNM分期、手术根治、分化程度、淋巴结转移、腹膜转移、肝转移是影响残胃癌患者预后的独立因素,加强患者随访是关键,尽可能对每位胃大部切除后患者施行定期检查,使得残胃癌患者更早地接受治疗。
[参考文献]
[1] 刘英强,姬社青,张 斌.残胃癌28例临床诊治分析[J].肿瘤基础与临床,2010,23(2):160-162.
[2] 刘宏斌,李洪涛,韩晓鹏,等.腹腔镜残胃癌根治术[J].中华消化外科杂志,2013,12(5):340-343.
[3] 汪心同.残胃癌临床诊治分析[J].中国医药导报,2010,7(13):190.
[4] 郑巍巍,张传珉,金钦文.残胃癌51例临床特点与手术治疗分析[J].中国临床新医学,2010,3(2):154-157.
[5] 刘振东.外科手术治疗20例残胃癌临床分析[J].中国现代药物应用,2010,4(3):45-46.
[6] 刘朝晖,张显柏.残胃癌的外科诊治[J].江西医药,2009,44(10):965-966.
[7] 罗秋荣,邹式炉.残胃癌16例综合治疗分析[J].福建医药杂志,2008,30(2):70-71.
[8] 陈治平.残胃癌外科诊治原则和手术方式选择[J].外科理论与实践,2008,13(1):12-14.
[9] 王迎辉,王会斌 杨智斌.残胃癌手术治疗及预后64例相关因素分析[J].基层医学论坛,2012,16(28):3677-3679.
[10] 孙 威,江洋深.残胃癌31例外科治疗体会[J].中国现代普通外科进展,2012,15(1):58-59.
