不同皮肤准备方法术后切口感染的研究及预防
2014-08-23刘德秀王正芸李家瑜
刘德秀,王正芸,李家瑜
手术切口感染指无植入物术后30 d、有植入物术后1 d内发生的与手术有关的感染。手术切口感染是外科最常见的医院感染,占医院感染的13%~18%[1]。术前皮肤准备可以减少皮肤表面定植菌,减少术后切口感染的风险[2]。本研究采用析因设计,针对争议较大的剃毛与否、清洁方式和术前备皮时间,观察1 802例患者术后切口感染,以寻找最佳手术搭配,为科学合理的皮肤准备方法提供依据。
材料与方法
一、研究对象
调查2010年1—12月我院外科手术患者1 802例。所有患者均为我院普外科、心外科、骨科、妇科住院手术的Ⅰ类、Ⅱ类连续病例。排除术前皮肤感染或破损者;切口脂肪液化者;外周血白细胞计数(WBC)<2×109/L者或患有肿瘤、糖尿病及其他禁忌证者。
二、研究方法
自2010年1月开始采用进行长达1年的手术部位感染检测。将我院外科和妇科各科室按病房随机分为8个监测区。同一监测区内采取同一种皮肤消毒方法。每个监测区由医务处联系各科主任和护士长,获得其支持,并安排专门人员对所有观察对象进行定期监测,逐日跟随医师换药,并查阅病历、护理记录、医嘱单、体温单、化验单等,在患者出院后电话随访,无植入物患者监测30 d,有植入物患者监测1年。
(一)分组和皮肤准备方法 采用析因设计,分别为可能影响术后切口感染的因素剃毛A、清洁方式B和备皮时间C3个因素设计,每个因素为2水平,其中剃毛(不剃毛1水平,剃毛2水平),清洁方式(清水清洁1水平,肥皂水清洁2水平),术前备皮时间(术前1 d备皮1水平,术前2 h备皮2水平)。研究共设计8种搭配,见表1。以抽签方式,将8个监测区随机对应8种处理治疗组。A1B1C1组采用术前1 d备皮,不剃毛,清水清洁;A1B2C1组采用术前1 d备皮,不剃毛,肥皂水清洁2遍;A1B1C2组采用术前2 h备皮,不剃毛,肥皂水清洁2遍;A1B2C2组采用术前2 h备皮,不剃毛,肥皂水清洗2遍;A2B1C1组采用术前1 d备皮,剃毛,清水清洁;A2B2C1组采用术前1 d备皮,剃毛,肥皂水清洗2遍;A2B1C2组采用术前2 h备皮,剃毛,清水清洁;A2B2C2组采用术前2 h备皮,剃毛,肥皂水清洗2遍。

表1 3因素2水平析因设计表Table 1 3×2 factorial design
(二)手术切口监测及资料收集 由各科室主任和护士长安排专门护士收集患者个人信息,病史、护理记录查阅等,并将患者年龄、性别、手术部位、皮肤准备方法、预防用药、切口愈合及感染、皮肤表面细菌培养等结果记录在专门的调查表中。
(三)采样与检测 于患者手术当日术前采样手术切口部位皮肤。研究者以无菌采样置于皮肤表面,无菌棉拭子横竖两方向粗擦皮肤5次,并转动采样。将棉拭子置于无菌生理盐水试管中,灼烧试管口并用无菌盖封盖。将试管送往细菌室,37℃培养48 h,活菌计数法进行菌落总数计数。
(四)评价指标 依据卫生部医政司医院感染监控协调小组制定的《医院感染诊断标准》[3],符合切口感染标准,切口红肿热痛或有脓性分泌物,患者体温可升高;或经临床医师诊断为切口感染者。同时观察细菌培养、鉴定和菌落计数。
(五)统计学方法 资料由监测护士收集整理,经校对无误后整理录入到EpiData软件中。数据录入由2名专门统计人员独立录入,录入完成后进行交叉比对,发现有不同者立刻查找原始数据核实纠正。数据录入检查无误后导入SPSS19.0软件中进行分析。计数资料以例数表示,计量资料以¯x±s表示。不同皮肤准备方法组间切口感染率比较采用行×列表资料的χ2检验、Fisher确切概率法等,菌落总数比较采用析因设计方差检验,以P<0.05为差异有统计学意义。
结 果
一、一般资料的均衡性检验
共收集1 802例患者的临床资料,各组资料在年龄、性别构成、体脂指数、预防性用药、手术部位、切口类型等可能影响手术部位感染的因素差异均无统计学意义(P>0.05),均在本院手术室手术。资料均衡、可比,见表2、3。

表2 各组观察对象一般资料比较Table 2 Baseline data of the study subjects
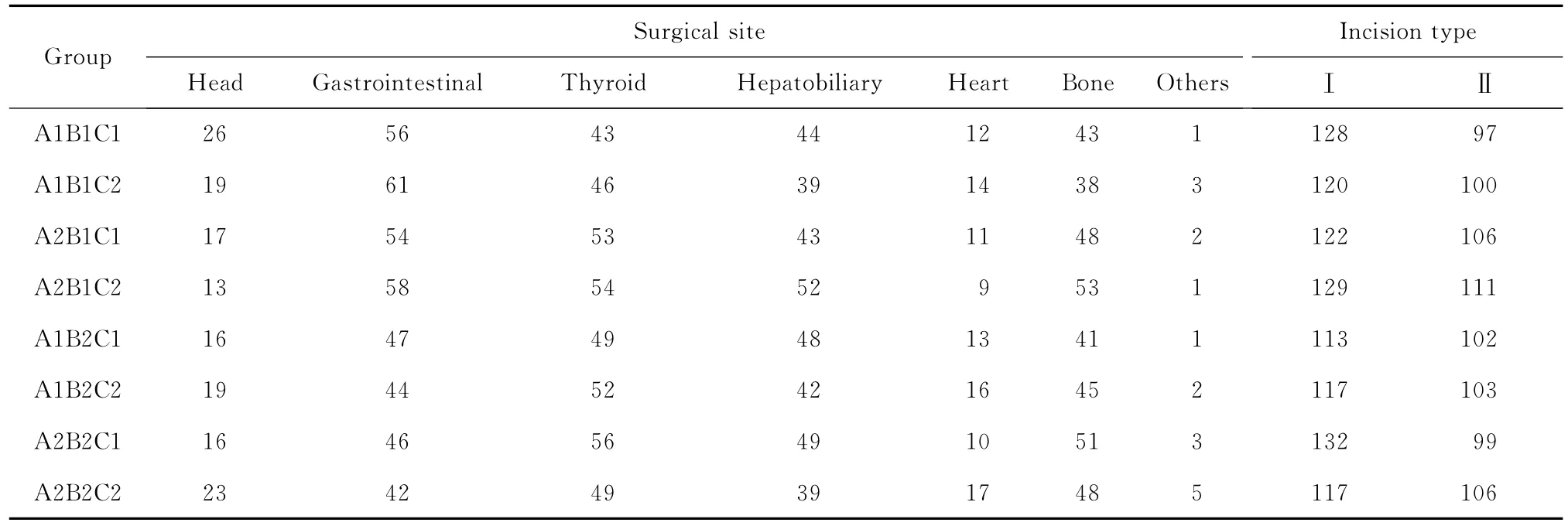
表3 观察对象手术部位和切口类型均衡性检验(n)Table 3 Group comparison in terms of the distribution of surgical site and incision type(n)
二、感染情况
本次调查住院各类手术患者共1 802例,发生手术部位感染146例,总感染率8.1%。其中,Ⅰ类手术978例,发生感染80例,占8.2%,Ⅱ类手术824例,感染66例,占8.0%;两种手术类型感染率比较差异无统计学意义(P>0.05),见表4。146例感染者中114例进行伤口分泌物、引流液病原微生物检查,送检率78.1%,共获得阳性病原菌65株,其中构成比前3位的是金葡菌(22.5%)、铜绿假单胞菌(15.3%)和大肠埃希菌(13.9%);不同手术部位中发生感染最多的是胃肠道手术42例(10.3%),其次为骨科手术37例(10.1%)。
三、各组感染情况比较
感染者与非感染者在年龄、性别构成、体脂指数、手术切口类型、入院至术前时间和手术持续时间方面差异无统计学意义(P>0.05);各组感染率差异有统计学意义(χ2=24.540,P=0.001),A1B1C1组和A2B1C1组感染率分别为12.4%和13.6%,高于其他组(P<0.05);A1水平(不剃毛)术后切口感染率8.5%,A2水平(剃毛)术后切口感染率7.7%,剃毛虽然可以降低感染率,但差异无统计学意义(P>0.05);B1水平(清水清洁)术后感染率10.5%,B2水平(肥皂水清洁)术后感染率5.6%,两者差异有统计学意义(P<0.05);C1水平(术前1 d)感染率为9.8%,C2水平(术前2 h)6.4%,两者感染率差异有统计学意义(P<0.05)。见表5。
四、细菌含量的析因分析
A1B1C1组菌落总数为(6.83±0.43)CFU,A1B1C2为(1.65±0.35)CFU,A2B1C1为(5.24±0.15)CFU,A2B1C2为(2.53±0.27)CFU,A1B2C1为(9.43±1.43)CFU,A1B2C2为(6.42±0.93)CFU,A2B2C1为(12.47±2.32)CFU,A2B2C2为(5.36±1.27)CFU。各组菌落总数方差分析显示,F=34.436,P=0.000,各组之间差异有统计学意义(P<0.01);各组经析因设计方差分析显示,B(清洁方式)、C(术前准备时间)单因素分析差异有统计学意义(P<0.01),A因素(剃毛与否)单因素分析差异无统计学意义(P>0.05);B与C、A与C之间存在交互作用(P<0.01),A与B之间无交互作用(P>0.05);A、B、C之间存在二级交互作用(P<0.01)。见表6。

表4 感染者与未感染者一般资料比较Table 4 Comparison of the general data based on the presence or absence of infection

表5 不同皮肤准备方法皮肤感染情况比较Table 5 Incidence of surgical site infection in terms of different skin preparation methods
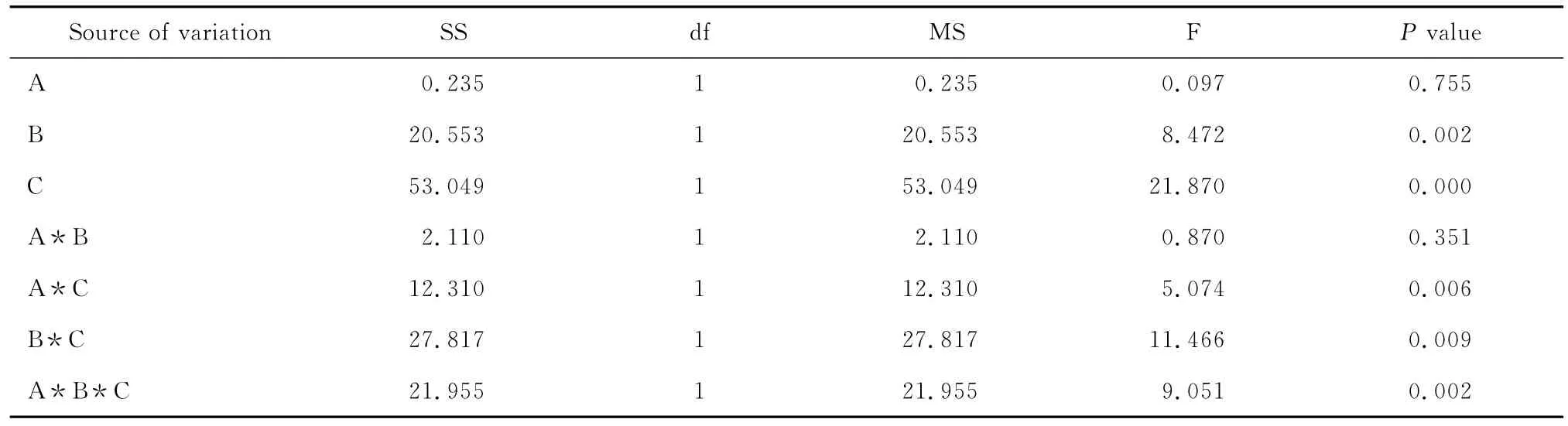
表6 析因设计处理因素及交互作用方差分析表Table 6 Variance analysis of the factors and interactions in factorial design
讨 论
一、术前毛发处理方法的影响
切口感染是医院感染的重要组成,是第三大最常见的感染,不但带来了手术失败的风险,而且增加了患者的住院时间。但是对于常规的备皮方式,近年来争议颇多[4]。术前剃毛可以去除毛发污垢中携带的细菌,方便消毒和便于手术操作,但其对皮肤组织的微小损伤和器械消毒不良反而增加了感染的可能[5]。有研究表明,剪毛、不剃毛和脱毛备皮不增加甚至降低术后切口感染率。Razavi等[6]的研究发现,在802例患者中,剃毛备皮与不去毛备皮患者术后切口感染率无明显差异;Hemani等[7]也发现,脱毛备皮者与剃毛备皮术后切口感染率无明显差异。本次研究也显示,A1水平(不剃毛)术后切口感染率8.5%,A2水平(剃毛)术后切口感染率7.7%,两者差异无统计学意义(P>0.05)。从本研究细菌培养方差分析结果也可以看到,A因素(是否剃毛)对术前皮肤表面菌落总数无影响,不影响术后切口感染的概率。另外与剃毛相比,不剃毛、剪毛或使用脱毛机脱毛可以减少对患者皮肤的刺激,减轻患者的心理压力,同时减轻护士工作负担,因此,建议术前对术野进行彻底清洁,在不影响手术操作的前提下,无须剃毛。
二、术前清洁方式的影响
正常皮肤可分泌富含氨基酸、油脂、尿酸、乳酸等多种分泌物,这些分泌物可对皮肤表面存在的细菌生长造成影响。尤其是定植于皮肤表面的金葡菌、大肠埃希菌和铜绿假单胞菌等多具有致病性。手术时皮肤切开,切开处组织易被自身细菌污染。Mawalla等[8]报道,术后切口感染的细菌大部分来自患者自身携带。通过手术前皮肤准备,可以尽可能清除术区皮肤细菌数,减轻术后切口感染;在其他条件一致的情况下,消毒后皮肤表面细菌数量可以看作术后切口感染的主要影响指标,术前减少手术区皮肤表面细菌数量是控制感染的关键之一。清洁皮肤可以有效减少皮肤细菌数量,破坏细菌生长环境,降低术后切口感染。Reddy等[9]比较了脱毛、剃毛和保留毛发但深度清洁几种术前备皮方法后发现,深度皮肤清洁完全可以起到预防术后切口感染的效果。本研究发现,B1水平(清水清洁)术后感染率10.5%,B2水平(肥皂水清洁)术后感染率5.6%,两者差异有统计学意义(P<0.05)。细菌培养结果也得到相同的结论,B因素单独起作用,同时与C因素之间存在交互作用。这可能是由于肥皂洗手对致病菌的抑菌效果更好造成的。国外研究也得到相同结论。如Elward等[10]发现,肥皂水流水清洗30 s以上,可以使金葡菌和铜绿假单胞菌对数值明显减少。因此,我们建议尽量选择肥皂水或其他消毒水处理清洁方式。
三、术前备皮准备时间的影响
传统观点认为应在术前1 d备皮。但对具体时间选择学术界看法不一。1999年美国CDC认为,应该在术前24 h内备皮,距手术时间越近越好。但也有学者持相反观点,如Tanner等[11]认为,缩短术前准备时间仅在某些特定的备皮方式中有效,备皮时机不影响术后切口愈合。本研究发现C1水平(术前1 d)感染率为9.8%,C2水平(术前2 h)6.4%,两者感染率差异有统计学意义(P<0.05),支持美国CDC观点。其原因可能是术前长时间的暴露,导致空气中的细菌在皮肤准备区定植,皮肤内部毛囊和皱褶处的细菌也向表层迁移和分泌;另外长时间暴露时皮肤准备区细胞分裂繁殖,达到其致病阈值,最终导致感染。术前准备时间越短,皮肤腺体缺乏足够的时间分泌汗液和油脂,保持了手术区域的清洁,减少了污染的可能[12]。本研究细菌培养结果也进一步证实了这一观点。C因素(皮肤准备时间)单独起作用,且C因素与A(剃毛与否)、B因素(清洁方式)之间均存在一级和二级交互作用,说明无论采取哪种准备和清洁方式,都应考虑皮肤准备时间因素,尽可能接近手术时间,提倡皮肤准备与手术的无缝对接。
四、本次研究的优点和不足
本研究采用析因设计,考虑影响术后切口感染的3种因素(是否剃毛、清洁方式和备皮准备时间),每种因素设2个水平,按2×2×2设计,共获8种搭配,不但可以分别比较每种因素单独作用情况下切口感染率和细菌培养情况,而且可以观察2种或3种因素的联合作用,设计全面,丰富了研究效果。但由于本次研究时间短且仅在本院开展,受人力物力所限,神经外科、会阴部手术未纳入研究,样本量略有不足,观察结果还有待进一步验证。
手术前皮肤准备对于术后切口感染预防具有重要意义。在进行术前备皮时,应优先考虑皮肤清洁,大量肥皂水或消毒水冲洗,彻底杀灭皮肤表面定植菌;同时缩短备皮准备时间,减少细菌在皮肤表面的繁殖,预防切口感染;在保证术野清洁的前提下,尽量减少皮肤损伤,可以考虑剪毛或使用脱毛剂脱毛等方式,无须剃毛。
[1] 袁小莲,章卫根.普外科切口感染的影响因素及护理对策[J].中华医院感染学杂志,2012,22(4):717-719.
[2] 王庆军,李武平,孙惠英,等.皮肤准备方法对术后切口愈合及感染的影响[J].中华护理杂志,2009,44(5):441-443.
[3] 中华人民共和国卫生部.医院感染诊断标准[S].北京:中华人民共和国卫生部,2001:10-12.
[4] Leaper DJ.Surical-sie infection[J].Br J Sur,2010,97(11):1601-1602.
[5] Tanner J,Khan D.Surgical site infection,preoperative body washing and hair removal[J].J Preoperat Pract,2008,18(6):237-243.
[6] Razavi SM,Ibrahimpoor M,Sabouri Kashani A,et al.Abominal surgical site infections:incidence and risk factors at an Iranian teaching hospital[J].BMC Srug,2005,5(2):168-170.
[7] Hemani ML,Lepor H.Skin preparation for the prevention of surgical site infection:which agent is best?[J].Rev Urol,2009,11(4):190-195.
[8] Mawalla B,Mshana SE,Chalya PL,et al.Predictors of surgical site infections among patients undergoing major surgery at Bugando Medical Centre in Northwestern Tanzania [J].BMC Surg,2011,11:21-25.
[9] Reddy BR,Vani J,Gade PS,et al.Trends in surgicall site infections in general surgery at a tertiary hospital[J].J Med Allied Sci,2012,2(1):19-22.
[10] Elward AM,McAndrews JM,Young VL.Methicillin-sensitive and methicillin-resistant Staphylococcus aureus:preventing surgical site infections following plastic surgery [J].Aesthet Sur J,2009,29(3):232-244.
[11] Tanner J,Khan D.Surgical site infection,preoperative body washing and hair removal[J].J Perioper Pract,2008,18(6):237-243.
[12] Mangram AJ,Horan TC,P earson ML,et al.Guideline for prevention of surgical site infection,1999.Hospital Infection Control Practices Advisory Committee[J].Infect Control Hosp Epidemikol,1999,20(4):250-278.
